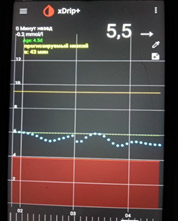
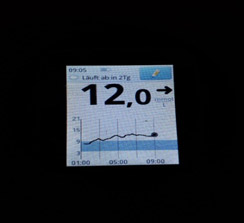
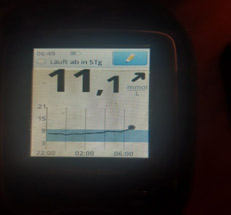
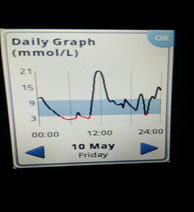
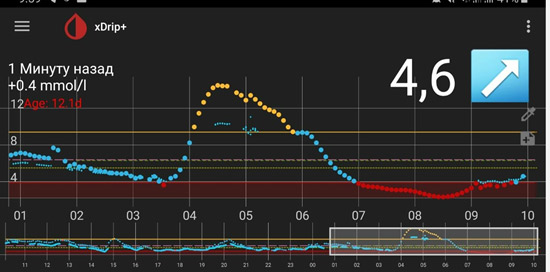
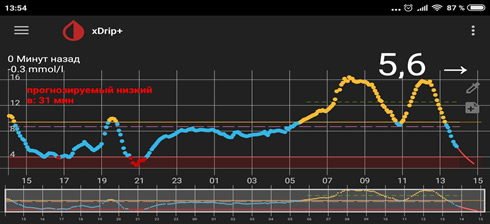
Туджео и Тресиба – новые базальные инсулины. Как они работают, чем отличаются от инсулина Лантус?
Алена Герасимова (Dalles) Разработчик сайта, редактор
Лантус, Левемир, Абасаглар, а теперь Туджео и Тресиба – список аналогов инсулина длительного действия, доступных в Европе, становится все длиннее. Любопытство диабетиков особенно вызывают последние препараты – Туджео и Тресиба, еще не так широко используемые, но уже часто рекомендуемые ведущими эндокринологами.
Что нужно о них знать? Чем они отличаются от аналога инсулина Лантус?
Туджео и Тресиба – инсулины длительного действия
Туджео и Тресиба – два новых аналога инсулина пролонгированного действия, которые могут назначаться пациентам с диабетом типа 1 и типа 2 для поддержания нормального уровня глюкозы в крови между приемами пищи и ночью.
Пациенты с диабетом типа 1 должны сочетать этот тип инсулина с инсулином, рекомендуемым для введения при приеме пищи – чаще всего с аналогичным коротким действием. Пациенты с диабетом типа 2 могут принимать пролонгированный инсулин вместе с пероральными препаратами, снижающими уровень сахара в крови.
Роль базального инсулина
Зачем нужен инсулин между приемами пищи и ночью, когда организм не снабжается углеводами?
На уровень сахара в крови влияет не только пища. Ночью и в длительных промежутках между приемами пищи печень выделяет в кровь глюкозу, которая необходима для работы мозга. Гормоны, противодействующие инсулину – гормон роста, кортизол, адреналин, глюкагон – работают круглосуточно, эффективно повышая гликемию. Поэтому инсулин нужен независимо от того, что мы едим.
Именно так работает здоровая поджелудочная железа – она выделяет инсулин в очень небольших количествах в течение дня. А когда уровень сахара в крови начинает расти при приеме пищи, она выбрасывает большое количество инсулина.
Цель инсулиновой терапии у людей с диабетом состоит в том, чтобы воссоздать этот режим. То есть нужно вводить инсулин и поддерживать нормогликемию в голодный период и при приеме пищи. Для этой цели используются человеческие инсулины промежуточного действия или аналоги длительного действия, а во время еды – быстродействующие инсулины NPH или аналоги короткого действия.
Туджео и Тресиба – новые базальные инсулины
Требования к базальному инсулину
Идеальный базальный инсулин должен, прежде всего, быть стабильным, что означает, что в течение всего периода его активности он должен снижать уровень сахара в крови с одинаковой интенсивностью, и даже не понижать его, а «контролировать». Главные преимущества аналогов инсулина длительного действия, таких как Лантус и Левемир, – беспиковый профиль активности и время активности в организме – до 24 часов.
На момент их появления на рынке это была революция по сравнению с ранее доступным человеческим инсулином длительного действия. Старые препараты были активными максимум до 18 часов, и поэтому должны были вводиться два раза в день. Также они имели четкий пик действия, наступающий через 8 часов после инъекции, что повышает риск развития гипогликемии в ночное время. Туджео и Тресиба, как и Лантус, – инсулины с ровным профилем действия.
Инсулин Туджео – кто может его использовать и почему?
Инсулин Туджео – не что иное, как хорошо известный диабетикам Лантус, только гораздо более концентрированный. Это означает, что его можно вводить в меньшем объеме. Стандартно Лантус выпускается в концентрации 100 единиц на 1 мл, в случае Туджео концентрация составляет 300 единиц на 1 мл. Таким образом, можно сказать, что Туджео – это концентрированный Лантус.
Что это значит для пациентов? Во-первых, они могут вводить себе меньшие дозы базального инсулина. Для людей с сахарным диабетом 1-го типа это не имеет большого значения. Однако среди пациентов с ожирением, страдающих диабетом 2 типа и высокой инсулинорезистентностью, есть те, кому требуется более 100 единиц базального инсулина в день. В этом случае объем вводимой дозы имеет большое значение.
Меньшие дозы вызывают незначительное повреждение подкожной клетчатки. Более того, было обнаружено, что объем дозы также влияет на действие самого инсулина. Исследования, сравнивающие инсулины Туджео и Лантус, показали, что более концентрированная форма инсулина гларгин (активный ингредиент обоих препаратов) характеризуется большей стабильностью действия, несет меньший риск гипогликемии и меньший риск увеличения веса. Эти преимущества были особенно отмечены у пациентов с ожирением, получавших высокие дозы инсулина.
Подводя итог, можно сказать, что Туджео – это концентрированная форма инсулина гларгина, доступная в более низкой степени в Лантусе или в биоподобном инсулине Абасаглар. Это инсулин, который действует в течение 22-24 часов. Но важно следить за временем введения. Если пациент, который обычно вводит базальный инсулин в 9 часов вечера, забывает об инъекции и дает ее, например, с опозданием на три часа, у него, скорее всего, разовьется гипергликемия.
Тресиба – аналог сверхдлительного действия
Тресиба – это новый аналог человеческого инсулина, имеющий сверхдлительное действие. Время его активности в организме превышает 42 часа. Активным веществом в Тресиба является инсулин деглудек. Наиболее важные различия в отношении инсулина Лантус касаются его гибкого введения. В этом случае нет необходимости придерживаться стандартного времени введения базального инсулина, за исключением того, что его не следует применять чаще, чем каждые 8 часов.
Инсулин деглудек имеет очень стабильный и предсказуемый профиль действия. Это лекарство, которое действует не сразу, создавая своего рода инсулиновые отложения в подкожной клетчатке. Этот депозит постепенно попадает в кровоток.
После начала инсулиновой терапии этим препаратом полный спектр его действия виден через 8 дней регулярного применения. Только по истечении этого времени отложение инсулина в подкожной клетчатке достаточно стабилизируется, чтобы можно было, например, оценить, правильно ли выбрана доза препарата. Это, конечно, не означает, что Тресиба не работает в первый день введения. Но для того чтобы он работал на полную мощность, он должен успеть «акклиматизироваться» в организме. Это следует иметь в виду при начале и завершении инсулинотерапии этим препаратом. В этих случаях также нужно около недели.
Исследования показали, что использование Тресиба оказывает такое же влияние на уровень гликозилированного гемоглобина, как и лечение с помощью Лантуса. Но у пациентов, использующих аналог сверхдлительного действия, в более 50% случаев наблюдалась менее тяжелая гипогликемия (включая ночной период) и примерно в 40% реже гипогликемия.
В то же время исследования показали, что риск развития сердечно-сосудистых событий с использованием инсулинов Тресиба и Лантус сопоставим, хотя он зависит от частоты и тяжести эпизодов гипогликемии. Тресиба обычно требует меньших доз инсулина, чем Лантус, поэтому при смене препарата рекомендуется снизить дозировку на 20%.
Инсулин Тресиба доступен во флаконах и в виде одноразовой ручки. Он позволяет вводить до 160 единиц инсулина в одном болюсе, что полезно для людей с очень высокой инсулинорезистентностью, которым приходится вводить очень большие болюсы инсулина за один раз.
Современные препараты инсулина
Поделиться:
Как это работает?
Инсулин — гормон, который вырабатывают бета-клетки поджелудочной железы. Он необходим клеткам организма, чтобы они могли вывести глюкозу из крови и использовать ее для собственных «нужд».
При сахарном диабете 1-го типа поджелудочная железа не может вырабатывать достаточное количество инсулина, и единственная возможность компенсировать опасный дефицит — введение гормона извне в составе инсулинотерапии. При диабете 2-го типа инсулин вырабатывается в достаточном количестве, но клетки организма не реагируют на него нормально — снижается чувствительность тканей к инсулину. Чтобы ее повысить, вводят пероральные гипогликемические препараты, однако в некоторых случаях, например когда невозможно добиться компенсации диабета с помощью одних таблеток, все же назначают инсулин.
Читайте также:
Метформин при диабете
Эндогенный (т. е. поступивший в организм в составе препаратов) инсулин работает так же, как и собственный гормон, увеличивая поглощение глюкозы клетками и уменьшая ее концентрацию в крови. Таким образом препараты инсулина нормализуют углеводный обмен, предотвращают или уменьшают осложнения диабета, такие как поражение сосудов, сердца, глаз, почек и нервов.
Какими бывают препараты инсулина?
Инсулины классифицируются по двум параметрам — способу получения и длительности действия. В соответствии с первой классификацией выделяют инсулины, полученные из поджелудочных желез животных, а также человеческие инсулины, синтезированные способами генной инженерии. Последние считаются препаратами выбора, поскольку лучше переносятся организмом.
Основной критерий, по которому разделяют препараты инсулина, — длительность действия. В зависимости от нее выделяют пять основных групп (см. табл.).
Инсулины
короткого
действия
Инсулины
ультракороткого действия
Инсулин лизпро
Инсулин аспарт
Инсулин глулизин
Инсулины
комбинированного действия
(двухфазные)
Инсулин двухфазный человеческий
полусинтетический
Инсулин двухфазный человеческий
генно-инженерный
Инсулин аспарт двухфазный
Инсулины средней
длительности действия
Инсулин-изофан
Инсулин-цинк суспензия
Инсулины
длительного действия
Инсулин гларгин
Инсулин детемир
Инсулины
пролонгированного
действия
Препараты средней продолжительности действия и длительного действия
За одну единицу действия (или международную единицу) инсулина принимают активность 0,04082 мг кристаллического гормона. Для сравнения — наша поджелудочная железа в норме содержит до 8 мг инсулина, что составляет около 200 ЕД.
Как подбирают инсулин?
Как правило, больному диабетом назначают несколько препаратов инсулина различной длительности действия. Схему лечения подбирают индивидуально, основываясь на состоянии углеводного обмена и ответе конкретного пациента. Чаще всего препараты инсулина применяют в трех разных режимах:
Как вводят инсулин?
Препараты инсулина обычно вводят подкожно, хотя допускается и внутримышечное введение. Инсулины короткого действия в форме растворов (не суспензий!) при диабетической прекоме и коме вводят внутривенно.
Быстрее всего инсулин проникает в кровь при введении в подкожную клетчатку передней брюшной стенки, медленнее из области плеча и передней поверхности бедра. Хуже всего всасывается инсулин, введенный в подлопаточную область или ягодицу.
Современные препараты инсулина выпускаются в форме одноразовых шприц-ручек, позволяющих легко и быстро вводить препарат подкожно. Иногда используются инсулиновые помпы, которые прикрепляются к пациенту и постоянно подают инсулин в кровь через иглу в определенной дозировке, однако такие приспособления для среднестатистического больного пока в диковинку, и самым привычным способом введения остается подкожная инъекция инсулина.
Напоследок отметим, что прогресс не стоит на месте, и сегодня ученые вплотную подобрались к созданию самой удобной формы инсулина — пероральной, в виде таблеток. Но пока работы еще не завершены, и больные диабетом продолжают использовать привычный инсулин в форме инъекционного раствора для подкожного введения.
Инсулин
длительного и короткого действия
Для лечения диабета применяются различные формы инсулина. Для больных с впервые выявленным диабетом первого типа инсулин становится частью повседневной жизни, поскольку он критически важен для регулирования уровня сахара (глюкозы) в крови. Больным диабетом 2 типа, у которых исключительно высокий уровень инсулинорезистентности, или тем, для которых оказались неэффективны таблетки, снижающие уровень глюкозы, также понадобится вводить инсулин.
Виды инсулина обычно разделяют на четыре основные группы:
Наиболее распространенные типы инсулина — инсулин короткого действия и инсулин длительного действия — являются основными при лечении диабета. И инсулин короткого действия, и инсулин длительного действия можно также разделить на нижеследующие группы:
Инсулин короткого действия
Инсулин короткого действия, также известный как нейтральный или регулярный инсулин, обычно принимают перед едой, поскольку для попадания в кровь ему требуется 30 минут. В зависимости от Вашей реакции на инсулин терапевт и (или) Ваша команда по лечению диабета порекомендует Вам, за сколько времени до еды его необходимо принимать.
Инсулин короткого действия: основные факты
Инсулин короткого действия, как и в целом введение инсулина, используется в целях поддержания стабильного уровня сахара (глюкозы) в крови. Инсулин краткосрочного действия специально используется во время приема пищи, потому что скорость достижения им кровотока обеспечивает преобразование глюкозы, получаемой Вами из пищи, в энергию, используемую Вашими клетками. Поскольку время его введения зависит от времени приема пищи, зачастую его вводят с помощью шприц-ручек с инсулином, идеально подходящих для выполнения инъекций на ходу.
Инсулин длительного действия
Инсулин длительного действия: основные факты
Инсулин длительного действия вводится с целью обеспечить непрерывный поток инсулина на протяжении всего дня. То есть он имитирует функцию поджелудочной железы здорового человека, помогая контролировать уровень сахара в крови в периоды отсутствия пищи. Поскольку у него отсутствует период максимальной активности и он продолжает функционировать на протяжении всего дня, важно вводить его каждый день в одно и то же время. Это поможет Вам избегать потенциальных задержек поступления инсулина и предотвратить двойную активность инсулина короткого и длительного действия.
Инсулин длительного действия и ночная гипогликемия
Роль инсулина короткого и длительного действия при использовании базально-болюсного режима
Базально-болюсный режим предполагает, что больной вводит инсулин длительного действия для поддержания уровня сахара (глюкозы) в крови в периоды отсутствия пищи и инсулин короткого действия (регулярный) перед едой для предотвращения скачков уровня сахара в крови после еды. Этот метод часто используется для больных диабетом 1 и 2 типов благодаря гибкости и возможности успешного контроля диабета на протяжении продолжительного времени.
Если Вы желаете обсудить какие-либо аспекты вышеизложенных вопросов со специалистами Medtronic, свяжитесь с нами.
1 Leicestershire diabetes. (February, 2016). Getting started on insulin. Retrieved 6 February, 2016, from http://www.leicestershirediabetes.org.uk/396.html?print
2 Stephen a brunton,. (n.p.). Nocturnal Hypoglycemia: Answering the Challenge With Long-acting Insulin Analogs. Retrieved 6 February, 2016, from http://www.medscape.com/viewarticle/555414
©2017 Medtronic International Trading Sarl. Все права защищены. Контент сайта не может быть использован без разрешения компании Medtronic. MiniMed, Bolus Wizard, SMART GUARD, Enlite и Carelink являются зарегистрированными торговыми марками Medtronic, Inc.
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 12. Подбор дозы базального инсулина
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
Выбор режима инсулинотерапии при сахарном диабете 2 типа
В последние годы показания к проведению инсулинотерапии у больных сахарным диабетом (СД) 2 типа значительно расширились. По данным Британского проспективного исследования диабета (UKPDS), ежегодно 5–10% больных со впервые диагностированным
В последние годы показания к проведению инсулинотерапии у больных сахарным диабетом (СД) 2 типа значительно расширились. По данным Британского проспективного исследования диабета (UKPDS), ежегодно 5–10% больных со впервые диагностированным СД 2 типа требуется терапия инсулином [12], а спустя 10–12 лет — уже около 80% пациентов нуждаются в постоянной инсулинотерапии. С течением времени у больных СД 2 типа ухудшается гликемический контроль, обусловленный нарастающим снижением остаточной секреции β-клеток. Периферическая чувствительность к инсулину остается относительно сохранной, что определяет необходимость выбора оптимальной терапии на каждом этапе развития заболевания [4, 6, 10]. Монотерапия пероральными сахароснижающими препаратами (ПССП) обычно эффективна в первые 5–6 лет заболевания, в дальнейшем возникает необходимость использования комбинации из двух и более препаратов с различным механизмом действия, корригирующих как дефицит инсулина, так и инсулинорезистентность. В то же время лечение с помощью диеты, физических нагрузок, приема препаратов сульфонилмочевины или метформина не оказывает существенного влияния на прогрессирующее снижение секреторной функции β-клеток. По данным UKPDS, у 40% больных к моменту постановки диагноза СД 2 типа уже имеется выраженное снижение секреторной функции β-клеток. Длительность периода от дебюта СД 2 типа до назначения постоянной инсулинотерапии зависит в первую очередь от снижения функциональной активности β-клеток и усугубления инсулинорезистентности. Состояние хронической гипергликемии значительно сокращает продолжительность этого периода. У больных СД 2 типа имеется целый ряд параметров, усиливающих инсулинорезистентность: сопутствующие заболевания, применение лекарственных препаратов с отрицательным метаболическим действием, низкая физическая активность, повышение массы тела, депрессия и частые стрессы. Наряду с глюкозо- и липотоксичностью они ускоряют снижение функциональной активности β-клеток у больных СД 2 типа.
При прогрессирующем снижении остаточной секреции β-клеток, неэффективности терапии ПССП назначается инсулин, препараты которого на российском рынке представлены и зарубежными, и отечественными производителями (актрапид, протофан, хумулин, биосулин и др.), как в виде монотерапии, так и в комбинации с таблетированными сахароснижающими препаратами. В инсулинотерапии, по скромным подсчетам, нуждаются около 40% больных сахарным диабетом 2 типа, однако реально получают инсулин менее 10% больных. Анализ клинической практики лечения СД 2 типа свидетельствует о позднем начале инсулинотерапии, а также о неудовлетворительной метаболической компенсации диабета, даже на фоне инсулинотерапии (низкие дозы инсулина). Это может случиться либо по вине врача — из-за опасения прибавки веса и развития гипогликемии, либо из-за негативного отношения пациента к данному виду терапии — при отсутствии регулярного самоконтроля гликемии. Обычно инсулинотерапию назначают больным, имеющим длительное, более 10–15 лет, течение сахарного диабета и выраженные сосудистые осложнения.
Основным преимуществом инсулинотерапии как метода лечения СД 2 типа является воздействие на основные патофизиологические дефекты, присущие этому заболеванию [6, 8, 10]. В первую очередь это касается компенсации недостатка эндогенной секреции инсулина на фоне прогрессирующего снижения функции β-клеток.
Показания к инсулинотерапии у больных СД 2 типа
В последнее время врачи осознали необходимость проведения инсулинотерапии для ликвидации глюкозотоксичности и восстановления секреторной функции β-клеток при умеренной гипергликемии. На первых этапах заболевания дисфункция β-клеток носит обратимый характер и эндогенная секреция инсулина восстанавливается при снижении гликемии. Ранняя инсулинотерапия у больных СД 2 типа хотя и не является традиционной, но представляется одним из возможных вариантов медикаментозного лечения при плохом метаболическом контроле на этапе диетотерапии и физических нагрузок, минуя этап ПССП. Данный вариант наиболее оправдан у пациентов, которые предпочитают терапию инсулином использованию других сахароснижающих препаратов, пациентам с дефицитом массы тела, а также при вероятности латентного аутоиммунного диабета взрослых (LADA).
Успешное снижение гепатической продукции глюкозы при СД 2 типа требует ингибирования двух процессов: глюконеогенеза и гликогенолиза. Поскольку введение инсулина способно снизить глюконеогенез и гликогенолиз в печени и улучшить периферическую чувствительность к инсулину, появляется возможность оптимальной коррекции основных патогенетических механизмов СД 2 типа. Положительными эффектами инсулинотерапии больных сахарным диабетом 2 типа являются:
Лечение больных СД 2 типа в первую очередь направлено на достижение и длительное поддержание целевых уровней HbA1c, гликемии как натощак, так и после приема пищи, что приводит к снижению риска развития и прогрессирования сосудистых осложнений.
До начала инсулинотерапии СД 2 типа необходимо обучить больных методам самоконтроля, пересмотреть принципы диетотерапии, проинформировать пациентов о возможности развития гипогликемии и методах ее купирования [1, 4, 15]. Терапия инсулином, в зависимости от показаний, может назначаться больным СД 2 типа как на короткий, так и на длительный период времени. Кратковременная инсулинотерапия обычно используется при острых макрососудистых заболеваниях (инфаркт миокарда, инсульт, АКШ), операциях, инфекциях, обострении хронических заболеваний в связи с резким повышением потребности в инсулине в эти периоды, как правило, возникающей при отмене таблетированных сахароснижающих препаратов [7, 9, 15]. В острых ситуациях применение инсулина быстро устраняет симптомы гипергликемии и неблагоприятные последствия глюкозотоксичности.
В настоящее время отсутствуют четкие рекомендации относительно выбора начальной дозы инсулина. В основном подбор производится на основании оценки клинического состояния, с учетом суточного профиля глюкозы, массы тела больного. Потребность в инсулине зависит от инсулинсекреторной способности β-клеток, сниженной на фоне глюкозотоксичности, степени инсулинорезистентности. Пациентам с СД 2 типа и ожирением, имеющим инсулинорезистентность различной степени выраженности, для достижения метаболического контроля может потребоваться 1 и более ЕД инсулина на 1 кг массы тела в сутки. Наиболее часто назначается болюсная инсулинотерапия, когда инсулин короткого действия (или аналог человеческого инсулина) применяется несколько раз в день, возможна комбинация инсулина короткого и промежуточного действия (перед сном или два раза в день) или аналога пролонгированного инсулина (перед сном). Количество инъекций и суточная доза инсулина зависят от уровня гликемии, пищевого режима и общего состояния больного.
Временная долгосрочная инсулинотерапия (2–3 мес) назначается в следующих ситуациях [9, 13]:
В таких случаях назначаются инсулин короткого действия (2–3 раза) и пролонгированный инсулин перед сном или два раза в день под контролем гликемии, а ПССП обычно отменяются.
После устранения глюкозотоксичности, при стойкой нормализации показателей гликемии, снижении уровня HbA1c, положительной динамике в общем, соматическом статусе больного и сохранной эндогенной секреции инсулина на фоне временной инсулинотерапии, под контролем гликемии постепенно назначаются ПССП, а суточная доза инсулина медленно уменьшается. Другим вариантом является комбинированная терапия инсулином и ПССП.
При сниженной эндогенной секреции инсулина назначается монотерапия инсулином.
В лечении СД 2 типа существуют несколько вариантов терапии, как комбинированной с таблетированными препаратами, так и монотерапии инсулином. Выбор, соответственно, делается на основании клинического опыта врача, с учетом особенностей соматического статуса пациента, сопутствующих заболеваний и их медикаментозной терапии. Чаще всего при СД 2 типа применяется комбинированная терапия инсулином и таблетированными сахароснижающими препаратами, когда пероральная монотерапия не позволяет добиться адекватного контроля гликемии. Вариантами комбинированной терапии являются следующие сочетания: производные сульфонилмочевины и инсулин, меглитиниды и инсулин, бигуаниды и инсулин, тиазолидиндионы и инсулин [2, 11, 14].
К преимуществам комбинированной терапии относится лучшая мотивация пациента, быстрое устранение глюкозотоксичности, улучшение чувствительности периферических тканей к инсулину и повышение эндогенной секреции инсулина.
Положительным эффектом комбинированной терапии СД является не только достижение контроля гликемии, но и снижение суточной дозы таблетированных препаратов, возможность использования небольших доз инсулина и, соответственно, меньшая прибавка в весе [7]. Режим инсулинотерапии при комбинированном лечении может включать, в дополнение к прежней, пероральной терапии, одну инъекцию инсулина промежуточного действия перед сном, эффективно подавляющую избыточную продукцию глюкозы печенью и нормализующую гликемию натощак. По нашим, а также литературным данным, средняя потребность в инсулине при комбинированной терапии составляет 0,2–0,5 ЕД/кг массы тела у больных с нормальным весом и достигает 1 ЕД/кг массы тела и более — при избыточном весе. Необходимо соблюдать определенные этапы в проведении инсулинотерапии у больных СД 2 типа [8]. На первом этапе назначается стартовая доза в виде однократной инъекции инсулина промежуточного действия 0,2–0,3 ЕД/кг массы тела (у пожилых 0,15 ЕД/кг массы тела), в среднем 8–12 МЕ перед сном, при необходимости возможно введение инсулина перед завтраком. Следующим этапом является титрация дозы инсулина, проводимая каждые 3–4 дня, для достижения индивидуальных параметров метаболического контроля. Рекомендуется при гликемии натощак более 10,0 ммоль/л увеличить дозу на 6–8 МЕ инсулина, при гликемии более 8,0 ммоль/л — на 4–6 МЕ, а при гликемии более 6,5 ммоль/л — на 2 МЕ. Продолжительность периода титрования обычно составляет 6–12 нед, в это время регулярно оценивается динамика веса, при отрицательной динамике уменьшается калорийность рациона и, по возможности, увеличиваются физические нагрузки. Если однократное введение инсулина не обеспечивает адекватного гликемического контроля, можно рекомендовать двукратное введение пролонгированного инсулина или готовые смеси инсулинов в режиме двух- или трехкратного введения [14]. На следующем этапе определяется тактика дальнейшего лечения, отмена инсулинотерапии и монотерапия ПССП или продолжение комбинированной терапии. При неудовлетворительном метаболическом контроле, увеличении суточной дозы инсулина более 30–40 ЕД показана монотерапия инсулином.
Монотерапия инсулином у больных СД 2 типа проводится как в режиме традиционной инсулинотерапии, так и интенсифицированной инсулинотерапии (базис-болюсной). Значительный прогресс диабетологии связан с широким арсеналом различных видов инсулина, и практикующие врачи имеют возможность выбирать лечение, идя навстречу потребностям и возможностям пациента. В лечении СД 2 типа применимы любые режимы инсулинотерапии, позволяющие успешно контролировать гипергликемию и избежать нежелательной гипогликемии.
Возможные варианты режимов инсулинотерапии
Наиболее важная составляющая инсулинотерапии — это применение адекватных доз инсулина, обеспечивающих достижение и длительное поддержание целевых уровней гликемии, а не выбор того или иного варианта режима терапии.
Преимуществом инсулина по сравнению с ПССП является то, что ранняя инсулинотерапия у больных СД 2 типа лучше сохраняет эндогенную секрецию инсулина и обеспечивает более полный метаболический контроль (таблица).
Самым эффективным прандиальным регулятором является инсулин короткого действия. Подкожное введение препаратов инсулина короткого действия перед приемом пищи позволяет предупредить резкий подъем уровня глюкозы после еды.
Значительное снижение эндогенной секреции инсулина на протяжении СД 2 типа при неэффективности других, раннее применяемых режимов инсулинотерапии, требует необходимости базис-болюсной инсулинотерапии. Режим интенсивной инсулинотерапии возможен только у пациентов с сохранным интеллектом, без выраженных когнитивных нарушений, после соответствующего обучения и при условии регулярного мониторирования гликемии в течение суток, в том числе обязательного мониторирования в 3 ч ночи [14]. Интенсифицированная инсулинотерапия не показана больным, перенесшим инфаркт миокарда, острое нарушение мозгового кровообращения, а также лицам с нестабильной формой стенокардии [7, 9].
Выше мы уже упоминали о пересмотре показаний к инсулинотерапии при СД 2 типа, точнее говоря, о необходимости их расширения. Как правило, необходимость в инсулинотерапии прямо пропорциональна длительности диабета; по некоторым данным, через 10–12 лет после дебюта заболевания в подобном лечении нуждаются почти 80% больных. Многие пациенты, нуждающиеся в инсулинотерапии, но не являющиеся кандидатами на проведение интенсивной инсулинотерапии, могут достичь хорошей компенсации благодаря двухразовой базис-болюсной схеме.
В подобных случаях следует отдавать предпочтение готовой смеси инсулина в пропорции 30 : 70. Использование подобной готовой смеси инсулина обеспечивает рациональную и «физиологическую» пропорцию инсулина короткого действия (1 : 3) и средней продолжительности действия (2 : 3), которая покрывает потребность как в «болюсном», так и «базисном» инсулине у больных СД 2 типа.
Использование готовой смеси в пропорции 30 : 70, вводимой с помощью щприц-ручки, представляется рациональным, особенно для пожилых пациентов с СД 2 типа. Такой инсулин обладает преимуществом перед базисным инсулином, так как лечения только базальным инсулином, при отсутствии короткого, недостаточно для эффективного контроля гликемии после приема пищи. Терапия готовыми смесями в пропорции 30 : 70 начинается с суточной дозы 0,4–0,6 ЕД/кг массы тела, обычно разделенной поровну на 2 инъекции — перед завтраком и ужином, у части пациентов 2 : 3 суточной дозы назначается перед завтраком и 1 : 3 — перед ужином. Далее доза инсулина при необходимости постепенно увеличивается каждые 2–4 дня на 4–6 ЕД, до достижения целевых уровней контроля.
Побочные эффекты инсулинотерапии включают прибавку в весе, что также характерно для всех сахароснижающих препаратов, за исключением метформина, и гипогликемии. Повышение массы тела, наблюдаемое у больных СД 2 типа, находящихся на инсулинотерапии, обусловлено в первую очередь устранением последствий хронической гипергликемии: глюкозурии, дегидратации, энергозатрат. Среди других причин — восстановление положительного азотистого баланса, а также повышение аппетита. В начале терапии потребность в более высокой дозе инсулина у части больных обусловлена выраженной инсулинорезистентностью. Методы профилактики увеличения массы тела у больных СД 2 типа, находящихся на инсулинотерапии, включают обучение пациентов, ведение пищевого дневника, снижение калорийности рациона, ограничение употребления поваренной соли и повышение физической активности.
Значительным преимуществом в плане ограничения увеличения массы тела у больных СД типа 2 с избыточным весом обладает комбинированная терапия инсулином и метформином, для которой характерны не только дополнительное снижение гликемии натощак, но и уменьшение потребности в экзогенном инсулине (17–30%), а также низкий риск гипогликемий, липопротективный эффект.
Тяжелые гипогликемии отмечаются значительно реже у больных СД 2 типа, находящихся на инсулинотерапии, в сравнении с пациентами на интенсивной инсулинотерапии при СД 1 типа. Они гораздо чаще возникают и в ряде случаев имеют рецидивирующее течение при лечении СД 2 типа некоторыми производными сульфонилмочевины длительного действия, нежели при терапии инсулином.
Главным критерием адекватности дозы инсулина у больных СД 2 типа является уровень гликемии. В начале инсулинотерапии для достижения компенсации СД могут потребоваться бoльшие дозы инсулина, что в основном обусловлено снижением чувствительности к инсулину вследствие хронической гипергликемии и инсулинорезистентностью. При достижении нормогликемии потребность в инсулине уменьшается.
Основными параметрами метаболического контроля СД 2 типа являются показатели гликемии натощак и после приема пищи, уровень HbA1c. Согласно Федеральной целевой программе «Сахарный диабет», основной целью инсулинотерапии при СД 2 типа является достижение следующих параметров: гликемии натощак— ≤6,5 ммоль/л, гликемии через 2 ч после еды —
А. М. Мкртумян, доктор медицинских наук, профессор
Е. В. Бирюкова, кандидат медицинских наук, доцент
Н. В. Маркина
МГМСУ, Москва
 Читайте также:
Читайте также: