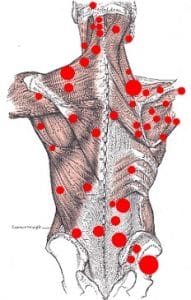
Триггерные точки мышц
Триггерными точками называют патологическую невоспалительную гиперраздражимость мышечной ткани.
Понятие триггерных точек (триггер с англ. – курок) было введено в 1949 г. доктором Дж. Тревелл. Однако широко изучать проблему стали лишь с 1983 года.
Триггеры могут ощущаться как небольшие круглые или продолговатые уплотнения, болеть постоянно (активные) или вызывать болезненность при надавливании (латентные).
Почему образуются триггеры в мышцах?
Причины образования триггерных точек разнообразны. Чаще всего проблема возникает по причине:
«Жертвой» патологии может стать любой человек, не зависимо от возрастной группы и образа жизни. Но синдром чаще диагностируют у мужчин среднего возраста и женщин.
Симптомы
Образование триггеров сопровождается неприятными симптомами. При их появлении необходимо обратиться к врачу для постановки точного диагноза. Проблемой занимается ортопед.
Чаще всего патология проявляется одним или несколькими симптомами.
Лечение
Лечение назначает врач после диагностики. В зависимости от состояния пациента, тяжести состояния и сопутствующих заболеваний, назначают введение препарата непосредственно в мышцу специальной иглой, прием медикаментов, компрессы, изометрическую гимнастику, массаж, продолжительный отдых.
В большинстве случаев для полного излечения достаточно курса специального массажа в комплексе с гимнастикой и согревающими компрессами. Массажист должен владеть техникой работы с триггерными точками.
Массаж триггерных точек помогает:
Противопоказаниями к такому массажу являются тяжелые заболевания: туберкулез и другие острые инфекционные болезни, онкология, острая сердечная недостаточность, болезни крови и вен, инсульты и инфаркты, гипертонический криз, диабет.
Профилактика
Профилактике образования триггерных точек стоит уделять внимание с раннего возраста. В школьные годы возникают первые предпосылки к появлению триггеров.
Продолжительные статичные нагрузки на неокрепшую костно-мышечную систему ребенка приводят к утомлению. Если ребенок не приучен к правильной осанке и учитель не следит за тем, как он держит спину, развивается сутулость, сколиоз, со временем – триггерные точки.
Активный досуг, физкультура, укрепление мышц спины, ежедневная растяжка помогают предотвратить образование триггерных точек. Во время работы следует делать перерывы каждые 40-45 минут, проводить легкую разминку. Отводить на сон не менее 7 часов взрослым и не менее 8,5 – подросткам, а также следить за качеством сна.
Эффективное лечение мигрени
Каковы пусковые механизмы мигрени? Какие терапевтические возможности мы имеем? Какова роль профилактики? Чем характеризуется головная боль, сконцентрированная в одном месте? Мигрень — заболевание, поражающее 15-18% женщин и 6% мужчин в В
Каковы пусковые механизмы мигрени?
Какие терапевтические возможности мы имеем?
Какова роль профилактики?
Чем характеризуется головная боль, сконцентрированная в одном месте?
 |
Мигрень — заболевание, поражающее 15-18% женщин и 6% мужчин в Великобритании [1]. Однако только 30-50% из них обращаются к врачу, зачастую из-за неверия в возможность эффективного лечения. Предлагаемая статья затрагивает проблему снижения качества жизни пациентов, страдающих мигренью, и пути лечения этого заболевания.
Таблица 1. Принципы лечения мигрени
Вред, наносимый мигренью. Мигрень опустошает жизнь пациента. Один из пациентов следующим образом передал свои ощущения после приступа: “Я чувствую себя заново родившимся”.
Они со страхом ждут следующего приступа, стараясь избегать обычной деятельности, которая, по их мнению, может его спровоцировать.
Все это негативно отражается на работоспособности человека и в конце концов может привести к потере работы, неприятностям в семье и даже разводу. Йо Лидделл, бывший секретарь и директор Британской ассоциации, исследующий проблему мигрени, резюмирует: “Возможно, мигрень и не угрожает жизни, но, безусловно, она угрожает качеству жизни”.
Таким образом, эффективное лечение мигрени должно быть направлено на купирование головной боли и связанных с ней проявлений, а также максимальное улучшение качества жизни.
Таблица 2. Диагностические признаки мигрени без ауры
Принципы ведения больных приведены в таблице 1. Многие практикующие врачи могут возразить, что предлагаемый перечень невозможно реализовать в условиях крайне напряженных приемных часов, когда на одного пациента отводится не больше 5-10 минут времени, однако эти процедуры можно проводить в несколько этапов. Хотя диагностировать мигрень обычно не составляет труда и делается это, как правило, только на основе анамнеза (табл. 2), следует провести полное обследование, чтобы исключить другие патологические процессы, равно как и успокоить пациента, объяснить ему, что его состояние не представляет опасности. Концентрические головные боли также следует принять во внимание при проведении дифференциальной диагностики (табл. 3).
Таблица 3. Кластерная головная боль
Триггерные факторы и мигрень. Выявление триггерных факторов может помочь пациенту справиться с мигренью путем изменения образа жизни. Однако у многих из них триггерной является совокупность факторов, необходимых для достижения мигренозного порога в каждом конкретном случае. Например, стаканчик белого вина и кусочек сыра, коими женщина попотчует себя в середине менструального цикла, ничего, кроме удовольствия, ей не доставит, но во время менструации подобное сочетание может обернуться приступом мигрени.
В таблице 4 приведены триггерные факторы, связанные с приступами мигрени. К ним, в частности, относятся недосыпание, перекусывание на ходу, недоедание и дегидратация при неадекватном потреблении жидкости.
Таблица 4. Триггерные факторы при мигрени
Пища
Шоколад, сыр, красное вино, цитрусовые, кофе, глутамат натрия (“синдром китайского ресторана”)
Недостаток пищи или воды
Стресс или следующее за ним расслабление
Недосыпание
Болезни шеи и челюстей
Пониженная подвижность шеи, неправильный прикус
Физическая активность, в том числе секс
Факторы внешней среды
Жара, холод, ветер, шум, некоторые запахи
Гормональные факторы
Менструации, оральные контрацептивы
Мигрень и половые гормоны. Менструальной мигренью, начинающейся за два дня до менструации, страдают 8-10% женщин. Из них у 75% могут развиваться приступы мигрени и в другое время. Менструальную мигрень связывают с падением уровня эстрогенов в конце менструального цикла. Можно предотвратить или облегчить приступ, используя пластырь, выделяющий трансдермально 100 мг эстрогенов, в течение 7 дней, начиная за три дня до начала менструации. Точно так же трансдермальные эстрогены (с прогестероном для женщин с сохранной маткой) могут помочь женщинам в менопаузе, страдающим от мигрени.
Дополнительная терапия. Многих пациентов интересуют альтернативные методы лечения, которые приведены и прокомментированы в таблице 5.
К сожалению, слишком мало подтвержденных исследований, проводимых на основе четких диагностических критериев, а их результаты зачастую трудно интерпретировать вследствие высокого уровня плацебо-ответов. Некоторым пациентам может помочь альтернативное лечение, но выделить эти категории довольно трудно.
Профилактическая лекарственная терапия приведена в таблице 6. Многие больные уповают на профилактику как средство предотвращения мигрени. На самом деле только половина пациентов реагирует на лечение пизотифеном или пропранололом, и у них наблюдается уменьшение частоты приступов более чем в два раза [2].
Этот факт следует довести до сведения людей, решившихся на профилактическое лечение. Иначе в случае неудачи можно потерять доверие пациента.
Профилактическую терапию проводят в течение 3-6 месяцев, затем постепенно отменяют назначенное лечение. Благодаря этому многим пациентам удается самостоятельно справляться с приступами.
Методы купирования приступов
Таблица 5. Дополнительные методы лечения при мигрени
Многие пациенты еще до обращения к врачу принимают различные средства от мигрени. Обычно к ним относятся анальгетики или их комбинация с противорвотными средствами. Однако следует избегать опиатсодержащих соединений, поскольку они могут вызвать головную боль от передозировки или головную боль отмены.
Мигрень часто связывают с застоем в желудке, поэтому целесообразно применение противорвотных, способствующих выведению содержимого желудка, например метаклопрамида в дозе 10 мг за 20 минут до приема анальгетика, скажем, аспирина.
В ряде клинических исследований отмечено прекращение головной боли в 34-45% случаев применения анальгетико-противорвотной комбинации [3].
Эрготамин. В Великобритании новые агонисты серотонина практически вытеснили средства, содержащие вещества этой группы вследствие непредсказуемости их переносимости и эффективности в каждом конкретном случае. Пациенты, принимающие эрготамин, слишком часто страдают эрготамин-зависимыми головными болями и общим плохим самочувствием.
Агонисты серотонина. Суматриптан, по всей видимости, снимает приступы мигрени благодаря воздействию на расширенные краниальные кровеносные сосуды, возвращая их в нормальное состояние (рис. 1). Новейшие агонисты серотонина имеют липофильную природу и могут оказывать дополнительный эффект, проникая через гематоэнцефалический барьер и таким образом действуя и на центральное, и на периферическое звенья патогенеза мигрени.
Золмитриптан. Золмитриптан (выпускается в виде таблеток по 2,5 мг) — один из новых серотониновых агонистов. По эффективности и побочному воздействию соответствует 100 мг суматриптана.
Таблица 6. Меры профилактики мигрени
Наратриптан. Наратриптан — еще один новый агонист серотонина. Доза в 2,5 мг действует аналогично 100 мг суматриптана, принимаемого в течение 24 часов, однако по сравнению с последним реже вызывает рецидив головной боли и имеет меньше побочных эффектов.
Суматриптан. Получив такое мощное средство, как суматриптан, врачи совершили революцию в лечении острых приступов мигрени. Он купирует головную боль и связанные с ней проявления в 74-83% [4] случаев через четыре часа после приема внутрь и через два часа после подкожного и интраназального введения препарата. Как правило, суматриптан хорошо переносится; небольшая часть пациентов испытывают тяжесть или напряжение в шее и грудной клетке.
| Во многих случаях наряду с мигренью речь может идти и о головной боли другой этиологии |
Стратегия лечения мигрени. Принципы ведения пациентов, страдающих мигренью, были разработаны группой невропатологов и врачей общей практики [2]. Прежде всего следует постараться купировать приступ обычным обезболивающим. За 20 минут до него можно принять противорвотное средство. При отсутствии эффекта можно сразу переходить к лечению агонистами серотонина, так как в анамнезе многих пациентов содержатся данные о неудачных попытках лечения мигрени анальгетиками.
В настоящее время считается, что новейшие средства в большинстве случаев эффективно купируют острые приступы мигрени, а профилактические препараты имеют ограниченное воздействие и могут вызывать различные побочные эффекты, поэтому последние принято назначать только в том случае, если у пациента случается четыре и более приступов в месяц или в случае неэффективности агонистов серотонина при острых приступах.
Таблица 7. Лечение острого приступа мигрени
Однако в отношении многих пациентов, испытывающих несколько приступов в течение недели, видимо, целесообразнее говорить не только и не столько о мигрени, сколько о синдроме хронической головной боли, обычно вызываемой избыточным потреблением анальгетиков. В этом случае необходимо обратиться к специалисту по головным болям.
Литература
1. Lipton R. B., Stewart W. F. The epidemiology of migraine // Eur Neurol, 1994; 34: (Suppl. 2) 6-11.
2. Bates D., Bradbury P., Capideo R. et al. Migraine Management guidelines. A strategy for the Modern Management of Migraine. London: Synergy Medical Education, 1997.
3. The Oral Sumatriptan and Aspirin plus Metoclopramide Comparative Study Group. A study to compare oral sumatriptan with oral aspirin plus oral metoclopramide in the acute treatment of migraine // Eur Neurol, 1992; 32: 177-184.
4. Gruffydd-Jones K., Hood C. A., Price D. B. A within-patient comparison of subcutaneous and oral sumatriptan in the acute treatment of migraine in general practice. Cephalalgia, 1997; 17: 31-36.
Миофасциальные болевые синдромы, локализованные в области спины
О. В. Воробьева, доктор медицинских наук, профессор ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
На поликлиническом приеме пациенты с болью в спине составляют от 30% до 50% больных в зависимости от специализации врача. Этиология и механизмы формирования боли в спине крайне вариабельны.
Можно выделить, как минимум, четыре наиболее значимых фактора, приводящих к боли:
структурные изменения хрящевой ткани (патология межпозвонковых дисков, дегенеративные артриты);
хроническая мышечная дисфункция (напряжение, спазм);
поражение нервного волокна в первую очередь за счет компрессии (грыжа диска, остеофит, стеноз спинномозгового канала);
психологические факторы, обуславливающие сложные компоненты психосоциальной дисфункции.
У большинства пациентов болевой синдром обусловлен сочетанием нескольких факторов, являющихся источником первичной боли и/или поддерживающих персистирование боли. Мышечно-связочные нарушения практически облигатно сопровождают боль в спине, а иногда являются первопричиной боли. Они часто остаются нераспознанными, что связано с малой информированностью медицинских специалистов. Наиболее ярко патологию мышечно-связочного аппарата спины отражает болевой миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных уплотнений в пораженных мышцах. Приблизительно четверть всех унилатеральных болевых синдромов в области спины обусловлены исключительно МФС. Как диагностировать миофасциальную боль?
Диагностика миофасциальной боли базируется на анамнестических характеристиках боли и клиническом обследовании. Важно определить тип, интенсивность, длительность и локализацию боли, а также факторы, влияющие на интенсивность боли. Какие факты следует уточнить анамнестически? Особое внимание следует обращать на факты возможной травматизации мышцы. При острых болях важно выяснить, какое движение привело к возникновению боли, и протестировать мышцы, участвующие в данном движении. При постепенном развитии боли важен осмотр хронически перетруждаемых мышц, подвергающихся микротравматизации.
Какое обследование должен провести клиницист? Клиническое обследование обязательно включает оценку пассивных и активных движений и тонуса мышц. Для МФС характерно асимметричное ограничение двигательного паттерна.Неотъемлемой частью диагностики МФС является пальпация мышц и идентификация триггерных точек (ТТ). При исследовании эффекторной мышцы в пределах спазмированных мышечных тяжей пальпируются чрезвычайно чувствительные «узелки», которые называются триггерными точками. Большинство исследователей признают пальпацию основным методом диагностики МФС, при достаточном владении данной техникой возможно идентифицировать от 85–90% ТТ. Наиболее легко обнаруживаются ТТ, локализованные поверхностно или в зоне локализованного спазма. Для более точной идентификации локализации и активности ТТ желательно предварительно расслабить спазмированные, болезненные мышцы. С этой целью может быть использована техника постизометрической релаксации или, при отсутствии специальных навыков, пассивная механическая релаксация.
В зависимости от расположения и объема мышцы могут использоваться различные техники пальпации (прямое надавливание на ТТ пальцами, поверхностная пальпация, щипковая пальпация). Для поверхностно расположенных небольших мышц проводится мягкая пальпация кончиками пальцев. Легко доступные мышцы (например, кивательная мышца, верхняя порция трапециевидной мышцы, аддуктор бедра и другие) захватываются между большим и остальными пальцами, и мышечные волокна пропускаются между пальцами (щипковая пальпация). Наконец, глубокая пальпация применяется для глубоко расположенных мышц (ягодичная, грушевидная и другие). Необходимо подождать 2–5 сек после пальцевого давления на ТТ и оценить воспроизводимость отраженной боли. Эффективность метода возрастает при использовании топографических карт излюбленного расположения ТТ в мышцах. Ассоциативные дерматомную сенситизацию и трофическую отечность можно оценить, используя щипковый захват кожи. Дополнительные методы исследования (электромиография, альгометрия, термография, ультразвуковые методики) играют вспомогательную роль в диагностике МФС, поскольку обладают низкой сенситивностью и специфичностью. Как клинически оценить триггерную точку? Триггерная точка при пальпации ощущается как четко ограниченная область резкой болезненности. Размер ТТ в среднем варьирует между 2 и 10 мм. Обычно она выявляется вдоль какого-то одного тяжа как максимально болезненная точка. При пальпации активной ТТ наблюдается боль под пальцем исследователя и в привычной болевой зоне (зона отраженной боли).
Интенсивность боли часто достигает такой степени, что боль приводит к реакции отторжения (симптом прыжка). Активные триггерные точки могут вызывать также неболевые феномены. Наиболее часто встречаются вегетативные симптомы: локальный спазм сосудов, локальный гипергидроз, пиломоторная активность. Парестезии могут быть эквивалентами болевых феноменов в отраженной зоне. Общепринятым является выделение активных и латентных миофасциальных ТТ. При активной форме наблюдается постоянная боль, снижение мышечной эластичности и развитие отраженной боли в ответ на прямое давление на ТТ. Интенсивность боли и протяженность болевой зоны зависит, главным образом, от степени возбудимости ТТ. Латентная ТТ демонстрирует те же клинические характеристики, что и активные точки, но значительно менее выраженные. Кроме того, при латентной форме боль скорее индуцированная, чем постоянная. Индуцированная боль обычно локализована в области пораженной мышцы и в отраженной зоне. Некоторые исследователи полагают, что латентные ТТ могут быть связаны с генезом мышечного спазма. Потенциально они могут реорганизоваться в активное состояние. Кроме того, ТТ могут быть классифицированы на первичные и вторичные. Первичными называются ТТ, которые образуются в результате острой или хронической перегрузки заинтересованной мышцы и чья активность не связана с деятельностью других мышц. Вторичные или сателлитные ТТ — результат механического стресса и/или нейрогенного воспаления благодаря деятельности первичных ТТ. При отсутствии поддерживающих факторов ТТ могут самопроизвольно исчезнуть, если мышца сохраняет состояние покоя в течение нескольких дней. Напротив, негативные факторы, а самое главное, сохранение воздействия первоначального патогенного фактора способствуют формированию вторичных триггеров и увеличению зоны болевого синдрома. Таким образом, основными клиническими маркерами МФС, обобщающими клиническую картину, являются: локальная или региональная боль, ограничивающая объем движений; пальпаторное определение гипертонуса в пораженной мышце с участками повышенной чувствительности в пределах «тугого» тяжа (триггерная точка); воспроизводимость боли при стимуляции триггерных точек; уменьшение боли при растяжении пораженной мышцы.
Какие факторы способствуют формированию МФС в области спины? В основе формирования МФС лежат как особенности мышечного аппарата, несущего постуральную нагрузку, так и специфические нагрузочные факторы. Собственно анатомические особенности мышц спины, а именно отсутствие длинных сухожилий при тесном взаимодействии между мышцами, параспинальными связками и фасциями, делают эти мышцы особенно уязвимыми для формирования МФС. Кроме того, мышцы спины и шеи относятся к числу наименее тренируемых, что ограничивает их функциональный резерв. Нагрузочные факторы несколько различаются на разных уровнях позвоночного столба.
1. Шейный уровень. Миофасциальные болевые синдромы — наиболее распространенная причина болей в области шеи, плеча, головных болей. Именно этой причиной обусловлены боли в области шеи у 30–85% людей. Хроническое перенапряжение мышц шеи чаще всего является следствием: антифизиологических поз, связанных с нарушениями организации труда (неправильная посадка за школьной партой, при работе с компьютерным монитором и т. д.); положением шеи во время сна (особенности подушки); постуральной адаптацией шеи при наличии первичной боли в смежных регионах (плечи, височно-нижнечелюстной сустав и т. д.). Острое повреждение мышечно-связочного аппарата шеи чаще всего связано с травмой по типу ускорение/торможение (разгибательный механизм повреждения). В большинстве случаев хлыстовая травма возникает при транспортных авариях, но может произойти и в других случаях, например при дайвинге.
2. Поясничный уровень. К перегрузке мышц туловища чаще всего приводит нестабильность двигательного сегмента. Снижение эластичности волокон диска и дегидратация его матрикса — причина самого частого функционального нарушения в двигательном сегменте — гипермобильности межпозвонкового диска. На ранней стадии это компенсируется сокращением мускулатуры туловища. Однако функциональный резерв мышцы ограничен и зависит от тренированности мускулатуры. Мышечная ткань может травмироваться при однократных или рекуррентных эпизодах биомеханической перегрузки. Современные условия труда подвергают мышцы спины дополнительной перегрузке, связанной с мышечным дисбалансом. Например, при сидячем образе жизни тело человека большую часть времени подвергается статистическим нагрузкам, в это время динамические мышцы постоянно ингибируются и постепенно становятся дряблыми, в то же время постуральные мышцы сокращаются и постепенно теряют эластичность. Хроническое нарушение мышечного баланса характерно для современной урбанизации. Также перенапряжению мышц могут способствовать различные нарушения осанки, например, сколиоз и другие скелетные асимметрии.
3. Тазовый уровень. МФС, затрагивающие мышцы тазового дна, встречаются практически исключительно у женщин [1]. В первую очередь это связано с анатомией женского тела и со структурными изменениями, переживаемыми женским организмом в течение репродуктивной жизни. В период пубертата после становления менархе таз девочки расширяется, ягодичные мышцы увеличиваются в объеме, происходит ротация бедер внутрь, приводящая к латеральному смещению коленной чашечки. Постоянная внутренная ротация бедер может негативно влиять на тазовую диафрагму, что увеличивает риск развития спазма мышц тазового дна у женщины в будущем. Беременность или прибавка в весе увеличивают этот риск. В норме коленная чашечка выстоит за второй палец стопы, что обеспечивает сохранение устойчивого баланса при стоянии. У многих женщин из-за латеральной девиации надколенника уменьшается подвижность сустава, что приводит к уплощению свода стопы. Эти структурные изменения нижних конечностей приводят к нарушению физиологического поддержания баланса при стоянии и к избыточным нагрузкам на мышцы тазового дна. Связки у женщин более растяжимы, чем у мужчин, что является необходимым условием для сохранения стабильности суставов и обеспечения процесса физиологических родов, но в то же время эта способность является предрасполагающим фактором в формировании дисфункции фасций и связок у женщин. Падение на ягодицы может привести к ограничению подвижности крестца и появлению тазовых болей из-за напряжения связочного аппарата мышц тазового дна. У человека нижняя половина тела имеет большую массу, чем верхняя. Недостаточно развитая мускулатура и мышечная гипотония могут усугубить поясничный лордоз и усилить наклон таза вперед. Усиление поясничного лордоза также наблюдается в период беременности. Редукция эстрогенов в период менопаузы является основным фактором нарушения физиологических изгибов позвоночника в пожилом возрасте. Изменение естественных изгибов позвоночника создает дополнительную нагрузку на мышечный каркас, особенно на мышцы тазового дна. Как диагностировать вторичную мышечная боль? Независимо от первичного источника боли и ее патогенетических характеристик мышцы туловища вовлекаются в патологический процесс, становясь вторичными источниками боли. Вторичная боль возникает в скелетной мускулатуре вне позвонководвигательного сегмента за счет рефлекторного повышения мышечного тонуса. Физиологическая обоснованность напряжения мышц, которое следует за любой болью, заключается в иммобилизации пораженного участка тела, создании мышечного корсета. Однако сам мышечный спазм приводит к усилению стимуляции ноцицепторов мышцы. Увеличение потока ноцицептивной импульсации усиливает активность мотонейронов передних рогов и способствует усилению спазма мышцы. Формируется рефлекторное тоническое напряжение мышц. Дополнительным фактором развития болезненного мышечного спазма является анталгическая поза. Перенос веса на одну ногу приводит к искривлению туловища и асимметричному положению таза с последующим развитием боли в крестцово?поясничных суставах и мышцах, обеспечивающих движения в этих суставах. По характеру вторичные мышечные боли тупые, ноющие, тянущие. Интенсивность их может широко варьировать. С диагностической точки зрения важно, что боли провоцируются движениями, значительно усиливаются в положениях, при которых растягиваются мышцы, окружающие позвоночный столб. Боли также могут усиливаться при длительном сохранении одной и той же позы (вождение автомобиля, сон в неудобной позе, длительный перелет и т. д.). Симптомов выпадения не наблюдается.
При поясничных мышечно-скелетных болях может наблюдаться псевдосиндром Ласега. Если при выполнении теста Ласега боль возникает только локально в пояснице, или бедре, или под коленом, или в голени — это связано с растяжением спазмированных мышц (паравертебральных или задних мышц бедра) («короткая» боль). При пальпации паравертебральные мышцы уплотнены, напряжены, болезненны. Вторичная мышечная боль может стать хронической и существовать сама по себе даже после устранения первоначальной причины. Как лечить миофасциальную боль? Лечение МФС требует многоаспектных подходов. Стандартное лечение включает: медикаментозную терапию такими препаратами, как нестероидные противовоспалительные препараты (НПВП) и миорелаксанты; воздействие на ТТ, в том числе физиотерапевтическое; терапию, направленную на восстановление нормального функционирования мышечной ткани: редукция растяжения мышцы, укрепление мышечного каркаса, изменение образа жизни. Основная кратковременная задача — разрушение триггерных точек, что приводит к редукции боли. Но воздействие на ТТ не должно проводиться изолированно. Долговременная цель — расслабить мышцы, восстановить баланс между постуральными и динамическими мышцами, нивелировать предрасполагающие факторы, что снижает риск рецидивирования болевого синдрома. Согревание мышцы может помочь ее релаксировать, для этого могут использоваться аппликации «разогревающих» мазей, гелей, а также горячие влажные обертывания пораженной мышцы, влажные теплые компрессы. При наличии определенных навыков ТТ можно механически разрушить инъекцией анестетиков (новокаин, лидокаин), который укорачивает период боли, связанный с процедурой. Инъекции в ТТ могут дать превосходные результаты. Реже используется «сухая игла» без применения анестетика. В специализированных центрах используются упражнения на растяжение мышц и мягкие миорелаксирующие техники, например постизометрическая релаксация. Кроме того, может быть эффективен традиционный релаксирующий массаж. Сроки терапии существенно снижаются при быстром и эффективном обезболивании пациента. Общепризнанным для МФС является обезболивание с помощью НПВП — Найз, Диклак, Бруфен СР, Мовалис и др. Назначение НПВП обязательно при любой степени выраженности болевого синдрома — от легкой (монотерапия НПВП) до выраженной (в сочетании с другими препаратами). Могут быть использованы аппликации на болевые участки гелей и мазей, содержащих НПВП или их лекарственные формы общего действия (таблетки, свечи, инъекционные формы). Практически стандартной стала комбинация НПВП и миорелаксантов при лечении МФС, позволяющая уменьшить сроки лечения. Кроме того, одновременное применение миорелаксантов и НПВП позволяет снизить дозу последних и, следовательно, избежать развития побочные эффектов терапии. На фоне приема миорелаксантов облегчается проведение постизометрической релаксации мышц, массажа, лечебной физкультуры. Доказано, что использование миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных ТТ, т. е. улучшает отдаленный прогноз, снижая рецидивирование МФС. Рандомизированные контролируемые исследования демонстрируют преимущество этого класса препаратов над плацебо.
Исследование, проведенное Кокрейновским обществом врачей с включением в анализ свыше тридцати контролируемых исследований, также подтвердило полезность применения бензодиазепиновых и антиспастических миорелаксантов [2]. Отечественные исследователи отдают предпочтение небензодиазепиновым центральным миорелаксантам. Обычно используют тизанидин, толперизон, баклофен. Эти препараты обладают меньшими побочными эффектами, чем бензодиазепины. Тизанидин (Сирдалуд) является ярким представителем центральных миорелаксантов. Препарат зарегистрирован для лечения болезненного мышечного спазма, вызванного мышечно-скелетными заболеваниями, и спастичности. Комбинация тизанидина с НПВП демонстрирует более выраженный эффект в отношении редукции боли по сравнению с монотерапией НПВП у пациентов с болями в спине [3, 4]. Кроме редукции боли тизанидин уменьшает потребность в НПВП и транквилизаторах у пациентов, тем самым снижая потенциальные побочные эффекты от лечения. В плацебо-контролируемых исследованиях показан собственно анальгетический эффект тизанидина, а также его влияние на мышечное напряжение и редукцию активных триггерных точек [5]. Терапевтическая тактика полностью зависит от выраженности болевого синдрома, его продолжительности и от количества мышц, пораженных МФС. При остром МФС Сирдалуд может использоваться в монотерапии. Рекомендованная суточная доза Cирдалуда составляет 6 мг в сутки в 2 или 3 приема. При тяжелых МФС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы. Добавление Cирдалуда в комплексную схему лечения позволяет уменьшить продолжительность приема НПВП и избежать приема транквилизаторов. Поскольку легкий седативный эффект Cирдалуда позволяет справиться с мягкой тревогой без назначения психотропной терапии. Вспомогательное лечение (антидепрессанты, анксиолитики, гипнотики): нет качественных рандомизированных контролируемых исследований по применению этих агентов у пациентов с МФС. Но многочисленные исследования показывают эффективность этих препаратов для лечения хронической боли. Необходимо отметить, что хроническая боль часто ассоциирована с депрессией и эффективное лечение депрессии может существенно уменьшить боль. Наличие коморбидных синдромов требует обязательных направленных терапевтических усилий. Необходимым компонентом лечения является физическая активность пациента. Необходимо рекомендовать больному возвращение к привычной дневной активности. Лечебная физкультура обладает позитивным эффектом. Избегание позного напряжения, ежедневные занятия лечебной физкультурой, владение аутогенной тренировкой с умением расслаблять мышцы — эффективная защита против мышечной боли. Необходимо побуждать пациента к позитивному изменению жизненного стиля (избегание антифизиологических поз, рациональное оборудование рабочего места, прекращение курения, контроль веса, занятия лечебной физкультурой, ежегодные курсы массажа, владение аутогенной тренировкой с умением релаксировать мышцы).
Литература Воробьева О. В. Болезненный спазм мышц тазового дна как причина хронических тазовых болей у женщин // Фарматека. 2011, № 5 (218): 51–55. Van Tulder M. W., Touray T., Furlan A. D., Solway S., Bouter L. M. Cochrane Back Review Group. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the cochrane collaboration // Spine. 2003, Sep 1; 28 (17): 1978–1992. Berry H., Hutchinson D. R. Tizanidine and ibuprofen in acute low-back pain: results of a double-blind multicentre study in general practice // J Int Med Res. 1988; 16: 83–91. Pareek A., Chandurkar N., Chandanwale A. S. et al. Aceclofenac–tizanidine in the treatment of acute low back pain: a double-blind, double-dummy, randomized, multicentric, comparative study against aceclofenac alone // Eur Spine J. 2009; 18 (12): 1836–1842. Lepisto P. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration // J Int Med Res. 1981; 9 (6): 501–505.