Инсульт — диагностика, лечение, профилактика
Инсульт «удар» — заболевание, поражающее внезапно, «как гром среди ясного неба».
В России регистрируется примерно 450 тысяч инсультов в год. Инсульт является лидирующей причиной инвалидизации населения: треть перенесших его больных нуждаются в посторонней помощи, еще 20% не могут самостоятельно ходить, лишь каждый пятый может вернуться к трудовой деятельности.
Такая распространенность и социально-экономическая значимость заболевания определяет необходимость комплексного подхода в лечении инсульта, проведение ранней вторичной профилактики, реабилитационных мероприятий.
Каждому человеку стоит задуматься о профилактике инсульта:
Индивидуальный подход к каждому пациенту дает возможность значительно уменьшить риск повторного развития нарушения мозгового кровообращения, избежать грубой инвалидизации, улучшить качество жизни пациента.
Как самостоятельно диагностировать инсульт?
Следующие симптомы помогут Вам распознать инсульт:
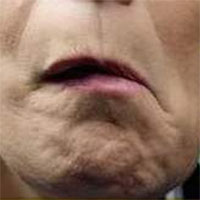
1. Асимметрия лица
Попросить нахмурить брови, крепко зажмурить глаза, оскалиться — проба считается положительной, если видите, что мышцы не сокращаются, либо присутствует значительная асимметрия лица.
2. Нарушение речи
Попросить произнести фразу, требующую хорошей артикуляции: «сыворотка из-под простокваши», «тридцать третья артиллерийская бригада» — речь неразборчивая, трудности в понимании обращенной речи, выполнении простых команд.
3. Снижение силы в конечностях:
При наличии этих симптомов необходимо незамедлительно вызвать бригаду скорой медицинской помощи!
Чем раньше Вы обратитесь за медицинской помощью, тем быстрее будет начато лечение острого инсульта, что может значительно уменьшить выраженность неврологического дефицита и помочь избежать значительной инвалидизации после перенесенного инсульта.
Комплексное лечение инсульта должно включать 5 направлений
Неспецифическое лечение (коррекция респираторных и сердечно-сосудистых нарушений, артериального давления, уровня глюкозы крови, водно-электролитного баланса)
Проведение специфической терапии
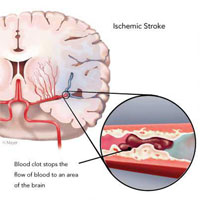
Единственным методом лечения ишемического инсульта, доказавшим свою эффективность и безопасность в клинических исследованиях, является тромболитическая терапия.
Целью тромболизиса является восстановление кровотока в участке головного мозга с критическим дефицитом кровоснабжения, но еще не потерявшем жизнеспособность.
Тромболитическая терапия позволяет уберечь больше мозговых клеток от гибели, достичь полного регресса или минимального неврологического дефицита, значительно уменьшить степень инвалидизации и риск летального исхода.
Наиболее важным предиктором успеха тромболизиса является время от развития инсульта до начала лечения.
Чем быстрее будет начата тромболитическая терапия, тем быстрее, в случае реканализации окклюзированной артерии, оксигенированная кровь поступит к зоне «ишемической полутени» (участку головного мозга с критическим дефицитом кровоснабжения, но еще не потерявшем жизнеспособность).
Временной интервал между возникновением симптомов инсульта и началом лечения, называется «терапевтическим окном». Когда точное время начала симптомов неизвестно, за точку отсчета «терапевтического окна» принимается момент, когда пациента последний раз видели здоровым.
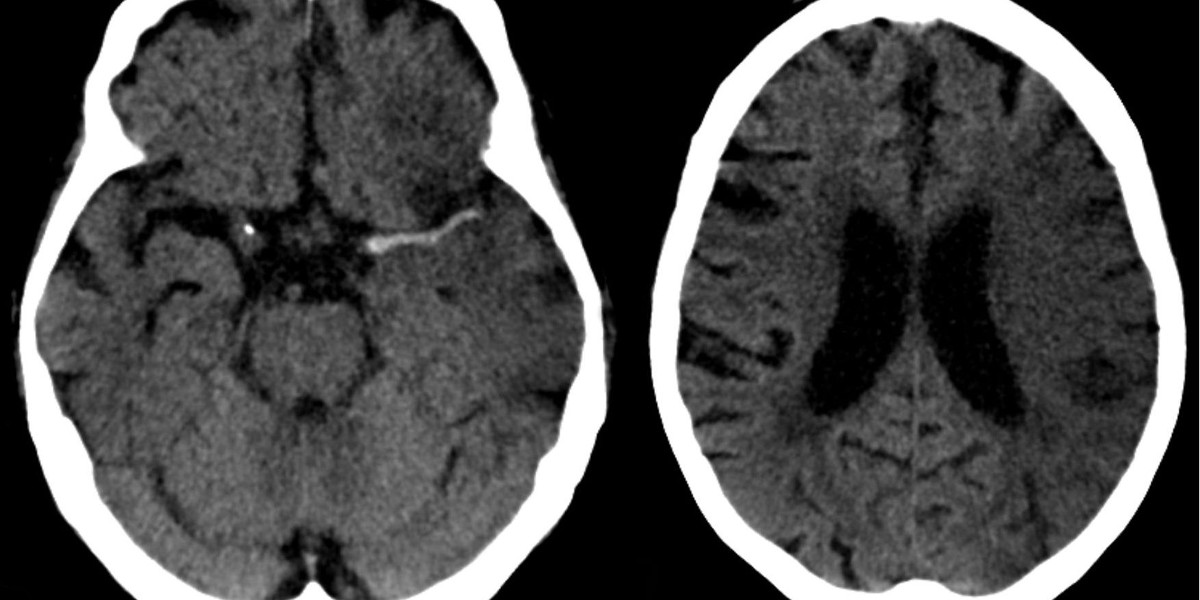
До начала тромболитической терапии пациенту необходимо выполнить нейровизуализацию, чтобы исключить внутримозговое кровоизлияние, оценить очаг и ишемии и «ишемической полутени», уровень окклюзии. Выполняется нативная компьютерная томография головного мозга, компьютерная томография головного мозга в перфузионном режиме и КТ-ангиография сосудов головного мозга.
Методы реканализации
Системный тромболизис — внутривенное введение препарата rt-PA. Проводится в 0-4,5-часовом «терапевтическом окне» — при отсутствии противопоказаний.
Интраартериальный тромболизис — препарат вводится непосредственно перед тромбом. Проводится пациентам, находящимся в «терапевтическом окне» — при отсутствии противопоказаний.
Механическая тромбо-, эмболоэкстракция — выполняется в терапевтическом окне. Механическая тромбэктомия может использоваться у больных ишемическим инсультом в виде монотерапии или в комбинации с тромболитическими препаратами.
Механическая тромбэктомия может быть использована у пациентов с ишемическим инсультом, если им противопоказан системный тромболизис, или окклюзирована магистральная церебральная артерия, и системный тромболизис оказался неэффективным.
Основа профилактики инсульта — коррекция факторов риска
Если инсульт случился — необходима экстренная госпитализация для лечения инсульта в острейшем периоде с применением методов реканализации, подбора индивидуальной терапии для профилактики повторных острых сосудистых событий на основании выявленных причин, механизма и факторов риска инсульта.
Комплексный подход к лечению и профилактике ишемического инсульта/транзиторной ишемической атаке обеспечивается взаимодействием врачей смежных специальностей:
В отделении неврологии для больных с нарушениями мозгового кровообращения в оптимальные сроки выполняется комплексное обследование, направленное на выявление факторов риска, способствующих развитию инсульта, механизмов состоявшегося инсульта, для определения индивидуального режима эффективной терапии и профилактики инсульта, рекомендаций по модификации образа жизни пациента.
Таким образом, ранняя диагностика, лечение и профилактика инсульта является основой сохранения здоровья и качества жизни каждого пациента.
Современные подходы диагностики и лечения острого инсульта
Цереброваскулярные болезни относятся к числу наиболее актуальных проблем современной медицины, поскольку они оказывают существенное влияние на такие важные демографические показатели как заболеваемость и смертность, а также являются одной из основных причин длительной инвалидизации. Ежегодно в Республике Беларусь инвалидами становятся 10-12 тыс. человек. Заболеваемость инсультом в республике составляет 2,3-2,5 случаев на 100 тыс., заболеваемость после 55 лет удваивается с каждым десятилетием жизни, наблюдается увеличение удельного веса лиц молодого и трудоспособного возраста. Организация помощи пациентам с ОНМК является серьезной медико-социальной задачей и нуждается в дальнейшем совершенствовании.
Всемирная федерация инсульта, Европейская организация инсульта – все указывают на необходимость формирования единой противоинсультной программы, основанной на системном подходе. При этом главная задача – снижение смертности путем снижения заболеваемости с разработкой алгоритмов профилактики, а также снижение летальности путем совершенствования медицинской помощи при остром инсульте с применением в том числе высоких технологий, разработкой для каждого больного, перенесшего инсульт, индивидуальной программы вторичной профилактики, организацией систем ранней и этапной нейрореабилитации.
В связи с этим основными направлениями стратегии развития системы медицинской помощи при инсульте являются:
Логистика острого инсульта
Логистика острого инсульта подразумевает обязательную госпитализацию в период «терапевтического окна», быструю транспортировку больного («время-мозг!»), осуществление телефонного звонка бригадой скорой помощи в центр госпитализации, подготовку инсультной команды к приему больного в специализированное отделение, круглосуточную работу РКТ (МРТ), ультразвуковой диагностики магистральных сосудов головы и сердца, лаборатории. «Время от двери до РКТ, МРТ» не должно превышать 15 мин, «время от двери до иглы» должно быть в целом не более 40 мин.
Этапы медицинской помощи больным с острым нарушением мозгового кровообращения
Бригада станции скорой и неотложной медицинской помощи:
Мультидисциплинарный подход начинается уже на этапе диагностики (команда инсультного блока).
Организация максимально возможного проведения диагностических процедур на догоспитальном уровне значимо уменьшает время «от двери до иглы», что определяет большую эффективность тромболитической терапии.
Дежурный врач-невролог проводит:
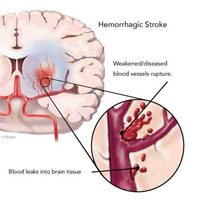
Консультация нейрохирурга обязательна при геморрагическом инсульте, обширном инфаркте мозжечка в течении 60 мин.
Консультация кардиолога необходима всем пациентам с диагностированным инсультом или подозрением на ТИА.
Согласно Рекомендациям Европейской Организации Инсульта (ESO), 2008
Ишемический инсульт неясной этиологии (криптогенный) требует дополнительного лабораторного исследования:
Подтверждение диагноза «инсульт и его характера, выбор тактики лечения возможны только при наличии методов нейровизуальзации!
Принципы лечения острого инсульта:
Нейропротекторная терапия острого инсульта должна проводиться в первые 3 ч от начала инсульта, что может обусловить ее эффективность.
Перед нейропротективной терапией ставятся определенные цели:
Патогенетическую терапию подразделяют на первичную и вторичную нейропротекцию.
Первичная нейропротекция
Направлена на прерывание быстрых механизмов глутамат-кальциевого каскада с целью коррекции дисбаланса возбуждающих и тормозных систем, активации естественных тормозных процессов. Первичную нейропротекцию начинают проводить с первых минут ишемии. К этому виду терапии относятся антагонисты глутаматных рецепторов. Эффективным неконкурентным антагонистом NMDA-рецепторов является магния сульфат, регулирующий кальциевый ток через вольтаж-чувствительные и агонист-зависимые каналы. Преимущество препарата – его безопасность, отсутствие значимых побочных эффектов. Вводить рекомендуется 25% раствор в дозе до 30 мл/сут.
Естественным активатором тормозных нейротрансмитерных систем служит глицин, обладающий нейротрансмиттерным и общеметаболическим действием. Он обеспечивает противоишемическую защиту мозга у больных с разной локализацией сосудистого поражения и различной степенью тяжести состояния. Рекомендуется эффективная доза препарата – 20 мг/кг массы тела (в среднем 1-2г/сут) сублингвально в первые дни инсульта.
Концепция «кальциевой гибели клетки» определяет интерес к группе препаратов – антагонистов потенциал-зависимых кальциевых каналов. В настоящее время из препаратов этой группы при лечении ОНМК используется нимодипин (нимотоп), который, проникая через гематоэнцефалический барьер, избирательно связывается со специфическими дигидропиридиновыми рецепторами. Эти рецепторы локализуются в ЦНС как на нейрональных и глиальных мембранах, так и в сосудистой стенке, что определяет наличие у нимотопа двойного эффекта – нейротропного и вазотропного действия. Достоверно доказана эффективность применения препарата с целью снижения риска развития констриктивно-стенотической артериопатии при субарахноидальном кровоизлиянии. По данным международных исследований, при лечении ишемического инсульта препарат эффективен в течение первых 12 ч, в более позднем периоде отмечалось ухудшение прогноза инсульта. Препарат может быть включен в комплексную терапию инсульта только у пациентов с высоким цифрами артериального давления (выше 220/120 мм рт.ст.), так как обладает вазодилатирующим эффектом и вызывает артериальную гипотонию, вследствие чего снижается перфузионное давление в мозге.
По результатам мета-анализа выявлена доказанная эффективность только цитиколина (цераксон).
ЦИтиколин (цераксон) – природное эндогенное соединение, которое является промежуточным звеном в реакциях синтеза фосфатидилхолина клеточных мембран. Механизмы действия цитиколина состоят в ослаблении накопления свободных жирных кислот на участках вызванного инсультом повреждения нервов, восстановлении нейронной мембраны за счет усиления синтеза фосфатидилхолина, восстановлении повреждённых нейронов за счет интенсификации производства ацетилхолина. В результате этих процессов достигаются защита клеток от повреждения, восстановление функциональной активности нейронов, улучшение двигательных функций.
Рекомендуемые дозы цераксона:
Кроме того, было установлено, что применение цитиколина (цераксона) безопасно в острой фазе внутримозгового кровоизлияния. Данный результат позволяет использовать препарат при остром инсульте на догоспитальном этапе и при невозможности уточнения характера инсульта.
Вторичная нейропротекция
Направлена на прерывание отдаленных последствий ишемии. Основные её направления: антиоксидантное, торможение местной воспалительной реакции, улучшение трофического обеспечения мозга, нейроиммудуляция, регуляция рецепторных структур, антиапоптотическое действие.
Специальные методы лечения острого инсульта. Реперфузионная терапия
Основные методы реперфузии:
Реперфузия должна быть активной и кратковременной с реперфузионным периодом не более 3-6 часов.
Тромболитическая терапия (ТЛТ) – единственный метод с высокой степенью доказательности, приводящий к реканализации, дает полную физическую независимость у 1 из 10 пролеченных пациентов.
При поступлении пациента с клиникой инсульта в период «терапевтического окна» необходимо безотлагательно решить вопрос о показаниях и противопоказаниях к внутривенному тромболизису.
Согласно Рекомендациям Европейской Организации Инсульта (2009)
В/венное введение rt-PA рекомендуется в первые 3 часа от появления первых признаков инфаркта головного мозга из расчета 0,9мг/кг с введением 10% болюсом и последующей инфузией в течение 60 мин. Доказано, что В/В ТЛТ также успешен при проведении между 3-4,5 часов после появления первых симптомов инсульта.
Перед ТЛТ рекомендуется коррекция АД в случае его повышения до 185/100 ммртст и выше.
В качестве дополнительного метода лечения острой окклюзии СМА в течение 6-часового «терапевтического окна» рекомендуется В/А ТЛТ.
В/А ТЛТ проводится в случае острой базилярной окклюзии у избранных пациентов. В/В ТЛТ в случае окклюзии основной артерии является допустимой альтернативой даже после 3 часов.
В/В ТЛТ при ишемическом инсульте должен проводиться в условиях палаты (блока) интенсивной терапии многопрофильной больницы при обязательном наличии круглосуточных служб нейровизуализации и клинической лабораторной диагностики. Потенциальные риски и польза должны обсуждаться с пациентом и его семьей.
При принятии решения о проведении ТЛТ необходимо обеспечить мониторирование не менее 48 часов АД, ЧСС, ЧД, температуры тела, сатурации кислородом, контроль биохимических показателей крови. Уровень АД и биохимические показатели крови не могут быть абсолютным препятствием к проведению ТЛТ, при условии их коррекции в период допустимого «терапевтического окна» тромболизис возможен.
В любом случае лучше лечить, чем не лечить!
Важным является то, что возможность проведения эндоваскулярного (В/А) вмешательства не должна быть основанием для отказа от В/В ТЛТ в соответствии с показаниями.
Претендентами на эндоваскулярные технологии могут быть пациенты:
Факторы, влияющие на исход инсульта при ТЛТ
Т.О., вопрос является ли В/В ТЛТ наилучшим методом лечения пациентов с ишемическим инсультом, остается актуальным. По прошествии лет, в течение которых отмечалось неуклонное совершенствование эндоваскулярных методик и устройств, эндоваскулярные нейрохирурги достигли сегодня беспрецендентных успехов частоты реваскуляризации при окклюзии СМА, с уменьшением времени выполнения процедуры, очень низкой частотой внутримозговых кровоизлияний и с благоприятными исходами. После более чем десятилетних попыток проведения В/А ТЛТ с использованием всех доступных лекарственных средств, доз и комбинированных методик, но с достижением лишь скромных результатов, мы вступаем в эру механической тромбэктомии. Без сомнения, современные методики эндоваскулярной реваскуляризации изменили течение болезни при окклюзии СМА намного сильнее, чем В/В ТЛТ. Это убедительные доказательства того, что эндоваскулярный метод лечения, если он в умелых опытных руках, следует считать терапией выбора при окклюзии СМА!
«Терапевтическое окно» лабораторной эффективности антитромбоцитарной терапии результаты субанализа регистра острого Коронарного синдрома реальной клинической практики (КАРДИО-ЦКБ)
Определить оптимальные границы эффективности и безопасности значений агрегации тромбоцитов у больных c острым коронарным синдромом (ОКС), получающих двойную антитромбоцитарную терапию.
Материалы и методы
В рамках одноцентрового проспективного когортного регистра (КАРДИО-ЦКБ) у 425 больных с подтвержденным ОКС определяли функциональную активность тромбоцитов (ФАТ) с помощью световой агрегатометрии (Chrono-Log Corporation, США). Исходы заболевания фиксировали в 30-дневный срок после индексного события и сопоставляли с результатами исследования ФАТ. Полученные данные использовали для определения границ «терапевтического окна» на фоне применения антиагрегантов.
Верхняя граница «терапевтического окна» значений агрегации тромбоцитов, отражающая допустимый предел риска событий ишемической природы, составил 45%. При определении нижней границы терапевтического окна, отражающей предел в отношении геморрагического риска, следует ориентироваться на значение 30%. Нижний предел границы «терапевтического окна» требует дальнейших дополнительных исследований.
Оптимальное значение «терапевтического окна» показателей агрегации тромбоцитов у больных ОКС находится в диапазоне 30–45%.
Опубликовано большое количество проспективных и обсервационных исследований, в которых изучалась связь функциональной активности тромбоцитов (ФАТ) с частотой неблагоприятных исходов болезни 6. По данным четырех независимых мета-анализов, высокая остаточная реактивность тромбоцитов (ВОРТ) ассоциирована с повышенным риском нефатального инфаркта миокарда (ИМ), определенного или предполагаемого тромбоза стента и сердечно-сосудистой смерти [1013]. Однако мнения исследователей по поводу ВОРТ остаются противоречивыми, что тормозит внедрение методов ее оценки в клиническую лабораторную практику [14].
Имеющиеся данные показывают, что клинические результаты определения ФАТ на фоне приема антитромбоцитарного препарата/препаратов зависят от используемого лабораторного метода. В исследовании POPULAR проводилось сравнение 8 лабораторных методов исследования ФАТ у 1069 пациентов, получающих клопидогрел после чрескожного вмешательства на коронарных артериях (ЧКВ). Только 4 метода (LTA 5 и 20 мкмоль АДФ, VerifyNow, PlateletWorks) позволяли определить ВОРТ, которая была связана с риском развития неблагоприятных сердечно-сосудистых событий [6].
Значимым параметром, влияющим на результат и его ассоциацию с клиническими исходами, является доза индуктора для открытых тест-систем [15]. Считается, что использование высокой концентрации индуктора (20 мкмоль) не позволяет провести оценку “тонких» параметров ФАТ, но приемлемо для определения остаточной активности тромбоцитов на фоне приема антиагреганта и обладает более высокой воспроизводимостью и низкой вариабельностью при повторном выполнении исследования [16].
Исследование ФАТ в первые несколько часов после получения больными с ОКС нагрузочных доз препарата несет высокий риск получения ложноположительного результата, так как большое количество пациентов попадает в зону ВОРТ [15,17]. Однако показано, что у таких больных в течение от 24 ч до пяти суток отмечается значимое снижение ФАТ по сравнению с исходным показателем, зарегистрированным в первые часы после начала заболевания [17].
Клиническая характеристика исследуемой группы больных имеет большое значение при исследовании ФАТ. Средний уровень ФАТ в популяции здоровых добровольцев и пациентов с различными сердечнососудистыми заболеваниями, имеет существенные различия. Средний исходный уровень (до назначения антитромботической терапии) АДФ-индуцированной агрегации тромбоцитов у пациентов с ИМ был достоверно выше, чем у здоровых добровольцев [18]. Можно ожидать различий в показателях ФАТ и среди больных ОКС в зависимости от доли лиц с состоявшимся ИМ, типа ИМ, стратегии лечения (инвазивная/консервативная) и других факторов. Иными словами, в идеальных условиях для каждой группы сердечно-сосудистого риска необходимо иметь свое целевое значение ФАТ.
Целью исследования было определение оптимальных границ эффективности и безопасности значений агрегации тромбоцитов у больных c ОКС, получающих двойную антитромбоцитарную терапию.
Материал и методы
Исследование является частью одноцентрового проспективного когортного регистра “КАРДИО-ЦКБ» и прово дилось в Центральной клинической больнице с поликлиникой Управления делами Президента РФ в период с 22 декабря 2012 по 30 декабря 2015 года. В исследование включались все последовательно поступавшие в клинику больные с ОКС. Решение о выборе инвазивного или консервативного метода ведения пациента принималось лечащим врачом. Схема исследования представлена на рис. 1. Исследование проводилось в соответствии с этическими принципами Хельсинской декларации Всемирной Медицинской Ассоциации (в редакции 2008 г.), правилами Надлежащей клинической практики, принятыми на Международной конференции по гармонизации технических требований, предъявляемых к фармацевтическим продуктам для применения у человека (ICH GCP), национальным стандартом о Надлежащей клинической практике (ГОСТ Р 52379-2005) и другими нормативными требованиями в РФ [24].
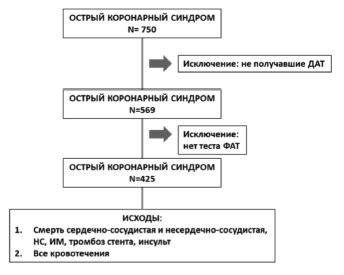
Критерии отбора. В исследование включали пациентов с ОКС с подъемом сегмента ST и без подъема сегмента ST с давностью последних симптомов заболевания не более 24 ч до момента госпитализации. Также допускалось включение пациентов, соответствующих критериям ИМ, но отнесенных к категориям ИМ 2 типа по классификации III универсального определения ИМ [19].
Конечные точки. Оценка исходов проводилась на 30-й день от индексного события. К первичным конечным точкам относили случаи смерти вследствие cердечно-сосудистых и несердечно-сосудистых причин, определенный и/или предполагаемый тромбоз стента, нефатальный ИМ с подъемом сегмента ST или без подъема сегмента ST рецидивирующего течения, эпизод нестабильной стенокардии, ишемический инсульт. К предполагаемому тромбозу стента относили все подозрительные случаи, соответствующие критериям Консорциума по академическим исследованиям ARC [20]. Кроме этого, все случаи ИМ были распределены и оценены в соответствие с классификацией III универсального определения ИМ [19].
К первичной конечной точке безопасности относили все случаи кровотечений, возникшие во время первичной госпитализации. Кроме этого, была проведена дополнительная оценка риска развития больших кровотечений, соответствовавших типу 3 и 5 по шкале BARC (Bleeding Academic Research Consortium) [21].
Определение ФАТ. Для определения ФАТ использовали метод световой трансмиссионной агрегатометрии, имеющей статус “золотого стандарта». Методика была стандартизирована в соответствие с действующими регламентами. Основываясь на результатах предыдущих работ, были выбраны оптимальные сроки для забора крови – от 24 ч до 5 суток [17,18]. Исследование агрегации тромбоцитов проводилось на агрегометре Chronolog 700 (CHRONO-LOG Corporation, США) с использованием дозы индуктора АДФ 20 мкмоль, обеспечивающей высокую воспроизводимость теста. Методика исследования соответствовала Рекомен дациям по стандартизации световой трансмиссионной агрегатометрии Международного общества по тромбозу и гемостазу 2013 года и Североамериканским рекомендациям для медицинских лабораторий, определяющих и интерпретирующих ФАТ, 2010 года [22,23]. Исследование агрегации тромбоцитов проводили в течение 6 минут. Ориенти ровались на показатель максимальной агрегации тромбоцитов.
Статистический анализ. Результаты приведены в виде средних значений и стандартных отклонений или медианы с верхним и нижним квартилем в случае нормального и асимметричного распределения данных. Для проведения многофакторного логистического регрессионного анализа и выявления независимых факторов риска развития неблагоприятных событий использовали переменные, полученные с помощью однофакторного логистического регрессионного анализа. Анализ кумулятивной выживаемости осуществляли по методу Каплана-Мейера, различия между кривыми выживаемости определяли с помощью критерия log-rank. Для выявления независимых факторов, ассоциированных с риском неблагоприятных событий, использовали регрессионную модель Кокса с пошаговой селекцией независимых переменных. Статистически значимыми считали межгрупповые различия и значения коэффициентов регрессии при показателе р
Результаты
ФАТ определяли у 425 (74,6%) из 569 пациентов, принявших участие в исследовании (табл. 1). Средний возраст обследованных пациентов составил 71,2±13,2 года. Больные были разделены на группы со значением ФАТ в ответ на 20 мкмоль АДФ на фоне приема двойной антитромбоцитарной терапии ≤45% (n=308) и >45% (n=117). Причины выбора такого порогового значения обсуждаются ниже. У значительной части больных, составивших обе группы, в анамнезе имелись сердечнососудистые заболевания, в том числе цебероваскулярные события (10,6%), сахарный диабет (15,2%), реваскуляризация (40,0%), что указывало на высокий риск неблагоприятных исходов.
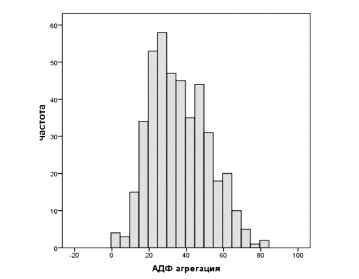
Для определения верхних пороговых значений агрегации, отделяющей зону повышенного ишемического риска, были построены гистограммы частоты распределения больных в зависимости от степени ФАТ (рис. 2). С учетом агрегации больные распределяются компактно и слегка асимметрично с положительным коэффициентом асимметрии, что позволяет использовать методы параметрический статистики для анализа этой переменной. Использование ROC-модели с последующим построением кривых чувствительности и специфичности позволило определить верхнее пороговое значение показателя агрегации тромбоцитов для прогнозирования неблагоприятных сердечно-сосудистых событий.
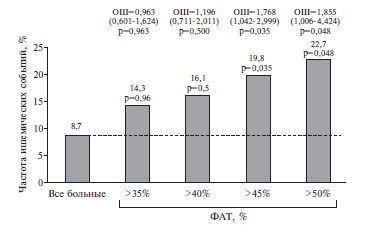
В качестве оптимального критического значения, т.е. значения, разделяющего прогнозы на “благоприятный» и “неблагоприятный», использовался критерий по равенству чувствительности и специфичности. Критическое значение ФАТ у пациентов, у которых были зарегистрированы неблагоприятные сердечнососудистые исходы, составило 48,8% с площадью под ROC-кривой 75,8%. Полученное значение характеризуется высокой степенью достоверности (p=0,005). Критическое пороговое значение агрегации, соответствующее нечувствительности к двойной антитромбоцитарной терапии, составило 44,5%. Однако при разделении пациентов на квартили по уровню ФАТ (>35%, >40%, >45%, >50%) было установлено, что достоверное повышение частоты событий происходит при уровне ФАТ >45%. В группе больных с таким показателем отмечается увеличение частоты развития неблагоприятных событий в 2,27 раза по сравнению с таковой во всей когорте больных. При уровне агрегации более 50% отмечается сходная динамика. Частота раз вития неблагоприятных событий у таких пациентов достоверно увеличивается в 2,6 раза (рис. 3). Пред ставленный график свидетельствует о том, что существует четкая ассоциация между повышением ФАТ и риском сердечно-сосудистых событий.
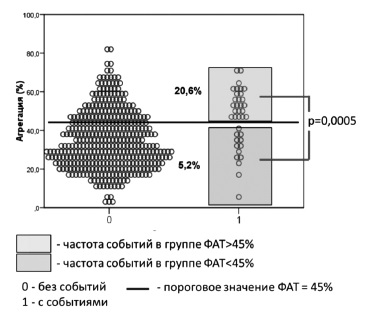
Если критическим пороговым значениям для стратификации больных в зависимости от уровня ФАТ можно считать 44,5%, за оптимальное пороговое значение, подходящее для возможного принятия решения о коррекции терапии следует считать точку статистически значимого изменения частоты событий, лежащую ниже определенного критического порогового значения. Такой точкой, исходя из выше рассчитанного, является ФАТ, равная 45%. При таком пороговом значении с высокой степенью достоверности отмечаются различия в частоте наступления неблагоприятных сердечно-сосудистых событий (рис. 4). При уровне ФАТ менее 45% частота развития исходов составила 5,2%, а при ФАТ более 45% – 20,6% (p=0,0005).
Определение нижнего критического порогового значения ФАТ необходимо для сведения к минимуму риска геморрагических осложнений. Общая частота геморрагических осложнений у всех больных составила 1,88%. В виду малого количества событий, полученный результат не достиг статистической значимости (p=0,9). Пороговое значение составило 35% с площадью под кривой 45,9%. По степени агрегации риск наступления кровотечения в данном исследовании предсказать не удалось. Однако, при разделении всех случаев возникновения геморрагических осложнений по квартилям в зависимости от уровня ФАТ ( 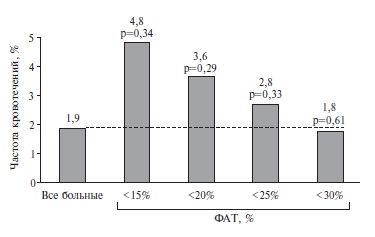
Проведенный сравнительный анализ частоты кровотечений в зависимости от ФАТ позволил выделить пороговое значение, при котором происходит увеличение риска кровотечения. Среди лиц с агрегацией тромбоцитов менее 30% частота развития кровотечений сопоставима с таковой во всей группе больных. Однако, при уровне ФАТ 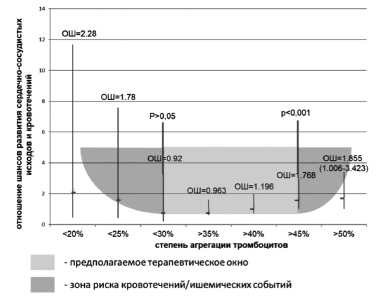
Обсуждение
Предполагаемая “зона эффективности и безопасности» ФАТ для пациентов, получающих двойную антитромбоцитарную терапию, находится в диапазоне от 30% до 45%. Необходимо отметить, что исследование имело статистическую мощность только для расчета верхнего порогового значения ФАТ. Имея высокие показатели статистической достоверности, мы можем быть уверены в верности верхнего “ишемического порога». Учитывая отсутствия статистической достоверности для геморрагических событий из-за малого их количества, можно говорить только о тенденции к повышению риска, который начинает расти при уровне агрегации 30% и менее.
Во многих работах по персонификации антитромбоцитарной терапии, основанной на измерении ФАТ, резистентность к антитромбоцитарному препарату трактовалась как его неспособность подавить агрегационную способность тромбоцитов у данного больного. В более ранних исследованиях для выявления больных с недостаточным эффектом антитромбоцитарных препаратов рассчитывали степень ингибирования тромбоцитов, т.е. разницу (дельта) между исходным значением агрегации тромбоцитов и значением после начала терапии [6,25]. Такой подход не оправдал себя по целому ряду объективных причин.
Во-первых, определение ФАТ до назначения антитромбоцитарного препарата в реальной клинической практике представляется сложной задачей из-за высокой частоты использования антитромбоцитарных препаратов на догоспитальном этапе при первом медицинском контакте и частого применения антиагрегантов к моменту индексного события.
Во-вторых, определение ФАТ имеет клинический смысл для выявления больных с высоким риском наступления неблагоприятных сердечно-сосудистых событий. Речь идет о маркере/предикторе клинической эффективности, который должен быть определен для конкретной клинической ситуации. Учитывая это, американские эксперты пришли к выводу о необходимости использования абсолютного значения ФАТ, т.е. показателя на фоне приема антиагрегантов без учета того, каким он был до назначения лечения [26].
При лечении больных с ОКС результаты исследований агрегации тромбоцитов имеет смысл рассматривать не с позиции фармакодинамического эффекта антиагрегантов, а прежде всего с точки зрения выхода показателей ФАТ из границ “терапевтического окна», который можно расценивать как фактор риска осложнений ишемической (ИМ, инсульт, тромбоз стента) или геморрагической природы (любые кровотечения).
Однако абсолютное значение агрегации может быть рассчитано разными способами. Наиболее распространенным подходом в последнее время стало определение верхнего порогового значения (cut-off) с максимальным уровнем чувствительности/специфичности на основание построения ROC-модели [26]. Такой подход имеет право на существование, однако не представляется идеальным.
Так, в большинстве исследований, в которых изучалась связь ФАТ с неблагоприятными исходами, отмечается общая тенденция: высокая отрицательная прогностическая ценность при очень низкой положительной прогностической значимости. Это позволяет отнести ВОРТ на фоне приема антиагрегантов к числу значимых факторов, определяющих вероятность неблагоприятных событий. При этом необходимо помнить, что ФАТ не является единственной причиной развития неблагоприятных событий [26,30]. Верхнее пороговое значение для определения эффективности антитромбоцитарных препаратов по сути отделяет чувствительных пациентов от нечувствительных.
Результаты исследований TRITON и PLATO свидетельствуют о том, что подавление ФАТ с использованием более мощных по сравнению с клопидогрелом ингибиторов пуриновых рецепторов приводит к значимому снижению частоты сердечно-сосудистых событий [27,28]. Однако этот эффект достигается ценой увеличения риска кровотечений, которые часто связаны с чрезмерным подавлением ФАТ.
Абсолютное значение ФАТ, соответствующее эффективности и безопасности проводимой антитромботической терапии (net clinical benefit), находится по середине между верхним пороговым значением, определяющим ВОРТ, и нижним пороговым значением, определяющим низкую остаточную активность тромбоцитов, ассоциированную с риском развития кровотечений. Напрашивается параллель с измерением уровня международного нормализованного отношения (МНО) у пациентов, получающих варфарин, для которых не вызывает сомнения польза использования терапевтического окна для персонификации терапии и снижения риска развития кровотечения и тромбоэмболических осложнений. Одним из возможных подходов для определения абсолютного значения ФАТ при выборе терапии может быть агрегация выше или ниже пороговых значений, т.е. выходящая за рамки “терапевтического окна». Именно такой подход был использован в данном исследовании.
Одной из первых работ по определению “терапевтического окна», в которой была предпринята попытка определения значения ФАТ, ассоциированного с прогнозом у больных, перенесших ЧКВ, можно считать исследование PREPARE POST-STENTING. Было показано, что в квартиле больных с уровнем АДФ-индуцированной агрегации тромбоцитов (20 мкмоль) менее 50% количество ишемических событий минимальное. При этом пороговое значение АДФ-индуцированной агрегации тромбоцитов характеризовалось достаточной специфичностью (79%), но низкой чувствительностью (37%) [29]. В другом исследовании агрегацию тромбоцитов в ответ на 20 мкмоль АДФ оценивали у 1051 больного, перенесшего ЧКВ. Только половина пациентов перенесли ИМ. Пороговое значение ФАТ (cut-off) составило 64,5%. Наименьшее отношение рисков наступления неблагоприятных сердечно-сосудистых событий отмечено при ФАТ