Что такое стерильная палата
Техническое совершенствование и рост эффективности переливания, капельного вливания составных крови, а в последнее время и пересадки костного мозга в целях продления жизни больных, сделали возможным окончательное включение гемотерапии в область медицинского оживления.
Гематологическое оживление слагается из совокупности способов, устраняющих дефицит или избыток элементов крови (красных клеток, белых клеток, тромбоцитов), факторов гемостаза и антител.
Злокачественная гемопатия, иммунный недостаток (врожденный или приобретенный), в частности острая костномозговая аплазия, представляющая риск исключительно тяжелых геморрагии и инфекции требуют проведения оживления, которое возможно лишь в специализированных отделах по гематологическому оживлению.
Центры гематологического оживления работают при институтах гематологии, онкологии, педиатрии, радиобиологических и хирургических отделениях или центрах по пересадке и пр.
Для лечения тяжелых иммуногематологических осложнений единицы современного гематологического оживления располагают следующими профилактическими и терапевтическими способами:
а) система асептической изоляции;
б) переливание или ферезы совместимых составных крови;
в) пересадка костного мозга.
Системы асептической изоляции гематологических больных
Изолирование больных, поступивших в больницу по поводу злокачественной гемопатии, котномозговой аплазии или тяжелого иммунологического дефицита, преследует устранение любой возможности бактериального, паразитного или вирусного заражения таковых в условиях окружающей их среды.
Это профилактическое мероприятие обусловлено большим риском инфекции, составляющей непосредственную причину примерно 70—80% смертных случаев при острой лейкемии или костномозговой аплазии. Многие страдающие лейкемией погибают в результате инфекции еще до начала лечения, в то время как среди страдающих новообразованием и состоящих на лечении цитостатическими средствами, общая смертность в результате инфекции превышает 47%.
Гранулоцитопения и угнетение иммуной реакции, возникающих после гематопоэтической депрессии, в результате химиотерапии цитостатическими средствами или облучения, увеличивают предрасположенность больных к инфекции.
Инфекция осуществляется двумя путями: экзогенным (больничная среда, разведочные и терапевтические мероприятия и т.д.), либо, и это наиболее часто, эндогенным (70—80%) — посредством бактериальной флоры пищеварительного тракта, которой благоприятствуют влияние цитостатических средств или облучение эпителия пищеварительной системы.
Роль больничной среды в бактериальной инфекции состоит в увеличении количества кишечных микроорганизмов, патогенного потенциала и аэробной флоры, равно как и в процентном росте внутрибольничных инфекций, достигающих 8,5% заражения крови граммотрицательными возбудителями (Pseudomonas aeruginosa, Klebsiella pneumoniae, Serratia и пр.).
Эндогенным путем инфекция поражает преимущественно страдающих аплазией, лейкемией или новообразованием, у которых развивается иммуносупрессия терапевтической природы, при этом на первом месте находятся грамм отрицательные возбудители, вызывающие 54% инфекций, 77% смертельных исходов от инфекций и 25—75% смертных случаев от заражения крови.
К наиболее часто поражающим граммотрицательным возбудителям относятся Pseudomonas aeruginosa, Klebsiella pneumoniae, кишечные бактерии, Proteus, Serratia, сальмонелла, Haemophilus influenzae и пр. Довольно часто обнаруживаются строго анаэробные возбудители (Васteroides, Clostridium perfringens, Corynebacterium и пр.), в частности выявляются грибковые инфекции (15,4%), преимущественно вызываемые Кандида (78%) и вирусные инфекции (Herpes simplex, Herpes zoster, ветряная оспа, цитомегалические включения, вирусный гепатит и пр.).
В целях защиты больных от упомянутых выше инфекционных осложнений за последние 15 лет был уточнен единый комплекс практических мероприятий, включающий:
а) септическое изолирование («защищенная среда»);
б) бактериологическая мониторизация, стремлящаяся определить осуществленную больным экосистему и окружающую его среду, в результате чего выявленный возбудитель можно отнести за счет больного или окружения;
в) желудочно-кишечное обеззараживание непоглощаемыми пероральным путем антибиотиками и стерилизация пищевых продуктов.
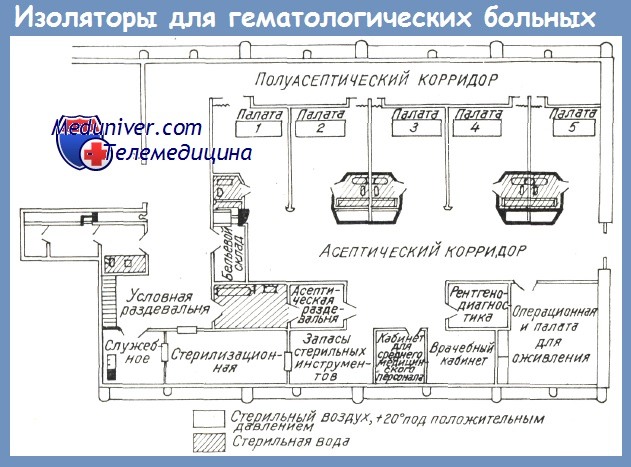
Основные модели, используемых в настоящее время изоляционных помещений, следующие:
1) Стерильная палатка (островок жизни, «Life Island») состоит из койки для оживления, включенной в герметизированную прозрачную пластмассовую палатку, на боковых стенках которой имеются заменявмые перчатки. Обмен воздуха осуществляется с помощью вентилятора, дебитом 2—16 объемов в час, при этом воздух проходит через фильтры большой эффективности, задерживающие до 99,97% частиц диаметром более 0,3 мк.
Такой способ изолирования обеспечивает сокращение бактериального заражения в 10—100 раз. Недостатком явчяется малое и неудобное пространство.
2) Сектор, в котором отсутствуют возбудители это комплекс, состоящий из 5 однокоечных палат, операционной, палаты для оживления, рентгенологического кабинета, служебной комнаты, медицинского кабинета и раздевальни, все оснащенные ультрафиолетовыми лампами.
Поступающий, посредством вентилятора, воздух имеет положительное давление и постоянную температуру, он очищается бактериологическими фильтрами.
3) Стерильные помещения с ламинарным воздухом («Laminar air flow room») представляют собой 2 однокоечные палаты (4,62 х 3,12 х 2,66 м) разделенные корридором. На одной из стенок палаты установлены специальные фильтры, через которые поток воздуха движится горизонтально в одном направлении со скоростью 0,25 м/сек. Возвращение этого воздуха осуществляется, исключительно, через расположенные на потолке префильтры.
Примерно 10% подаваемого вентилятором воздуха обменивается при каждом цикле (7 см/мин). Температура воздуха колеблется от 18,3 до 28,7°С, а влажность от 55 до 60%. Кислородная и вакуумная установки расположены в стенках. В корридоре имеются шкафы, надзорные окна, умывальник, контрольный щит освещения, вентиляции и условного воздуха.
В гематологической клинике действует отделение по гематологическому оживлению, в состав которого входят стерильные помещения для лечения костномозговой недостаточности путем замены и пересадки костного мозга.
4) Специально изолированные помещения, предназначенные лечению врожденной у новорожденного глубокой иммунной недостаточности (аплазия вилочковой железы, алимфоцитоз). Основная установка состоит из прозрачной герметизированной палатки, объемом 6 м3, в которую стерилизованный воздух поступает через стеклянные фильтры со стеклянными волокнами. Подсобная установка состоит из нижнего этажа — предназначенного стерилизации, и верхнего этажа — для хранения стерилизованного материала.
Внутренняя стерилизация обеспечивается испарением 40% формальдегида в течение 6 часов, с последующей нейтрализацией парообразованием аммиака (1—5 ч) и вентиляцией (3—5 ч).

5) Изоляционные помещения действуют с прошлого века будучи включены в состав Радиобиологического клинического отделения больницы Фундень. Эта изоляционная и интенсивнотерапевтическая единица состоит из трех однокоечных палат, санитарного комплекса с отдельной канализацией и центрального помещения для мониторизации.
Вентиляционная система обеспечивает положительное внутреннее давление, в то время как стерилизация воздуха и поверхностей осуществляется ультрафиолетовыми лампами.
Мониторизация (пульс, артериальное давление, дыхание, t° и ЭКГ), система внутреннего телевидения, установка диктафона и звуковая сигнализация обеспечивают слежение за больным и сокращают случаи присутствия персонала в палате.
Внутреннее обеззараживание обеспечивается испарением 28% формальдегида (вентиляция — бромоцет 10%).
Все отмеченные системы изолирования подвергаются систематическому бактериологическому контролю (воздух, вода, поверхности), а материалы, используемые для ухода за больными и их лечения — стерилизуются.
Все категории врачебно-санитарного персонала, имеющего доступ в изоляционные помещения подвергаются еженедельному бактериологическому контролю и в обязательном порядке одевают полностью стерилизованную предохранительную спецодежду.
Показания к лечению в асептических изолированных помещениях относятся к следующим заболеваниям: развившаяся или предполагаемая в дальнейшем костномозговая аплазия; случайное острое облучение, равно как и экстракорпоральное облучение; острая лейкемия, апластическая анемия; пересадка костного мозга или органов; твердая опухоль, леченная интенсивной цитостатической химиотерапией; тяжелый иммунологический дефицит; тяжелая ожога; больные после операции (2—3 дня).
Основные противопоказания относятся к больным пожилого возраста (старше 60 лет), тяжелым инфекциям в полном разгаре, тяжелым геморрагическим осложнениям, психическим больным или страдавшим неврологическими заболеваниями, равно как и неподдающимся цитостатической химиотерапии на конечных стадиях течения болезни.
Подготовка больных к поступлению в асептическую палату продолжается 4 дня, в течение которых проводятся следующие мероприятия: обмывание больного водой и бактериостатическим мылом (3% гексахлорофен или йодинат), затем полоскание 70% изопропиловым алкоголем, ежедневная стерилизация нательного и постельного белья, обстригивание подмышечных и лобковых волос, влагалищные промывания (раствором провидон-йодин), опорожняющая клизма, введение постоянного катетера в вену, отбор бактериологических проб из внешнего слухового канала, ноздрей, глотки, также фекалий, мочи, покровов (подмышечных, рук, нос, паховых и промежностных) на аэробных, анаэробных средах и Сабуро.
В целях максимального сокращения эндогенной инфекции многими авторами применяется комплексный режим двухдневной антибиопрофилактики пероральным путем (500 мг раствора сульфата парамомицина + 70 мг сульфата полимиксина Б + 250 мг гидрохлористого ванкомицина /сутки или 200 мг сульфата гентамицина + 500 мг гидрохлористого ванкомицина; при этом оба режима совмещаются с каким-либо микостатическим средством, в том числе, 3,5 млн. ед. нистатина через каждые 4 часа, либо 3—4 ложки/сутки фунгизона), местно применяются антибиотики в виде шпрея, мази, яйца или свечки, содержащие 50—100 мг неомицина + 5—10 мг ванкомицина + 2,5—5 мг полимиксина Б и 25 000—50 000 ед. нистатина по 4 раза в день, при этом препараты вводятся соответственно в ноздри, уши, глотку, прямую кишку, влагалище, также на покровы складок.
В гематологической клинике Клинической больницы Фундень проводится кишечная стерилизация 2 г негамицина (неомицина) в сутки, всем больным, страдающим тяжелой гранулоцитопенией (> 500 нейтрофилов на мм3).
Пища больных подвергается стерилизации.
В период изолирования продолжается обмывание больных, в частности промежностной области, равно как и отбор бактериологических, микологических и вирусологических проб — 1—2 раза в неделю.
При наличии лихорадочного состояния с повышением температуры более 38° у страдающих аплазией, но без какой-либо связи с переливанием, в обязательном порядке назначается исходное лечение антибиотиками в сочетании с бактерицидными средствами, такими как, 8 г цефало-спорина в сутки + 120—240 мг гентамицина в сутки или 30 г карбеницил-лин в сутки + 6—8 г цефалоспорина в сутки, в обязательном сочетании с антимикотическими средствами.
Далее, лечение зависит от выявленного возбудителя и от результата антибиограммы, но обязательно сочетается с переливанием гранулоцитов при наличии гранулоцитопении (менее 1000/ мм3).
В результате накопленного до сих пор опыта в отношении эффективности лечения способом асептического изолирования, независимо от того проводится ли одновременно пероральная и местная антибиопрофилактика, можно вывести следующие заключения бактериологического и клиническо-эволютивного характера.
а) Перечисленные системы изолирования, в частности оснащенные фильтрами высокой эффективности и горизонтально покатанным потоком воздуха обеспечивают хорошую противомикробную защиту и увеличивают, в процентном отношении, стерильные культуры (79—86%) в отбираемых пробах воздуха.
Тем не менее отдельные граммположительные возбудители, такие как, Pseudomonas aeruginosa и грибки (кандида) неполностью устраняются. Вот почему более не употребляем обиходный термин «Стерильные палаты».
б) Пероральный антибиотикопрофилактический режим обычно расценивается как эффективный и хорошо переносимый.
Процент выключенных колоний из флоры пищеварительной системы оценивается примерно в 70—99% аэробных, 74—88% анаэробных возбудителей и 50—79% грибков.
Критика этой профилактической системы основывается на тот факт, что 77% возбудителей, вызывающих инфекционный синдром изолированных больных обнаруживались и до их изолирования. Другие авторы ссылаются на рост геморрагических осложнений, задержку поглощения цитостатических средств, расстройство физиологического равновесия кишечной флоры и невозможность охвата всех хранилищ патогенных возбудителей.
Местная профилактика антибиотиками весьма эффективна и при грибковых инфекциях.
в) Частота тяжелого инфекционного синдрома (заражение крови, пневмония, мочевая инфекция и пр.), в основном граммотрицательными возбудителями, значительно меньше (28,5%) и смертность сокращается до 21%.
Заражения возбудителем Pseudomonas aeruginosa сокращаются от 9 до 4%.
Проведенные нами наблюдения над однородной группой страдающих остеосаркомой подтвердили эти данные.
Из приведенных данных следует, что фактическая польза описанной терапевтической методологии заключается в повышении переносимости к иммуносупрессорной цитостатической химиотерапии и одолевании периода костномозговой аплазии с наименьшим риском тяжелого заражения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ПАЛАТА СТЕРИЛЬНАЯ
ПАЛАТА СТЕРИЛЬНАЯ (син. палата асептическая) — палата-изолятор, в к-рой поддерживаются асептические условия в течение всего периода пребывания больного с резко пониженной резистентностью к инфекциям. П. с. предохраняет больного от экзогенного инфицирования, в том числе резистентными внутрибольничными штаммами микроорганизмов.
Асептические условия в П. с. достигаются с помощью комплекса мероприятий (фильтрация воздуха, УФ-облучение, распыление хим. веществ, использование дезинфицирующих р-ров и др.), направленных на обеззараживание воздуха и находящихся в ней предметов. Соответствующая требованиям асептики (см.) самая высокая степень чистоты в помещениях обеспечивается ламинарным потоком профильтрованного воздуха, при к-ром отдельные его струи текут параллельно, оотекая препятствия равномерными слоями.
Простейшие палаты-изоляторы со стерильным воздухом начали применять с 1964 г. в США для защиты онкологических больных, получавших интенсивную химиотерапию, от внутрибольничных инфекций. Такая палата состояла из пластикового колпака, под к-рым находилась кровать для одного больного. Под колпак подавался турбулентный (вихревой) поток стерильного воздуха. Воду и пищу для больного стерилизовали; предметы и белье, поступающие в палату, автоклавировали или подвергали газовой стерилизации этиленоксидом; мед. манипуляции проводили через специальные рукава, вмонтированные сбоку колпака.
Существуют портативные и стационарные палаты-изоляторы, а также блоки из 2 и более палат с ламинарным потоком профильтрованного воздуха. Ламинарный поток создается постоянным движением профильтрованного воздуха под давлением в одном направлении с большой кратностью обмена (300 и более в час), что препятствует загрязнению воздуха бактериями, переносимыми противотоками из соседних участков. Верхняя часть боковых стенок П. с. изготовлена из прозрачного материала (пластика), что позволяет наблюдать за больным; при необходимости ее зашторивают занавеской, расположенной снаружи. Внутри палаты в одной из ее половин имеются стул и кровать для больного, над к-рой вмонтирован подвижный столик. В другой половине (или в изолированной части помещения) расположен туалет, раковина для умывания, душ или ванна. В палату подведен кислород, функционирует система водоснабжения, оснащенная специальными фильтрами. У изголовья больного на стене находятся кнопки для вызова медсестры, подачи кислорода, регуляции температуры воздуха и включения освещения. С помощью пульта управления, находящегося за пределами палаты, медсестра может контролировать влажность, температуру и скорость воздушного потока в палате. Воздух нагнетается в палату электровентиляторами и проходит через высокоэффективные фильтры, задерживающие 99,97% частиц размером более 0,3 мкм, при этом горизонтальный поток воздуха течет ламинарно, равномерно распределяясь по палате от стены к стене со скоростью 0,3—0,5 м/сек, унося микробы, выдыхаемые больным, в заданном направлении. Система изоляции, предохраняющая больного от инфицирования из окружающей среды, называется реверсированной в противоположность обычной изоляции в инф. отделениях, защищающей окружающих от заразных больных.
В специализированных леч. учреждениях в СССР и за рубежом используются несколько типов П. с. простых конструкций с УФ-облучением (бактерицидными лампами;, напр, пала-та-бокс с двумя последовательными шлюзами: в первом входном шлюзе находится стерильный материал для персонала, во втором, к-рый сообщается с палатой, расположен индивидуальный пост п хранятся биксы со стерильным бельем для больного; имеется также выходной шлюз, ванна и туалет. В каждом помещении на высоте 2 м установлены настенные бактерицидные лампы с нижними защитными экранами, к-рые направляют поток УФ-лучей к стене и потолку, что обеспечивает эффективное обеззараживание воздуха во всем помещении и исключает опасное действие УФ-лучей на больного и персонал даже при постоянной работе ламп. Мощность УФ-ламп приблизительно 1 вт на 1 м 3 объема помещения.
До помещения больного в П. с. в ней проводят мероприятия по очистке воздушного пространства, стен, пола и других предметов. Перед поступлением в палату для профилактики эндогенных инфекций производят подготовку больного в течение 3—4 дней, к-рая заключается в подавлении микрофлоры кожи и жел.-киш. тракта (назначают внутрь невсасываемые антибиотики, напр, гентамицин, полимиксин В, ванко-мицин и нистатин). Проводится ряд сан.-гиг. и леч. мероприятий с ис пол ьзо ва нием де з и нф и цир у ющи х средств и антибиотиков (ежедневные ванны с гексахлорафеновым или йодистыми мылами, смена стерильного белья, протирание кожи 70% спиртом, полоскания, подмывания, клизмы, мазевые аппликации в слуховые и носовые проходы). Эти мероприятия продолжают и после перевода больного в П. с. Медперсонал в II. с. работает в стерильных костюмах, соблюдая все правила асептики. Ежедневно в палате производится уборка с использованием дезинфицирующих р-ров.
В П. с. осуществляется микробиологический контроль за воздухом, стенами, полом и предметами до и после (еженедельно) помещения больного в палату.
В СССР и за рубежом накоплен определенный опыт по лечению больных в асептических условиях. Большинство исследований посвящено больным острыми лейкозами и другими злокачественными новообразованиями. Установлено, что лечение больных острыми лейкозами и солидными опухолями в П. с. способствует снижению количества инф. осложнений, возникающих в период острой миелодепрессии, вызванной использованием цитостатиков. Отмечена также тенденция к увеличению частоты ремиссий у больных острым лейкозом, к-рым проводилась более интенсивная химиотерапия.
При наличии в асептических палатах определенного комфорта (телевизора, телефона, магнитофона) больные, как правило, хорошо переносят изоляцию. В отдельных случаях могут наблюдаться незначительные психические расстройства, связанные с плохой переносимостью одиночества. Таких больных необходимо переводить в общий стационар.
Библиография: Абакумов Е. М. и Богоявленская М. П. Асептический блок гематологической клиники и принципы работы в нем, Пробл, гематол, и перелив, крови, т. 23, № 5, с. 58, 1978; Баранов А. Е. и Надежинa H. М. Профилактика инфекционных осложнений у больных с миелоде-прессиями при помощи изоляции и приема внутрь невсасываемых антибиотиков, Тер. арх., т. 50, № 7, с. 38, 1978; Б л а-г а М. и др. Лечение больных в асептической среде, Воен.-мед. журн., № 2, с. 81, 1977; Вашков В. И. и др. Использование боксов с ламинарным потоком воздуха, Журн, микр., эпид, и им-мун., Ла 2,с. 93, 1976; Голосова Т. В. и д р. Санитарное состояние асептического блока гематологической клиники, Пробл, гематол, и перелив, крови, т. 23, № 5, с. 40, 1978; К о р о б ч e н к о 3. А. и д р. Организация асептических палат для больных агранулоцитозом, там же, т. 16, Л’- 2, с. 58, 1971; Ф а й н ш т e й н Ф. Э. и др. Лечение больных острыми лейкозами в асептических условиях, там же, т. 23, Л1> 5, с. 31, 1978; В о d e у G. P. a. Rodriguez V. Infections of cancer patients on a protected environment-propliylactic antibiotic program, Amer. J. Med., v. 59, p. 497, 1975; K u г г- 1 e E. а. o. The efficiency of striet reverse isolation and antimicrobial decontamination in remission induction therapy of acute leukemia, Blut, v. 40, p. 187, 1980; L u с a r e 1 1 i G., Porcellini A. e. 1 z z i T. Utilita degli. isolatori nel trat-tainento delle leucemie acute, Minerva med., v. 66, p. 2612, 1975; N a g e 1 J. A., Sto с klin E. J. u. Mulier A. Tumor- und Agranulozytosetherapie keim-fereien Raumen, Schweiz, med. Wschr., Bd. 104, S. 1868, 1974; P e n 1 a n d W. Z. a. Perry S. Portable laminar-air-flow isolator, Lancet, v. 1, p. 174, 1970.
ПАЛАТА МЕДИЦИНСКАЯ
Палата медицинская, больничная палата — помещение, в к-ром больные проводят большую часть времени в период лечения в стационаре, Палаты медицинские подразделяются на палаты общего профиля и специализированные в кардиологических, гастроэнтерологических, пульмонологических, травматологических и других отделениях. Они различаются контингентом больных, размером площади на 1 койку, оснащением и оборудованием, сан.-гиг. особенностями и др. Наиболее распространены палаты на 4—6 коек; для тяжелобольных предусматриваются 1—2-коечные палаты.
Определенное число палат различной коечной вместимости вместе со служебными и вспомогательными помещениями составляют больничную секцию, к-рая рассчитана на 30 коек, а для детей до 1 года — на 24 койки. По действующим в СССР строительным нормам и правилам (СНиП-Н — 69 — 78) в больничной секции многопрофильной больницы для взрослых проектируется 60% палат по 4 койки, 20% — по 2 и не менее 20% — однокоечных; при этом регламентируются нормы площадей на 1 койку в палатах на 2 койки и более (табл.).
Таблица. Нормы площади на одну койку в медицинских палатах на 2 койки и более, в м 2 (по строительным нормам и правилам СНиП-11—69—78).
Площадь на 1 койку, м 2
Инфекционные и туберкулезные для взрослых
Инфекционные и туберкулезные для детей
Ожоговые, восстановительного лечения для взрослых, радиологические
Во многих б-цах на 500 коек и более для взрослых и св. 300 коек для детей организуются палаты интенсивной терапии из расчета 2—3 койки на каждые 100 коек стацнонара, к-рые входят в состав отделений анестезиологии и реанимации. В ряде больниц для непрерывного наблюдения и проведения лечебных мероприятий организуются так наз. палаты интенсивного наблюдения для тяжелобольных с инфарктом миокарда, инсультом и др., оснащенные соответствующей мед. аппаратурой, укомплектованные специально обученным медперсоналом. В приемных отделениях крупных б-ц имеются реанимационные палаты (боксы) для оказания экстренной помощи при нарушении жизненно важных функций организма.
В целях полной изоляции инфекционных больных в инф. б-цах и инф. отделениях б-ц общего профиля, а также в детских отделениях устраиваются боксы (см.) и боксированные палаты, предназначенные для больных с однородными инфекциями (см. Инфекционная больница). Для лечения больных в асептических условиях оборудуются стерильные палаты (см. Палата стерильная).
Палаты медицинские современных больниц (см.) оснащены общебольничным оборудованием: медицинскими кроватями (специальными), тумбочками, столиками для кормления больных, прикроватными столиками, стульями и др. В нек-рых П. м. имеются индивидуальные радиоточки, подводка кислорода, сигнализация для вызова медперсонала, а иногда телефон. Одно-, двухкоечные палаты, как правило, оборудованы санузлом.
Палаты нек-рых отделений б-ц (напр., травматологических, радиологических, для больных полиомиелитом и др.) имеют специальное оборудование: аппараты для лечения переломов, блоки и блокодержатели, свинцовые блоки и др. Набор медицинского и специального оборудования устанавливается в зависимости от профиля палат, а их количество — от числа коек в палате в соответствии с действующим табелем оборудования больниц и поликлиник.
Библиография: Основы организации стационарной помощи в СССР, под ред. А. Г. Сафонова и Е. А. Логиновой, М., 1976; Проектирование больниц, под ред. А. Г. Сафонова, М., 1977; Руководство по социальной гигиене и организации здравоохранения, под ред. Н. А. Виноградова, т. 2, с. 84, М., 1974; Фрейдлин С. Я. Организация работы стационара городской больницы, Л., 1960, библиогр.


