Спондилодез – когда присутствует существенная нестабильность позвоночнка
Что такое спондилодез?
Фиксируя позвонки, мы достигаем точной реконструкции оси позвоночника. Мы убираем нестабильность позвоночника, боль значительно облегчается, а подвижность тем не менее практически сохраняется. Спондилодез можно сделать на разных этажах позвоночника, эта процедура не ограничивается поясничным отделом (ПОП), она также может быть реализована в шейном отделе (ШОП), грудном отделе позвоночника (ГОП) и в крестцово-подвздошном сочленении (КПС).
Когда спондилодез действительно необходим?
Спондилодез показан при нестабильности сегментов позвоночника, например, при соскальзывании позвонков (спондилолистез) и деформациях (сколиозах и кифозах). Нестабильность позвоночника может также возникнуть из-за износа межпозвоночных дисков, неправильного положения, артроза, спортивных и прочих травм, воспалительных процессов, после многократных операций на позвоночнике, переломов позвонков и опухолей позвонков. Если консервативные методы лечения не дают перспектив долгосрочного улучшения, если есть неврологические нарушения, или если существует опасность обострения нестабильности, то в этих случаях спондилодез считается лучшим методом лечения.
Сразу после операции
После 2-5-часовой операции спондилодеза под общей анестезией пациенты несколько часов находятся под контролем квалифицированного персонала. Длительность этого контроля зависит среди прочего от того, делал ли хирург операцию дорсально, вентрально или с обеих сторон. В любом случае, вы находитесь под контролем в послеоперационной палате, пока вы восстанавливаетесь после операции и анестезии. Не удивляйтесь: вы проснетесь с дренажным шлангом. Его врач поместил в операционную область перед окончательным закрытием раны, чтобы кровь и раневая жидкость могли стекать. Затем вас переведут в отделение.
Следующие дни после операции
Терпение и еще раз терпение! Вы перенесли большую операцию! Это означает, что в период после нее вы должны соблюдать правильное послеоперационное лечение. Для лучшего понимания: позвоночник состоит из 26 позвонков, 23 межпозвоночных диска и бесчисленных мышц, сухожилий и связок. В этом каркасе, который мы называем позвоночником и который держит нас вертикально и подвижно, теперь был заменен совершенно определенный, естественный элемент на имплантат. Это меняет статику, поэтому организм сначала должен научиться справляться с ней в период после вмешательства. 10-12 дней вам придется пробыть в клинике, и еще 3-6 месяцев после спондилодеза вам надо носить бандаж. Он гарантирует, что всё «остается на месте», и так вы придаете позвоночнику дополнительную опору. Примерно через неделю после выписки начинайте физиотерапию, чтобы укрепить мышцы пресса и спины, и чтобы вы научились избегать неправильных движений. Может случиться так, что ночью некоторые положения лежа вас не очень устраивают, а днем вы должны сидеть как можно меньше. Ваш работодатель должен будет обходиться без вас примерно 3-6 месяцев. Подъем и ношение тяжестей полностью запрещены на этом этапе, если вы заинтересованы (а вы должны быть заинтересованы) в том, чтобы срастание с имплантатом проходило наилучшим образом.
Что такое спондилодез аутокостью
а) Оборудование и инструменты:
— Рентгенпрозрачный операционный стол.
— Операционный стол Джексона, рама Уилсона или валики для фиксации грудной клетки.
— Флюороскоп.
— Налобный источник света.
— Пневматические компрессионные шины для нижних конечностей или противоэмболические чулки на обе нижние конечности.
— Набор инструментов для ляминэктомии.
— Пины Штейнманна.
— Источник костного пластического материала.
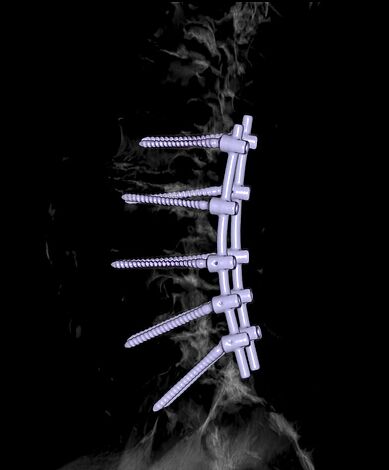
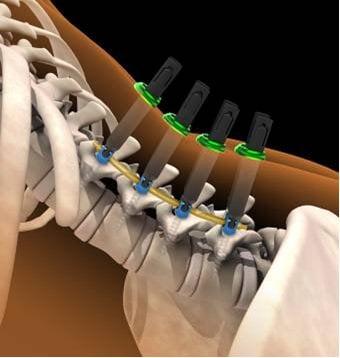
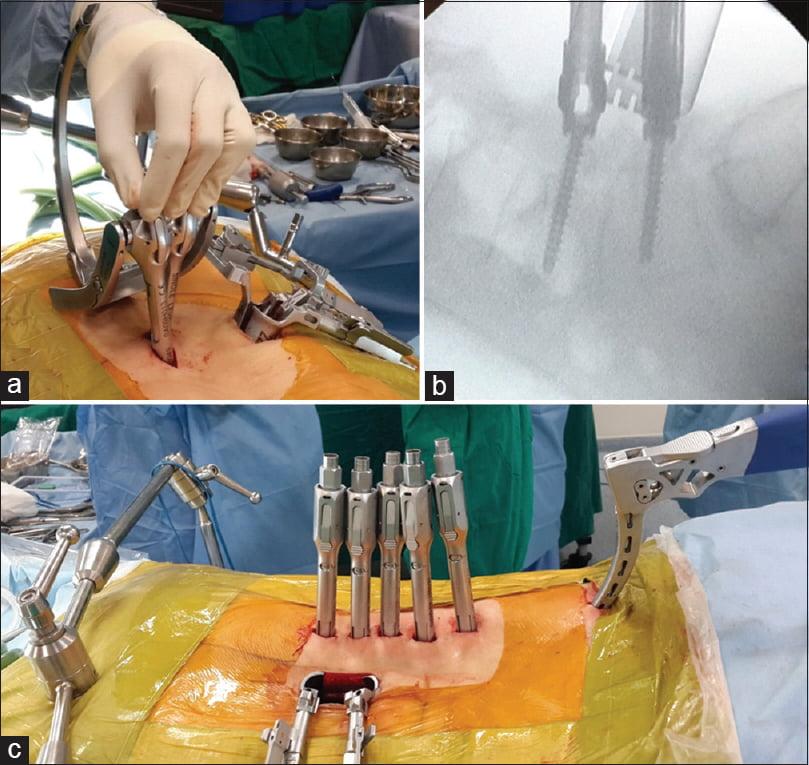
— Система транспедикулярной стабилизации поясничного отдела позвоночника.
б) Ляминэктомия:
— Пациента укладывают в положение на животе на валики, раму Уилсона или операционный стол Джексона.
— Выполняют срединный разрез кожи на уровне предстоящего вмешательства.
— Паравертебральные мышцы отделяют поднадкостнично до оснований поперечных отростков.
— На требуемых уровнях выполняют ляминэктомии и полноценную декомпрессию корешков спинного мозга. При выполнении тотальной или субтотальной ляминэктомии дальнейшие манипуляции с дуральным мешком и корешками спинного мозга выполняются гораздо проще, чем при частичной ляминэктомии.
— Для сохранения адекватной опорной функции задней колонны позвоночного столба рекомендуется ограничиваться лишь резекцией медиальных отделов дугоотростчатых суставов.
в) Традиционная дискэктомия:
— Корешки спинного мозга и дуральный мешок аккуратно мобилизуют и смещают в сторону, расположенные в эпидуральном пространстве сосуды коагулируют.
— Осторожно сместив в сторону корешок спинного мозга, расположенный на уровне интересующего межпозвонкового диска фиброзное кольцо последнего рассекают скальпелем № 15. В фиброзном кольце формируют прямоугольное окно, через которое удаляют все доступное вещество диска.
— Традиционная двусторонняя дискэктомия заключается в максимальном удалении вещества межпозвонкового диска на доступных его участках и должна обеспечивать освобождение пространства в центральной части диска, декомпрессию дурального мешка и возможность заполнения межпозвонкового пространства костным пластическим материалом или установки сюда кейджа.
— Участок диска, расположенный кпереди от дурального мешка, удаляют с помощью изогнутых питуитарных кусачек, при этом необходимо избегать каких-либо манипуляций непосредственно с дуральным мешком.
— На последующих этапах дискэктомии нередко используют окончатые кюретки.
— Пролабирующие в сторону дурального мешка участки диска или выстоящие сюда остеофиты погружают в межпозвонковое пространство с помощью изогнутой костной ложки с обратной рабочей частью.
г) Обработка замыкательных пластинок:
— Межпозвонковое пространство расширяется с помощью позвоночного расширителя.
— Следующим этапом в межпозвонковое пространство вводятся римеры-дистракторы, размер которых меняется от 8 до 12 мм. После введения римера-дистрактора в межтеловой промежуток его ротируют на 90°, что приводит к дистракции межтелового пространства. После этого вводят ример-дистрактор следующего размера и т.д., продолжая делать это до тех пор, пока не будет достигнута идеальная высота межпозвонкового пространства. Последний из дистракторов оставляют на месте в положении дистракции.
— В межпозвонковое пространство вводится диссектор Пенфилда или линейка и выполняется контрольная рентгенография.
— Остеотомы, с помощью которых выполняется обработка замыкательных пластинок, не следует погружать более, чем на 50-60% передне-заднего размера тела позвонка.
— Остеотомами следует работать параллельно замыкательным пластинкам позвонков в направлении от медиальных отделов диска к латеральным.
д) Подготовка костного трансплантата:
— В области задневерхнего отдела гребня подвздошной кости выполняют отдельный разрез кожи.
— Из гребня забирают трикортикальный фрагмент кости достаточной длины.
— Из полученного фрагмента формируют три костных трансплантата, высота которых должна соответствовать высоте межтелового промежутка в области установленного позвоночного расширителя.
— Кровотечение из донорского костного ложа останавливают костным воском, рану в области гребня ушивают.
е) Установка костного трансплантата:
— Корешок спинного мозга и дуральный мешок необходимо осторожно отвести в стороны с помощью ручных ретракторов, натяжение которых периодически необходимо ослаблять.
— Подготовленные трикортикальные костные трансплантаты или кейдж, заполненный аутокостью, аккуратно им-пактируются в расширенное межтеловое пространство.
— Перед установкой трансплантатов необходимо убедиться, что центральные отделы замыкательных пластинок, а также по возможности и их периферические отделы, хорошо кровоточат.
— Мы обычно стараемся сначала вводить трансплантаты более медиально, что позволяет в целом минимизировать манипуляции с дуральным мешком.
— Затем трансплантаты вводятся более латерально, после чего все они смещаются по направлению центральных отделов межтелового пространства.
— Задний край трансплантата должен располагаться на расстоянии по меньшей мере 5 мм от границы спинномозгового канала.
— Через доступ с каждой стороны от дурального мешка в межтеловое пространство можно достаточно безопасно ввести 2-3 фрагмента трикортикального костного трансплантата или кейдж, заполненный аутокостью.
— По завершении этого этапа операции еще раз убедитесь в том, что ни дуральный мешок, ни корешки спинного мозга не подвергаются какой-либо компрессии.
ж) Закрытие операционной раны и послеоперационное ведение:
— По завершении основного этапа вмешательства выполняют контроль гемостаза в межтеловом промежутке, эпидуральном пространстве и в области паравертебральных мышц.
— Рана активно дренируется на ближайшие 24 часа и послойно ушивается.
— Мобилизуют пациентов непосредственно в день операции, а выписывают домой в условиях внешней иммобилизации ортезом еще через 1-2 дня.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Спондилодез
Спондилодезом называют хирургическое вмешательство, являющееся разновидностью артродеза. Целью операции является обездвиживание одного или нескольких позвоночно-двигательных сегментов. Это достигается за счет установки специальных конструкций, которые надежно фиксируют между собой подлежащие сращению позвонки. В результате они со временем они прочно срастаются, что полностью исключает возможность движения и развития на фоне этого болезненных ощущений.
Необходимость в выполнении спондилодеза возникает при многих патологиях позвоночника, которые не поддаются консервативному лечению. Поэтому обычно он сочетается с другими хирургическими вмешательствами. Спинальные хирурги «SL Клиника» помогут вам избавиться от проблем с позвоночником и провести спондилодез. Мы уже сумели помочь многим сотням больных с различными диагнозами, поможем и вам вернуться к полной движения жизни без боли.
Показания к проведению спондилодеза
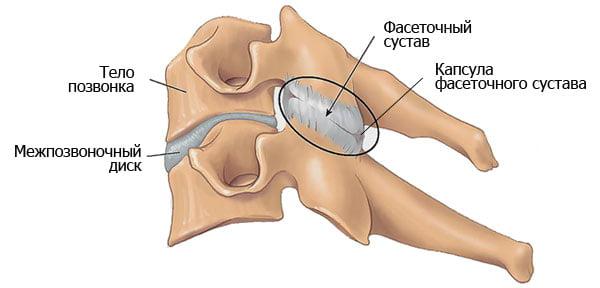
Необходимости в устранении подвижности позвонково-двигательного сегмента возникает при спондилолистезе, нестабильности позвонков, что сопровождается сильными болями. Позвонково-двигательным сегментом позвоночника называют его структурно-функциональную единицу, в состав которой входят два смежных позвонка, расположенный между ними диск, а также фасеточный сустав и их связки.
Причины нестабильности позвонков чаще всего кроются в тяжелом остеохондрозе, при котором межпозвоночные диски сильно разрушены и полностью теряют свою функциональность. В результате этого у большого числа больных дополнительно обнаруживаются не только межпозвоночные грыжи, но и артроз фасеточных суставов, сдавливание спинного мозга и его нервных корешков.
Каждое из таких состояний сопровождается выраженными болями, которые практически в половине случаев не поддаются лечению консервативными методами. Поэтому в таких случаях пациентам назначается соответствующее ситуации оперативное вмешательство с последующим спондилодезом. Это может быть:
Чаще всего пациентам проводится удаление межпозвоночных грыж и установка на место резецированных межпозвонковых дисков специальных кейджей. Только такой комплексный подход обеспечивает полное устранение болевого синдрома и надежную профилактику их возникновения в связи с поражением этого же позвонково-двигательного сегмента в будущем.
Показаниями к проведению спондилодеза после освобождения сдавленных нервов и удаления сильно поврежденных межпозвоночных дисков являются:
В каждом отдельном случае спинальный хирург строго индивидуально подбирает вид проводимых вмешательств и разрабатывает поэтапный план течения операции. Для этого ему требуются результаты лабораторных исследований, МРТ, КТ или рентгеновские снимки.
При разработке тактики оперативного лечения обязательно принимаются во внимание имеющиеся сопутствующие заболевания и материальное положение пациента. В «SL Клиника» вы можете пройти комплексную диагностику позвоночника и получить помощь ведущих нейрохирургов, регулярно проводящих декомпрессивно-стабилизирующие операции с высокими показателями успешности. Стоимость всех видов операций и методов диагностики приведена в прайсе.
Виды спондилодеза
Декомпрессивно-стабилизирующие операции способны выполняться через передний или задний доступ. Но чаще предпочтение отдается заднему, так как выполнение переднего доступа более сложно технически и сопровождается существенным травмированием мягких тканей, что влечет за собой риск сильного кровотечения и высокую вероятность возникновения осложнений.
При заднем типе хирург получает возможность проводить манипуляции на позвоночнике, рассекая кожу, фасции и раздвигая в стороны глубокие мышцы спины. Это позволяет меньше травмировать ткани, поэтому реже приводит к возникновению нежелательных последствий и обеспечивает более легкое и быстрое протекание реабилитационного периода. Проведение спондилодеза через задний доступ в подавляющем большинстве случаев стало возможным благодаря созданию титановых кейджей, в составе которых присутствует костная крошка. Это специальные имплантаты, устанавливаемые вместо удаленных межпозвонковых дисков. Они пришли на смену костным или искусственным имплантатам и значительно повысили безопасность и эффективность хирургического вмешательства.
Если все же невозможно провести операцию задним доступом, выбирают передний. Он предполагает выполнение разреза на передней поверхности шеи, а при необходимости провести операцию на поясничном отделе хирург формирует доступ к позвоночнику через брюшную полость. Подобное в основном практикуется при:
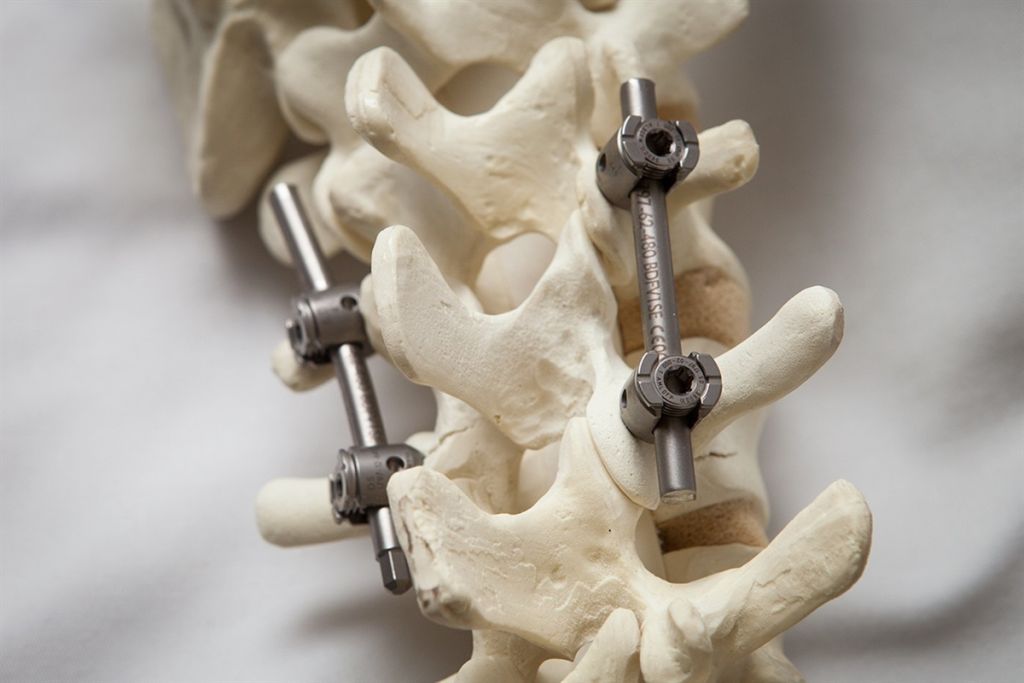
Также существуют отличия в методах фиксации позвонков при спондилодезе. При выборе переднего метода нейрохирург стабилизирует тела позвонков. Если же выбрана методика задней фиксации хирург работает с остистыми и поперечными отростками позвонков.
Но особенно результативным, по данным проведенных исследований, является межтеловой спондилодез. Поскольку тела позвонков значительно лучше снабжаются кровью, имеют большее количество клеточных элементов и отличаются высоким потенциалом к образованию новой костной ткани, имплантированные между ними объекты приживаются значительно лучше, чем установленные между отростками позвонков. При таком способе фиксации успешного спондилодеза удается добиться в 96% случаев. В противном случае позвонки могут не срастись, что приведет к сохранению болей в спине, а в дальнейшем к тяжелым последствиям.
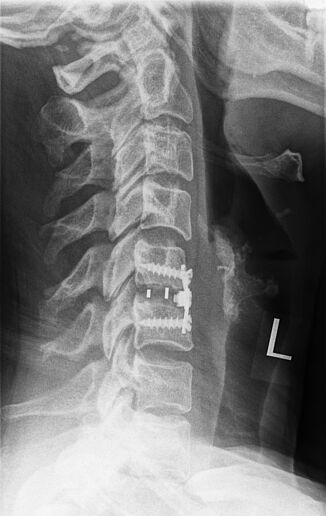
Спондилодез шейного отдела позвоночника
При выраженных дегенеративно-дистрофических изменениях в позвонках шейного отдела чаще всего проводится задний цервикоспондилодез с применением транспедикулярной фиксации. При необходимости стабилизации в одном положении могут подлежать 1, 2 или большее количество позвоночно-двигательных сегментов. Но этот метод требует высокого уровня профессионализма от нейрохирурга, так как сопряжен с риском повреждения нервных волокон и кровеносных сосудов.
При обнаружении высокой вероятности развития подобных осложнений на этапе предоперационной подготовки предпочтение отдается установке металлических конструкций для фиксации заднего опорного комплекса позвоночно-двигательного сегмента. Они позволяют соединить отростки позвонков, что приводит к спондилодезу.
Также может выполняться спондилодез через передне-боковой доступ. Показаниями к его проведению выступают серьезные травмы шейного отдела. В подобных случаях метод фиксации позвонков выбирается для каждого пациента индивидуально на основании результатов МРТ. Высокой эффективностью при оперативном лечении переломов шейного отдела позвоночника отличается межтеловой цервикоспондилодез, сопряженный с установкой передней фиксирующей пластины.
В результате проведенного хирургического вмешательства в большинстве случаев удается добиться полного устранения болевого синдрома, что позволяет пациентам вернуться к повседневной деятельности. В отдельных случаях возможно периодическое возникновение незначительного дискомфорта, не влияющего на трудоспособность человека.
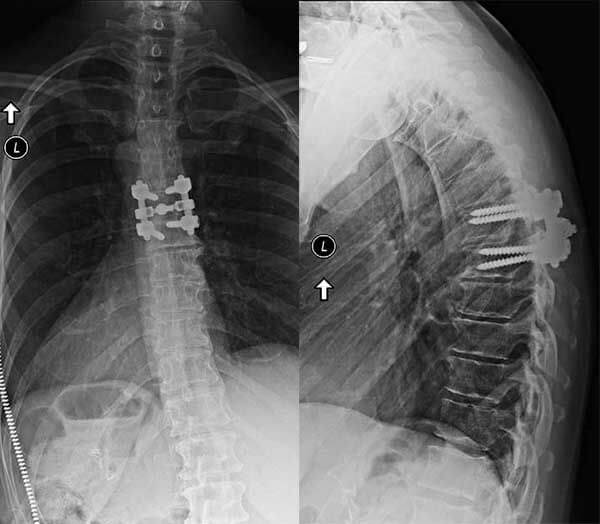
Спондилодез поясничного отдела позвоночника
В подавляющем большинстве случаев операции на поясничном отделе позвоночника выполняются задним доступом с выбором межтелового способа фиксации позвонков. Вмешательство через передний доступ осуществляют исключительно в сложных клинических случаях и при оскольчатых переломах.
Существует несколько способов проведения межтелового спондилодеза поясничного отдела:
Чтобы иммобилизация позвоночно-двигательного сегмента была максимально надежной, нередко операция дополняется выполнением транспедикулярной фиксации. В таком случае устанавливаются специальные металлические конструкции, которые еще более упрочняют скрепление тел позвонков.
Передний межтеловой спондилодез
Методика ALIF позволяет получить предельно удобный доступ к межпозвонковым дискам и телам позвонков. Благодаря этому нейрохирургу удается свободно удалить диск, устранить патологическое сдавливание нервных корешков и спинномозгового канала, установить кейдж. При необходимости хирург производит монтаж дополнительных фиксирующих конструкций.
При применении техники ALIF удается обойти нервные пучки, что исключает вероятность их повреждения и развития соответствующих осложнений. Но она предполагает необходимость перемещения кровеносных сосудов, что может спровоцировать открытие кровотечения.
Задний межтеловой спондилодез
Метод PLIF подразумевает удаление отростков с двух сторон от позвонка. После этого осуществляется радикальная дискэктомия. По обеим сторонам позвонка устанавливаются кейджи.
Иногда их заменяют расширяющимися имплантатами. Поскольку они обладают меньшими размерами, нейрохирургу достаточно провести медиальную двустороннюю фасетэктомию (удаление фасеточных суставов) и удалить только студенистое ядро диска. Такие имплантаты оснащены винтами. Их раскручивают специальным ключом, благодаря чему кейджи прочно фиксируются в заданном положении.
Огромным преимуществом методики является возможность произвести циркулярный спондилодез в течение одной операции. Но ее выполнение сопряжено с риском повреждения нервов, так как для получения доступа к межтеловому пространству хирург должен отодвинуть их. Главной опасностью этого является развитие пареза, паралича и нарушения работы кишечника и мочевыделительных органов, что может привести к недержанию мочи и каловых масс.
Трансфораминальный спондилодез
Методика TLIF признана наименее травматичной. Она подразумевает удаление межпозвоночного диска и осуществление спондилодеза со стороны наиболее выраженного стеноза.
Трансфораминальный спондилодез позволяет сохранить целостность задних опорных структур позвоночника и выполнить весь запланированных объем даже при присутствии значительных рубцовых изменений.
Противопоказания
Спондилодез не может быть выполнен при:
Традиционно оперативное лечение показано только больным от 12 до 60 лет. В остальных случаях возможность хирургического вмешательства рассматривается группой специалистов.
Особенности реабилитации
Спондилодез не принадлежит к числу простых хирургических вмешательств. Первые сутки после нее пациент проводит в палате интенсивной терапии под постоянным медицинским контролем. Если в течение этого времени отсутствуют признаки развития осложнений, наблюдается положительная динамика, его переводят в обычную палату и разрешают вставать и самостоятельно передвигаться на небольшие расстояния.
Выписка из стационара осуществляется в разные сроки, что определяется видом проведенных операций и обширности выполненного спондилодеза. Пациент получает подробные инструкции по правилам поведения в период реабилитации, направления на посещение физиотерапевтических процедур и занятий ЛФК.
Для ускорения репаративных процессов пациентам назначается прием индивидуально подобранных лекарственных средств, а также ношение ортопедического корсета.
В среднем для окончательного восстановления организма требуется от 2 до 4 месяцев. В течение всего этого времени запрещается выполнять тяжелую физическую работу, поднимать тяжести, длительное время сидеть.
При точном выполнении всех полученных рекомендаций пациенты возвращаются к полноценной жизни и не страдают от ограничения подвижности, особенно при выполнении моно- и бисегментарного спондилодеза. Незначительные трудности могут возникнуть только при сращении нескольких позвоночно-двигательных сегментов во время наклонов.
Спондилодез в «SL Клиника»
Стоимость спондилодеза от 410 000 руб и зависит от:
— Заболевания позвоночника ( смещение позвонков или сужение позвоночного канала и т.д.)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
— Количества позвонков, которые надо стабилизировать.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Наши спинальные хирурги помогают избавиться от боли и добиться высокого качества жизни уже более 10 лет. Регулярно осваивают новые методики консервативного и хирургического лечения, что позволят им объединить опыт и современные подходы к лечению.
Не терпите боли в спине, обращайтесь в «SL Клиника».
Спондилодез позвоночника: показания и противопоказания, способы операции, цены леченая
Спондилодез – это группа сложных хирургических вмешательств, направленных на обездвиживание одного или нескольких позвоночно-двигательных сегментов. Во время операции врачи с помощью специальных конструкций фиксируют между собой соседние позвонки. После спондилодеза они срастаются между собой, перестают двигаться и вызывать болезненные ощущения.
Как вы думаете, в чем разница между артродезом и спондилодезом? Артродезированием (artro – сустав, deso – связывать, скреплять) называют операцию по обездвиживанию любого сустава, который не удается вылечить консервативным путем. Спондилодез – это один из видов артродеза, который подразумевает иммобилизацию ПДС.
Позвоночно-двигательный сегмент (ПДС) – это структурно-функциональная единица позвоночника, состоящая из двух смежных позвонков, межпозвонкового диска (МПД), связывающих их суставов, связок и мышц.
Потребность в обездвиживании ПДС возникает при нестабильности позвоночника и ярко выраженном болевом синдроме. Чаще всего они развиваются при тяжелом остеохондрозе. У многих пациентов на фоне нестабильности позвоночно-двигательных сегментов выявляют артроз фасеточных суставов, компрессию нервных корешков или спинного мозга, грыжи межпозвонковых дисков. Каждая из этих патологий требует лечения.
Поэтому в большинстве случаев спондилодез комбинируют с другими хирургическими манипуляциями на позвоночнике. При тяжелом спондилоартрозе пациентам выполняют фасетэктомию, при наличии спаек в области спинномозговых корешков – менингорадикулолиз, при сдавлении спинного мозга – декомпрессию дурального мешка. Вместе с этим всем больным удаляют МПД и заменяют их специальными кейджами. Такой подход позволяет устранить причину болей в спине и предупредить их появление в будущем.
Спондилодез относится к группе декомпрессивно-стабилизирующих операций. Все они направлены на освобождение сдавленных невральных структур, удаление разрушенных межпозвонковых суставов и дисков, стабилизацию ПДС.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
Виды спондилодеза
Операции могут выполнять через передний или задний доступ. В первом случае хирург «пробирается» к позвоночнику через брюшную полость или клетчаточные пространства шеи, во втором – через мягкие ткани со стороны спины. При этом врач сначала разрезает кожу и рассекает фасции, затем отодвигает в сторону глубокие мышцы спины.
Что касается методов фиксации, они бывают передними и задними. В первом случае хирург работает с телами позвонков, во втором – с их остистыми и поперечными отростками. Многочисленные исследования показали более высокую эффективность межтелового спондилодеза. Тела позвонков лучше кровоснабжаются, имеют больше клеточных элементов и обладают хорошим остеогенным потенциалом. Следовательно, установленные между ними трансплантаты приживаются намного лучше тех, которыми соединяют отростки.
Любопытно! Как показывает статистика, частота успешных сращений при межтеловом спондилодезе составляет 96%. При фиксации позвонковых отростков она гораздо ниже.
Спондилодез шейного отдела
При тяжелых дегенеративно-дистрофических заболеваниях шейного отдела врачи предпочитают выполнять задний цервикоспондилодез. В ходе хирургического вмешательства они могут обездвиживать один, два или сразу несколько ПДС. Наиболее современным и надежным методом считается транспедикулярная фиксация позвонков. К сожалению, в ряде случаев она сопряжена с высоким риском ятрогенного повреждения нервов и сосудов.
Ввиду этого многие специалисты отдают предпочтение металлоконструкциям, которые фиксируют задний опорный комплекс ПДС. С их помощью хирурги соединяют между собой отростки шейных позвонков. Отметим, что сегодня среди врачей нет единого мнения о преимуществах того или иного метода заднего цервикоспондилодеза.
При тяжелых травмах шейного отдела позвоночника хирурги отдают предпочтение спондилодезу через передне-боковой доступ. Метод фиксации выбирают индивидуально, после комплексного обследования пациента. Как показала практика, при переломах позвонков наиболее эффективна комбинация межтелового цервикоспондилодеза и передней фиксирующей пластины. Подобная фиксация более надежна и обеспечивает раннюю мобилизацию больного.
Спондилодез поясничного отдела позвоночника
При выполнении хирургических вмешательств на поясничном отделе хирурги стараются выбирать задний доступ. Как мы уже сказали, он менее травматичен и гораздо реже приводит к развитию осложнений. Передний доступ используют только при лечении оскольчатых переломов. В редких случаях его применяют в сложных клинических ситуациях.
У людей старше 55 лет на фоне остеопороза довольно часто возникают компрессионные переломы позвонков. По статистике, среди жителей США они встречают чаще переломов шейки бедра.
Таблица 1. Виды поясничного спондилодеза.
| Особенности | Преимущества, недостатки | |
| Передний межтеловой, ALIF | Во время операции хирург получает удобный доступ к телам позвонков и МПД. Он свободно удаляет диск и выполняет декомпрессию. Затем он устанавливает кейдж, способствующий быстрому сращению тел позвонков. При необходимости специалист использует дополнительные фиксирующие конструкции. | Метод позволяет избежать дислокации нервных пучков, что сопряжено с высоким риском их повреждения.Тем не менее при ALIF врач вынужден смещать кровеносные сосуды, что может привести к кровотечению. |
| Задний межтеловой, PLIF | Врач выполняет двухстороннюю интерламинэктомию и радикальную дискэктомию. После этого он имплантирует кейджи по обе стороны от позвонка.В некоторых случаях хирурги используют расширяющиеся имплантаты. Поскольку они имеют меньший диаметр, для их установки достаточно медиальной двусторонней фасетэктомии и удаления студенистого ядра. После внедрения кейджи развинчивают до нужных размеров специальным ключом. | PLIF дает возможность выполнить циркулярный спондилодез за одно хирургическое вмешательство.Чтобы получить доступ к межтеловому пространству, врач вынужден отодвигать нервные корешки. Во время тракций он рискует повредить их. В последующем это может привести к парезам, параличам, дисфункции тазовых органов и т.д. |
| Трансфораминальный межтеловой, TLIF | Наиболее современный и малотравматичный метод, обладающий массой преимуществ. Во время операции хирург выполняет дискэктомию и спондилодез с одной стороны – максимального стеноза. | TLIF позволяет избежать разрушения задний опорных структур позвоночника. Метод дает возможность выполнить хирургическое вмешательство даже на фоне выраженного рубцового процесса. |
Для более прочной иммобилизации ПДС многие хирурги выполняют межтеловой спондилодез вместе с транспедикулярной фиксацией. Суть последней заключается в применении специальных конструкций, которыми дополнительно скрепляют тела позвонков.
Перспективы восстановления
Спондилодез – это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко – больной вскоре возвращается к привычному образу жизни.
Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Сколько стоит операция
В Москве минимальная стоимость спондилодеза составляет 50 000 рублей. При этом человеку необходимо дополнительно заплатить за расходные материалы, металлические имплантаты, пребывание в стационаре и реабилитацию. В сумме лечение в Москве может обойтись больному в 100 000 рублей.
В наше время многие жители РФ едут оперироваться в Германию и Израиль. Там операция стоит в пределах 10-12 тысяч евро. К сожалению, в германских и израильских клиниках пациентов выписывают уже через несколько дней после хирургического вмешательства. В итоге больные не получают нужной реабилитации или проходят ее дома. Естественно, все это замедляет выздоровление.
Если вы хотите прооперироваться за рубежом и получить полноценную реабилитацию – обратите внимание на Чехию. Лечение там стоит намного меньше, чем в других европейских странах. За спондилодез, пребывание в клинике и качественное восстановление в Чехии вы заплатите всего 7-8 тысяч евро.