Лечение венозной дисплазии конечностей
Врожденная, предположительно, обусловленная генетически дисплазия вен развивается на стадии раннего внутриутробного роста эмбриона и диагностироваться до родоразрешения не может. Проявляется болезнь в 70% случаев до 6 лет ребенка. Это связано с возрастанием нагрузки на возможные зоны локализации дисплазии.
Как заподозрить порок вен?
Сама по себе венозная болезнь предполагает недостаток кровотока. В зависимости от зоны поражения (мозг и ноги) дисплазия может сопровождаться:
Встречается венозная дисплазия примерно у 2–3 младенцев из 100. Доподлинно причины ее зарождения остаются неизвестными. Болезнь может протекать без признаков (примерно 30% случаев). Наиболее сложные случаи венозной болезни связаны со средоточием пораженных сосудов глубоко в мышцах.
Основную угрозу несет не, собственно, дисплазия, которая де-факто является пороком венозной системы (локализованным или генерализованным), а возможные осложнения, на лечение которых и должны быть направлены усилия. К таким последствиям венозной недостаточной активности относятся:
Распознавание дисплазии вен
Нередки случаи перерастания венозной во флебоангиозную дисплазию. В этом случае инвалидности не избежать. В случае сепсиса или разрыва аневризмы при венозной болезни возможен и летальный исход.
По этой причине диагностика дисплазии должна проводиться как можно раньше – при первых подозрениях на венозную недостаточность. В современной практике флебологии применяются различные тактики распознавания дисплазии глубоких вен. Поскольку наружные признаки болезни позволяют достаточно точно определить ее локализацию, в проблемной зоне проводится:
Часто для подтверждения проводят исследование мозга (МРТ).
Что можно сделать?
При дисплазии важно направить максимум усилий на ликвидацию осложнений и профилактику смежных сосудистых патологий. Только такой подход позволит полностью избавиться от дисплазии (возможно более чем в 40% случаев).
В комплекс мероприятий могут входить:
В зависимости от времени обнаружения эффективным может оказаться и медикаментозный курс, и срочное оперативное вмешательство. Для самостоятельных действий при венозной дисплазии места мало. Лечебная физкультура, постоянный массаж (разминание), контроль регулярной нагрузки на ноги, если вены поражены в них, – вот, что может сделать родитель для ребенка сам. Без профессионального вмешательства этих мер будет категорически недостаточно.
Сосудистая дисплазия
Лечение сосудистой дисплазии лазером: эффективность и безопасность, подтвержденная МОЗ РФ
Сосудистая дисплазия – это заболевание, вызванное патологией развития кровеносных сосудов как на перинатальном этапе их формирования, так и на протяжении всей жизни. В зависимости от типа затрагиваемых сосудов, дисплазию можно условно разделить на такие виды:
Кроме того, довольно часто встречаются смешанные формы дисплазий, когда два или несколько типов перечисленных патологий встречаются в одном образовании.
Практически все образования, вызванные фактом сосудистой дисплазии, являются доброкачественными. Чаще всего встречаются патологии следующих видов:
Современные исследования подтвердили, что принцип селективного фототермолиза является самым эффективным и наиболее безопасным методом лечения всех видов сосудистой дисплазии, так как воздействие лазера ограничивается только окрашивающим пигментом (оксигемоглобином).
Симптомы разных видов сосудистой дисплазии
Наибольшее распространение получила такая форма сосудистых пороков, как венозная дисплазия. Особенностью данного заболевания является то, что чаще всего оно затрагивает конечности. Первые симптомы вы можете обнаружить уже на первом году жизни ребенка, когда он начнет становиться на ножки и жаловаться на боли. При этом болезненный участок может увеличиваться в размерах.
Затрагивая глубокие вены нижних конечностей, этот недуг проявляется сразу после появления новорожденного на свет ярко выраженными сосудистыми пятнами, которые с возрастом разрастаются и приводят к разрастанию вен. Уже к шестому году жизни у маленьких пациентов с таким пороком наблюдается гипертрофия мягких тканей и нарушение лимфооттока.
Лечение сосудистой дисплазии вен необходимо проводить в срочном порядке, ведь локальные формы этого недуга успешно излечиваются путем проведения лазерной терапии. Если же вы запустите болезнь, это приведет к нарушению двигательных функций конечности и образованию трофических язв.
Подбирая для лечения лазеры с разной длиной волны и глубиной воздействия, наши специалисты обеспечат избавление от сосудистых пятен, варикоза поверхностных вен, гемангиом и других симптомов капиллярной дисплазии.
Несмотря на то, что сосудистую дисплазию относят к доброкачественным образованиям, этот недуг может вызывать массу неприятных эстетических и физиологических следствий, поэтому врачи Государственного научного центра лазерной медицины разработали специальный курс селективного фототермолиза, который является эффективным, малотравматичным и практически безболезненным.
Все виды сосудистых дисплазий хорошо поддаются лечению. И, как правило, после прохождения курса процедур лазерного воздействия, исчезают навсегда.
Венозная дисплазия
Венозная дисплазия — редко встречающаяся и трудноизлечимая врожденная патология, при которой неправильно развиваются глубокие или поверхностные вены.
Причины венозной дисплазии
Точные причины патологии неизвестны. Предполагают, что сбои при развитии сосудов происходят в результате генетической предрасположенности.
Симптомы венозной
Клинические проявления в 60% случаев обнаруживаются в первые годы жизни (до 6 лет):
При отсутствии лечения уже через несколько лет становятся заметными функциональные нарушения и связанные с ними осложнения:
В результате ребенок к 10-12 годам становится инвалидом.
Диагностика венозной дисплазии
Выявить дисплазию в эмбриональный период невозможно.
Диагностику проводят только после рождения ребенка (при подозрении на наличие аномалии):
Лечение венозной дисплазии
Вылечить патологию можно только хирургическим путем. Во время операции хирург удаляет дефектную вену, благодаря чему удается улучшить питание тканей, сохранить функционирование конечности и избежать осложнений. С этой целью чаще всего используют лазерную коагуляцию.
После операции необходимо носить компрессионный трикотаж. Дополнительно врач может назначить медикаментозную терапию и физиотерапевтические процедуры (электростимуляцию, контрастный душ, вихревые ванны).
Почему лечить венозную дисплазию лучше в Major Clinic
В нашей клинике прием ведут высококвалифицированные специалисты с многолетним опытом, которые с особой заботой относятся к маленьким пациентам. Наши врачи выполняют диагностику при помощи высокотехнологичного оборудования экспертного уровня, что обеспечивает высокую точность и информативность результата. На основе полученной информации они индивидуально подбирают комплексное лечение, которое позволяет получить положительный результат даже в сложных ситуациях.
Медицинский центр Major Clinic располагается в центре Москвы, благодаря чему к нему можно легко попасть с любого «уголка» столицы.
Венозная дисплазия у детей
Патология развивается в детском возрасте (до 10 лет). У взрослых она не проявляется (при своевременно проведенном лечении).
Профилактика венозной дисплазии
Профилактические меры не разработаны, так как неизвестны причины патологии.
Лечение ангиодисплазий, устойчивых к стандартной лазерной терапии, у детей и подростков
Ангиодисплазии – органные эмбриопатии из эмбриональных капилляров, вен, артерий, артериовенозных соустий, обусловливающие в детском и молодом возрасте характерные функциональноморфологические изменения регионарного кровообращения.
Считается, что пороки развития сосудов возникают на ранних фазах формирования сосудистой системы эмбриона в период от 4 до 8 нед. внутриутробного развития.
Материалы и методы
Исследование проведено на базе отделения лазерной хирургии ФГБУ РДКБ Минздравсоцразвития РФ за период с 2008 по 2015 годы. Обобщены результаты обследования и лечения 4192 пациентов с капиллярными и капиллярновенозными и венозными дисплазиями в области головы и шеи в возрасте от первых дней жизни до 17 лет.
Среди методов диагностики наибольшее значение имели, помимо общего клинического обследования и описания местного статуса, ультразвуковое обследование мягких тканей в проекции участков капиллярной дисплазии и проведение доплерометрии для выявления питающих и дренажных сосудов патологического участка.
У пациентов с преобладанием венозного компонента в сосудистом пороке проводилось МРТ-исследование в сосудистом режиме либо с контрастированием сосудов. Также осуществлялся неврологический и офтальмологический осмотр для выявления возможного поражения мозговых оболочек и органа зрения. Для ретроспективного анализа использовались данные катамнеза пролеченных пациентов.
Диагностика капиллярных, капиллярно-венозных и венозных дисплазий
Для диагностики и лечения капиллярных и капиллярно-венозных дисплазий мы применили предложенную американскими специалистами градацию «винных пятен».
1-я степень – светло-розовое пятно, состоящее из мелких редко расположенных сосудов, которые при шестикратном увеличении выглядят как дискретные кончики сосудов наподобие песчинок. Патологические капилляры расположены в глубоких слоях дермы. Данная форма патологии диагностирована у 458 детей.
2-я степень – пятно от интенсивно-розового до светло-красного цвета, при шестикратном увеличении проявляется как отдельные сосуды большого размера с существенно меньшими участками нормальной кожи между ними. Патологические сосуды расположены в глубоких и средних слоях дермы. Данная форма патологии диагностирована у 1092 пациентов.
3-я степень – отдельно расширенные сосуды, почти касающиеся друг друга и залегающие в средних слоях дермы и на границе с эпидермисом. Имелась у 1804 детей.
4-я степень – пятно от красного до фиолетового цвета, наблюдается как однородная, несколько приподнятая масса сосудов. Нормальная кожа между ними не просматривается. Патологические сосуды могут располагаться слоями во всех слоях дермы и под ней. Данная степень отмечена у 501 пациента.
5-я степень – повреждение становится узловатым и бугристым. Патологические сосуды могут располагаться слоями во всех слоях дермы и под ней. Эта степень отмечена у 34 детей.
В данной выборке детей наиболее часто встречался 3-й тип капиллярной дисплазии. Для диагностики венозных дисплазий у 303 пациентов ориентиром были результаты доплерометрии патологического участка с оценкой интенсивности кровотока и калибра патологических сосудов.
Ангиодисплазии в области лица наблюдались у 3479 детей (83%), а в области шеи – у 712 пациентов (17%). По типу патологии распределение пациентов с ангиодисплазиями в области лица и шеи было следующим: капиллярные дисплазии отмечены в 3005 случаях (71,7%); капиллярно-венозные дисплазии – в 1042 случаях (24,8%); венозные дисплазии – у 145 детей (3,5%). Следует отметить, что основное количество пациентов составили дети с поражениями двух и более анатомических зон лица. Ангиодисплазия с поражением мозговых оболочек была диагностирована у 154 детей, с поражением органа зрения – у 84 пациентов, сочетание ангиодисплазии с поражением центральной нервной системы и зрительного аппарата – у 123 пациентов.
Подготовка к лечению
Современные возможности лазерной терапии позволяют проводить СФ патологических сосудов у маленьких пациентов, начиная с двухнедельного возраста и в амбулаторных условиях. Перед началом терапии обсуждаются возможность лечения сосудистой патологии с помощью лазера и IPL, преимущества и недостатки каждого, возможность применения в каждом конкретном случае. Также необходимо предупредить пациентов и их родителей о том, что лечение сосудистой патологии длительное и количество процедур не ограничивается одной манипуляцией.
За 4 недели до и после 4-й недели лечения рекомендуется избегать нахождения на солнце, а при выходе на улицу в солнечную погоду – наносить на все открытые участки солнцезащитный крем с фактором защиты не менее 50 единиц. За 2 недели до проведения процедуры рекомендуется исключить прием любых антикоагулянтов и нестероидных противовоспалительных препаратов.
Противопоказанием к проведению СФ является:
Обезболивание
Одномоментно обрабатывалась площадь не более 4% поверхности тела, так как в двух случаях при обработке 5% площади поверхности тела наблюдалась температурная реакция в течение последующих 24 часов.
Лечение капиллярных, капиллярно-венозных и венозных дисплазий
Лечение начинали с тестовой процедуры, целью которой был подбор оптимальных параметров воздействия индивидуально для каждого больного с учетом клинической формы ангиодисплазии и типа кожи. По типам проведенных процедур всех пациентов можно разделить на две большие группы – СФ и трансдермальная лазерная коагуляция длиной волны 1064 нм. Распределение пациентов по возрасту и типу проведенной манипуляции представлено в таблице 1.
Таблица 1. Распределение пациентов по возрасту и типам лазерных манипуляций
| Виды манипуляций | Возраст | Итого | ||||
| 0–1 лет | 1–4 лет | 4–7 лет | 7–15 лет | Старше 15 лет | ||
| Селективный фототермолиз лицо, шея | 841 | 1552 | 604 | 834 | 58 | 3889 |
| Трансдермальная фотокоагуляция | 78 | 93 | 59 | 69 | 4 | 303 |
| Итого: | 919 | 1645 | 663 | 903 | 62 | 4192 |
Как видно из таблицы 1, основное количество пациентов приходится на первые 4 года жизни (1645 человек) с постепенным уменьшением их к 15-летнему возрасту (62 пациента). Соответственно основной возрастной период, в который мы проводим лечение, это первые 4 года жизни.
Сама методика лечения заключается в осуществлении тестовой процедуры для подбора дозы излучения с оценкой результатов через 6 недель. Все последующие процедуры проводились с полной обработкой патологической сосудистой ткани при условии, что она не занимала больше 4% площади тела. В противном случае участки обрабатывались с двухнедельным промежутком. При проведении процедур помимо защитных очков для врача обязательным условием является применение защиты глаз пациента. На область глаз накладывают марлевые салфетки, сложенные в 8 слоев и смоченные физиологическим раствором, поверх которых помещают металлические щитки. При работе в окологлазничной области после процедуры в конъюнктивальный мешок закапывают по 1–2 капли раствора офтан катахром. Сразу после процедуры на область воздействия мы наносили мазь бепантен плюс, а для облегчения болевых ощущений на 10–15 минут прикладывали охлажденные гелевые термопакеты.
Спустя 5–10 минут после процедуры в области воздействия появляется гиперемия, незначительный отек и кровоизлияния. В последующие сутки при больших площадях обработки (более 10 см 2 ) развивается умеренный отек, который редуцируется в течение последующих 24–48 часов.
Эффективность лечения оценивали количеством процедур, необходимых для достижения осветления патологического участка до цвета нормальной кожи либо до едва заметного светло-розового пятна с размытыми границами.
Результаты лечения
При изучении анамнеза 160 пациентов, получавших лазерное лечение до обращения в нашу клинику, была отмечена высокая частота (54% пациентов) формирования внутридермального фиброза, гипер- и атрофических рубцов в проекции винного пятна на фоне часто повторяющихся процедур СФ (в среднем 1 раз в месяц) независимо от того, «сосудистый» лазер или IPL-установка при этом использовались (рис. 1). Следует отметить, что в условиях часто повторяющихся процедур даже при адекватно подобранной дозе воздействия положительный результат не достигается, так как рубцовые ткани удерживают стенки патологических капилляров в расширенном состоянии, не давая им спадаться при последующем воздействии лазера, а количество процедур, пройденных пациентом, равняется в среднем 10–15.
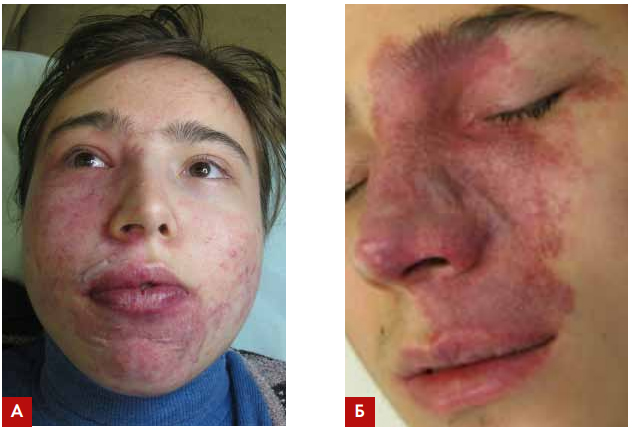
Рис. 1. Пациентка, 17 лет, с капиллярной дисплазией лица, линейными гипертрофическими рубцами в области подбородка и верхней губы, появившимися в результате
часто повторяющихся (каждые 4 недели) IPL-процедур. Всего пациентка перенесла
12 IPL-процедур (А). Пациент, 16 лет, с капиллярной дисплазией ската носа, век и
верхней губы слева. Гипертрофические рубцы ската носа и левой щеки. Внутридермальный фиброз в проекции капиллярной дисплазии. Состояние после 10 процедур
«сосудистым» лазером (578нм) (Б)
У пациентов с рубцовыми изменениями кожи вследствие агрессивных по мощности и частоте проведения процедур СФ высокоэффективным оказалось применение IPL-терапии (рис. 2). Среднее количество процедур в этой группе детей составило 6.
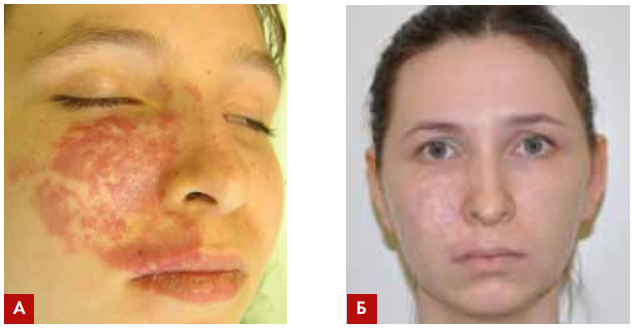
Рис. 2. Пациентка А., 16 лет, с капиллярной дисплазией правой щеки и верхней губы
справа. Внутридермальный фиброз кожи. В анамнезе 14 процедур СФ «сосудистым»
лазером (595 нм) с интервалом через каждые 3 недели (А). Состояние после 2 IPLпроцедур (Б). Получен стойкий положительный результат
Лечение кожной формы капиллярной дисплазии
При кожной форме капиллярной дисплазии в области лица и шеи либо 1-3 типах капиллярной дисплазии высокоэффективным будет применение лазерных аппаратов, генерирующих длину волны в спектре с максимальным поглощением излучения гемоглобином и оксигемоглобином (532, 578, 595 нм) и IPL-установки.
Среднее количество процедур при проведении IPL-терапии капиллярных дисплазий в области лица и шеи составило 4,2.
Лечение капиллярновенозных и венозных дисплазий
При лечении капиллярно-венозных и венозных дисплазий с наличием, помимо патологических капилляров, патологических сосудов большего диаметра необходимо в первую очередь удалить сосуды крупного диаметра, расположенные под кожей. Для этой цели оптимальным методом лечения является Nd:YAG трансдермальная лазерная коагуляция.
Обсуждение и выводы
Самыми оптимальными сроками проведения повторной манипуляции у пациентов детского возраста при использовании IPL-установки – спустя 6 недель, Nd:YAG – через 4–6 мес. Необходимо придерживаться данных временных промежутков во избежание развития осложнений.
IPL-терапия, по мнению ряда специалистов, считается более агрессивной, чем терапия лазерами со строго определенной длиной волны из сосудистого спектра. При анализе результатов лечения пациентов с капиллярными дисплазиями в области лица и шеи оказалось, что количество осложнений при IPLтерапии значительно ниже в сравнении с лазерной коагуляцией.
Как видно из таблицы 2, наиболее частым осложнением было формирование струпа в области воздействия в 1% случаев (39 пациентов). Остальные типы осложнений, возникающие при лечении ангиодисплазий и характерные для применения «сосудистых» лазеров, практически равны 0.
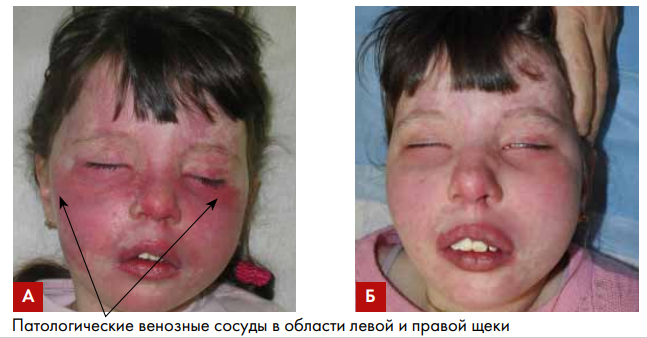
Рис. 3. Пациентка В., 8 лет, с капиллярно-венозной дисплазией лица до лечения (А);
после 2 коагуляций Nd:YAG-лазером патологических сосудов в области левой и
правой щеки и 4 IPL-процедур (Б). Получен стойкий положительный результат. Лечение будет продолжено
Следует отметить, что в случае устойчивых к традиционному лечению капиллярных дисплазий необходимо помнить о возможности наличия более крупных патологических сосудов и проводить их коагуляцию в первую очередь. Это позволит уменьшить общее количество процедур и получить максимальный результат за короткое время (рис. 3 и 4).
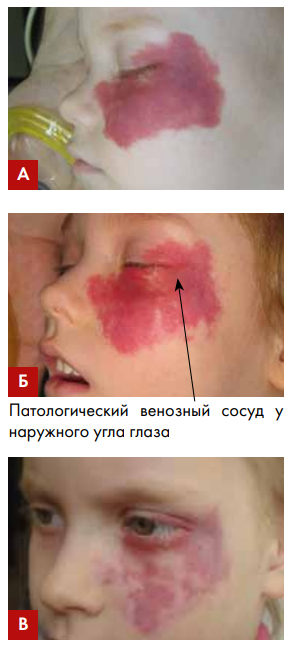
Рис. 4. Пациентка П., 1,5 лет, капиллярно-венозная дисплазия левой щеки, ската носа и век OS. Состояние до лечения «сосудистым» лазером 578 нм (А); состояние после 9 процедур СФ «сосудистым» лазером (578 нм). Отсутствие положительного эффекта от проводимой терапии (Б); 7 лет – состояние после 1 процедуры Nd:YAG-коагуляции патологического венозного сосуда в области наружного угла глаза с последующей обработкой участка КД с помощью IPL (4 процедуры). Получен стойкий положительный результат (В).
Лечение будет продолжено
Nd:YAG-трансдермальная лазерная коагуляция патологических венозных сосудов, расположенных в дерме и под ней, является на сегодняшний день самой безопасной и высокоэффективной методикой лечения. Более того, за весь период наблюдения при высокой эффективности лечения венозных и капиллярно-венозных дисплазий в области лица и шеи у детей и подростков не было получено ни одного осложнения (рис. 5).
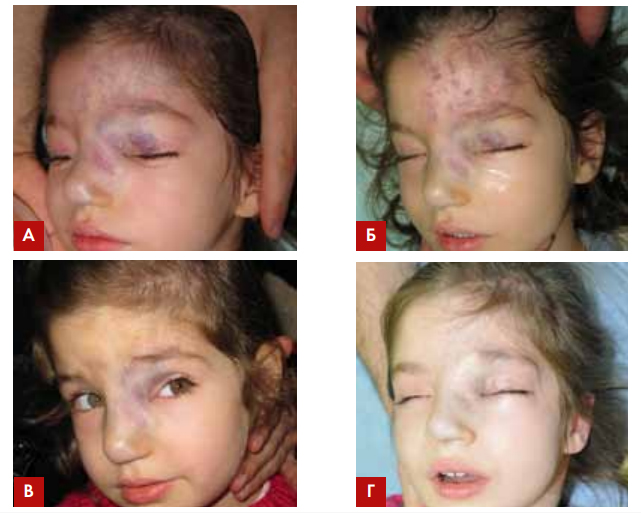
Рис. 5. Пациентка О., 7 лет, венозная дисплазия области лба, носа и верхнего века
слева до лечения (А); сразу после Nd:YAG-коагуляции (1064 нм) в области лба (Б);
спустя 1 мес. после Nd:YAG-коагуляции (1064 нм) в области лба (В); после Nd:YAGкоагуляции (1064 нм) в области ската носа и верхнего века (спустя 4 мес) (Г). Лечение завершено в связи с полной удовлетворенностью пациента полученным результатом
Использование в клинической практике универсальных платформ, позволяющих подключение нескольких лазерных и не лазерных сменных источников излучения с различными спектральными характеристиками, является наиболее клинически и экономически оправданным, так как позволяет с помощью одного устройства эффективно решать задачи по лечению широкого спектра сосудистой патологии у детей и подростков.
Ангиодисплазия
Ангиодисплазия (сосудистая мальформация) представляет собой патологическое изменение кровеносной системы, которое заключается в аномальном увеличении количества подкожных сосудов, обусловленном нарушением внутриутробного развития.
Виды ангиодисплазии

Причины возникновения
Сосудистая мальформация может быть спровоцирована как врожденными аномалиями (ассоциированными с дефектами генов, изменениями в хромосомах, неблагоприятным воздействием на эмбрион – изменением гормонального фона у матери, перенесенными ею инфекциями, употреблением алкоголя, приемом тератогенных медикаментов), так и приобретенными факторами:
Механизм развития болезни
Патологические изменения кровеносных сосудов закладываются в период развития плода в материнской утробе. Неблагоприятное воздействие на формирующуюся систему кровообращения различных факторов препятствует дифференцировке сосудов и образованию полноценного русла крови. Это явление приводит к возникновению шунтов – артериовенозных сообщений, которые нарушают нормальный ток крови и трофику тканей. Подобные аномалии долго компенсируются.

Симптомы при ангиодисплазии сосудов
Врожденная патология заметна сразу после рождения ребенка и характеризуется:
Клинические признаки сосудистой мальформации зависят от места локализации патологического процесса. Ангиодисплазия кишечника проявляется кровотечениями из ануса, усиливающимися при физическом напряжении, болезненными ощущениями при дефекации, бледностью кожи, общей слабостью, тошнотой, рвотой с примесью крови, эмоциональной нестабильностью.
Диагностика
В нашей клинике диагностирование ангиодисплазии осуществляет квалифицированный сосудистый хирург, который проводит комплексное обследование пациента, включающее:
Лечение ангиодисплазии

По завершению процедуры назначается коррекция рациона питания, прием медикаментов (венотоников, гормональных препаратов, антикоагулянтов, дезагрегантов), ношение специального компрессионного трикотажа, физиотерапевтические процедуры.