Что такое склероз аорты и его лечение
Самый крупный артериальный сосуд в организме человека представлен аортой. Она берет начало из левого желудочка сердца, проходит вдоль позвоночника и питает кровью, обогащенной кислородом, все органы и ткани.
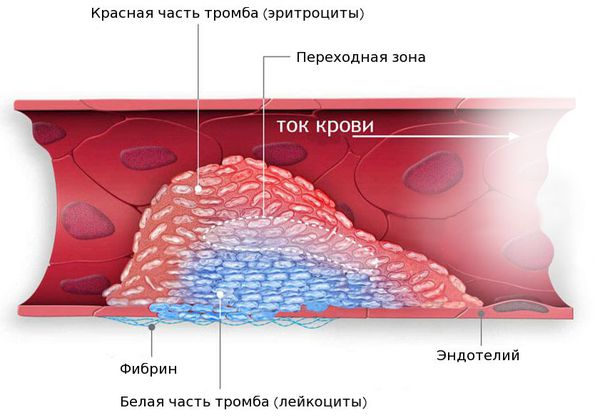
Поражение аорты происходит в результате нарушение холестеринового обмена в организме. При этом в эндотелии сосуда накапливается холестерин низкой и очень низкой плотности, что приводит к разрастанию соединительной ткани в его стенке и снижению эластичности. Дальнейшее развитие патологии вызывает образование атеросклеротической бляшки, которая постоянно увеличивается в размерах и снижает проходимость артерии. Нарушение целостности бляшки приводит к ее нестабильности, скоплению тромбоцитов на поверхности образования, что значительно уменьшает просвет сосуда и замедляет кровообращение.
Склероз аорты может развиваться на любом участке и возникает в результате образования в стенке сосуда атеросклеротической бляшки, состоящей из холестерина, жиров и кальция. Болезнь развивается в возрасте после 40 лет, при этом мужское население болеет чаще, чем женское.
Причины развития заболевания
К факторам, способствующим склерозу аорты, относится:
Немаловажную роль в развитии склеротических изменений артерий играет неправильное питание. Преобладание в пище жирных продуктов с высоким содержанием холестерина, углеводов с легкой усваиваемостью и недостаток витаминов приводит к появлению патологии.
Клиническая картина
Симптомы заболевания зависят от уровня поражения аорты, которая делится на грудную и брюшную часть. Грудной отдел крупной артерии кровоснабжает головной мозг, сердце, легкие, верхние конечности. Сосудистые ответвления от брюшной части питают кровью почки, органы брюшной полости и малого таза, нижние конечности. В тяжелых случаях развития склероза может поражаться аорта на всем протяжении, что проявляется разнообразием клинического течения болезни.
Заболевание включает несколько стадий:
Поражение грудной части артерии
Корень аорты находится у выхода из левого желудочка в непосредственной близости от полулунного клапана. Его атеросклеротические изменения вызывают сужение сосуда, что приводит к повышению давления в левых отделах сердца и малом круге кровообращения. Полулунный клапан в результате изменения гемодинамики (движения крови) видоизменяется, развивается его недостаточность.
При запущенном патологическом процессе в большой круг кровообращения поступает недостаточное количество крови, которая застаивается в легких. Это приводит к пневмосклерозу (замещение легочной ткани фиброзной), ухудшает обогащение крови кислородом, вызывает развитие гипоксии органов (недостаточное снабжение кислородом). Нарастающая гипертрофия левого желудочка сдавливает венечные артерии и приводит к ишемическому поражению сердца вплоть до возникновения инфаркта миокарда.
Клинические проявления склероза аорты в грудной части:
Поражение брюшной части артерии
Склероз брюшной аорты приводит к нарушению кровоснабжения органов брюшной полости (кишечник, печень, желудок), забрюшинного пространства (почки), органов малого таза (матка, половые железы, мочевой пузырь). Заболевание также может вызывать развитие абдоминальной формы инфаркта миокарда. Развитие патологии на уровне бифуркации артерии приводит к снижению кровотока в нижних конечностях и возникновению в них трофических нарушений.
Клинические проявления склерозированной аорты в брюшной части:
Изменения аорты можно выявить при пальпации (ощупывании) через брюшную стенку в виде уплотнения и искривления ее стенки. В тяжелых случаях не наблюдается пульсация на уровне пупка, в паховых и подколенных областях, на сосудах стоп. Опасным осложнением атеросклероза аорты считается тромбоз брыжеечных артерий, который сопровождается интенсивными болями в животе, приступ не купируется анальгетиками и приводит к развитию сепсиса.
Лечебная тактика
Эти методы можно отнести к профилактике атеросклероза сосудов. Изменение образа жизни имеет большое значение для выздоровления и повышает эффективность лечебных мероприятий с применением медикаментов. Для снижения развития патологического процесса в организме широко используют терапию народными средствами.
Профилактические меры
Для избавления от недуга применяют диету, которая способна восстановить обмен веществ, нормализовать артериальное давление, улучшить толерантность организма к глюкозе. К основным принципам правильного питания относится:
Полезны занятия физкультурой, пешие прогулки, отказ от вредных привычек, что значительно улучшает состояние здоровья. Дыхательная гимнастика показана при появлении пневмосклероза.
Медикаментозная терапия
Если уровень холестерина не снижается при проведении профилактических мер, назначают лечение атеросклероза лекарственными препаратами.
При необратимом изменении аорты легких и аорты сердца, которое вызывает критическое изменение гемодинамики и развитие тяжелых осложнений, проводят хирургическое удаление участка сосуда с последующим протезированием.
Народные рецепты
Народная медицина предлагает рецепты, не имеющие абсолютных противопоказаний, которые мягко действуют на организм и способны эффективно дополнять медикаментозную терапию.
Применение лекарственных средств и рецептов народной медицины должно быть согласовано с врачом и проходить под его бдительным контролем.
Атеросклероз аорты длительное время может протекать без клинических симптомов и вызывать развитие тяжелых осложнений. Весомое значение для предотвращения заболевания имеют профилактические меры, ежегодные медицинские осмотры, лечение сопутствующих заболеваний, таких как сахарный диабет, гипертоническая болезнь, ожирение.
Кардиосклероз
Лекарства, которые назначают для лечения:
Кардиосклероз – это патологическое разрастание соединительной ткани миокарда. Мышечные клетки сердца заменяются нефункциональной тканью, что влечет за собой деформацию клапанов и утрату сократительной способности сердечной мышцы. При несвоевременном проведении лечения возможен летальный исход.
Обратите внимание: это патология мышечного волокна. Заболевания под названием «кардиосклероз сосудов сердца» не существует.
Причины кардиосклероза
1. Функциональные нарушения:
2. Образ жизни и вредные привычки пациента:
Немаловажную роль в возникновении заболевания играют наследственные факторы.
Классификация кардиосклероза
Согласно морфологическому принципу выделяют очаговый (чаще всего возникает как осложнение после инфаркта миокарда и миокардита) и диффузный кардиосклероз, при котором соединительная ткань распространяется на весь миокард.
По этиологическим причинам различают такие виды:
Симптомы кардиосклероза
Очень часто начальные этапы заболевания протекают бессимптомно. В клинике начала склерозирования первым симптомом может быть аритмия. Типичными проявлениями диффузной формы следует считать сердечную недостаточность и нарушение ритмичности сердцебиения.
Симптоматика независимо от формы (постинфарктной или атеросклеротической):
С увеличением площади пораженных тканей сердца выраженность симптомов возрастает.
Очень часто течение кардиосклероза сопровождается артериальной гипертензией. При этом высокие показатели артериального давления чередуются с длительными периодами нормального давления.
Группы риска
Риск кардиосклероза наиболее высок у пациентов с патологиями в развитии сердца и сердечно-сосудистыми заболеваниями, а также у людей с различными видами аллергии.
В отдельную группу можно выделить беременных. Беременность обусловливает гормональные, вегетативные, метаболические и гемодинамические изменения в организме женщин и может выступать проаритмогенным фактором. Сложные нарушения сердечного ритма диагностируют как у беременных с кардиоваскулярной патологией, так и у пациенток без изменений метаболизма и состояния внутренних органов.
Кардиосклероз у детей возможен на фоне патологий миокарда, например воспалительных и дистрофических процессов, в частности заболеваний сердечной мышцы, вызванных нарушением метаболизма в клетках сердца. Эти биохимические нарушения значительно ослабляют сократительную, проводниковую, возбудительную и автоматическую функции миокарда.
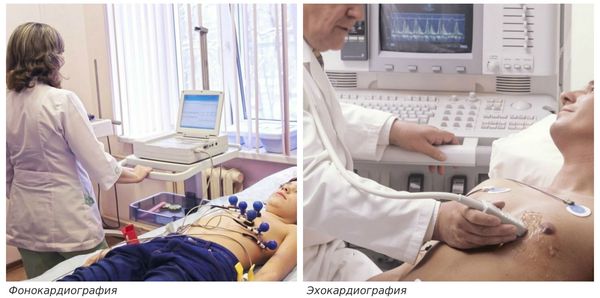
Диагностика кардиосклероза
Диагноз заболевания устанавливают с помощью таких методов:
Эти методы признаны стандартными в кардиологии.
Кардиосклероз: лечение
Устранение симптомов заболевания и компенсация сердечной недостаточности – цели консервативного лечения кардиосклероза.
Хирургическое лечение проводят по медицинским показаниям при наличии аневризмы сердца. Электрокардиостимуляторы вживляют в случае необратимых нарушений.
Кардиосклероз лекарства
Европейское общество кардиологов рекомендует следующие лекарственные средства для терапии кардиосклероза, устранения симптомов заболевания, а также его первопричины:
Осложнения кардиосклероза
Из-за постоянной перегрузки сердца при кардиосклерозе наиболее частым осложнением является инфаркт миокарда. Также возможны:
В особенно сложных случаях может произойти полная остановка работы сердца.
Профилактика
Профилактикой кардиосклероза можно считать соблюдение здорового образа жизни: адекватную физическую нагрузку; полноценный восьмичасовой сон; достаточный водный баланс – до 2 л в сутки, употребление не более 7 г соли в сутки; здоровое питание.
Список использованной литературы
Часто задаваемые вопросы о кардиосклерозе
Какой врач лечит кардиосклероз?
При подозрении на кардиосклероз следует обращаться к кардиологу.
При каких признаках стоит обращаться к врачу?
Высокое артериальное давление; аритмия; повышенная усталость и отеки конечностей.
Может ли развиваться кардиосклероз у детей?
Кардиосклероз у детей может развиться на фоне воспалительных и дистрофических процессов в миокарде – в частности заболеваний сердечной мышцы, вызванных нарушением метаболизма в клетках сердца.
Какие препараты эффективны для профилактики?
Это лекарственные средства для укрепления сердечно-сосудистой системы и нормализации артериального давления.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Н. В., врача общей практики со стажем в 28 лет.
Определение болезни. Причины заболевания
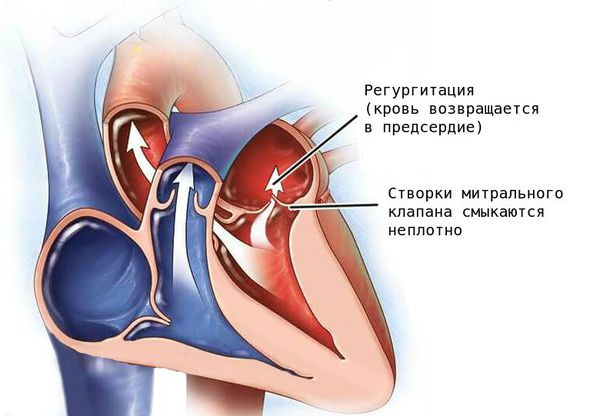
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
Симптомы недостаточности митрального клапана
Симптомы заболевания:
Патогенез недостаточности митрального клапана
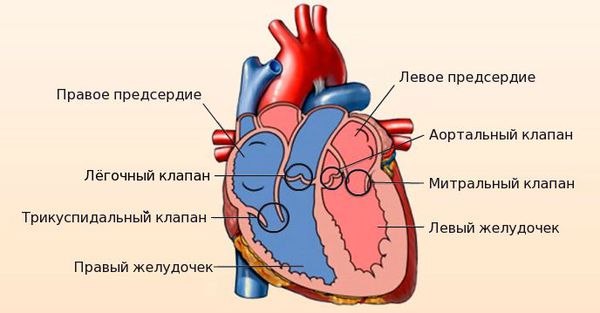
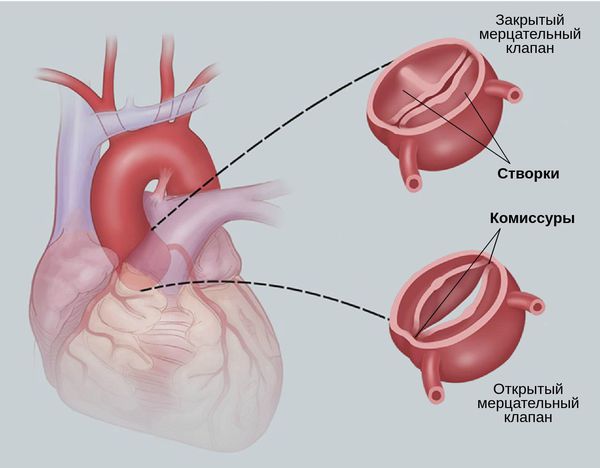
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
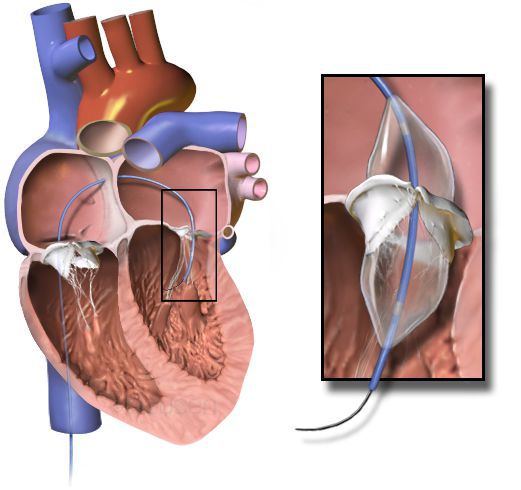
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
Осложнения недостаточности митрального клапана
Осложнения порока:
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, «Магнелис»).
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
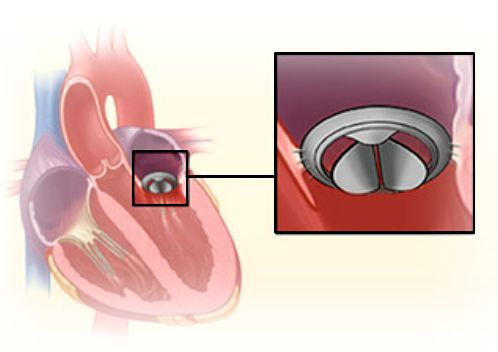
При значительной недостаточности митрального клапана показано оперативное лечение.
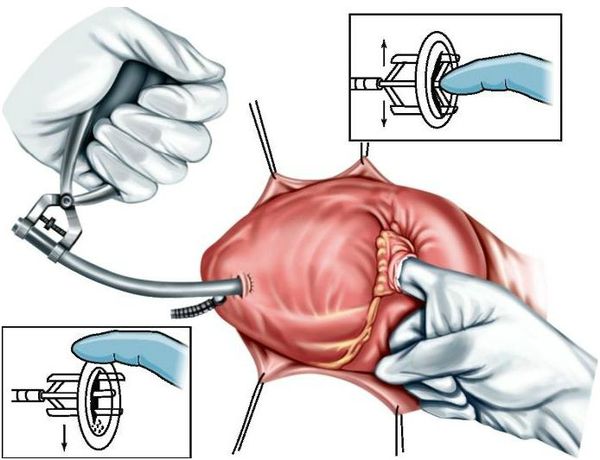
Основные хирургические методы коррекции митральной недостаточности:
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик «Бициллин-3». Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Болезнь клапанов сердца
Болезнь клапанов сердца обычно развивается в течение долгого времени, клинические симптомы появляются в возрасте от 60 лет и старше, в тоже время пороки сердца могут быть результатом инфекции, которая поражает и изменяет структуру клапанов сердца в течение нескольких дней.
Что такое болезнь клапанов сердца?

Характер изменений клапанов сердца можно разделить на две группы :
— клапаны, которые не закрываются в полной мере (недостаточность клапана), что приводит к регургитации (обратному току) крови через клапан в обратном направлении (например, из аорты в левый желудочек) и
— клапаны, которые не открываются должным образом (стеноз клапана), что вызывает затруднение току крови и его ограничению.
Клапанные пороки сердца встречаются относительно часто, составляя от 20 до 25% всех органических заболеваний сердца у взрослых. Наиболее часто выявляются пороки митрального клапана, второе место по частоте занимают поражения клапана аорты. Почти во всех случаях у детей и в 90% случаев у взрослых возникновение порока связано с ревматизмом. Вторым по частоте заболеванием является бактериальный эндокардит. Редкими причинами формирования порока могут быть системная красная волчанка, склеродермия, ревматоидный артрит, у взрослых — атеросклероз, ишемическая болезнь сердца.

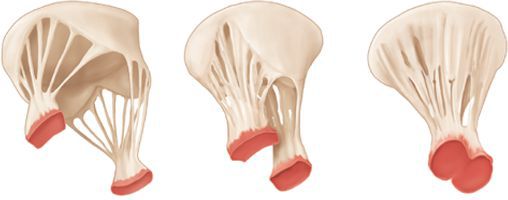
Митральный клапан перекрывает обратный ток крови из левого желудочка в левое предсердие. Пролапсом называется состояние, когда створки клапана в момент сокращения желудочка не закрывают отверстие «наглухо», а прогибаются в полость предсердия, пропуская кровь в обратном направлении. Это сопровождается характерным щелкающим звуком или сердечным шумом. Количество крови, возвращающееся в предсердие, может служить мерой выраженности порока.
В зависимости от того, когда появился порок клапана сердца, различают первичный и вторичный пролапс:
1. Первичный (идиопатический) пролапс клапана является врожденным, обусловлен генетическим дефектом строения соединительной ткани, из которой состоят створки клапана.
2. Вторичный (приобретенный) пролапс клапана сердца появляется в результате травм грудной клетки, ревматизма, инфаркта миокарда и других причин.
Сегодня некоторые эксперты считают первичный пролапс митрального клапана всего лишь разновидностью нормы, а вовсе не болезнью.
Симптомы пороков клапанов сердца:
Лечение пороков клапанов сердца
Проводимое при пороках сердца консервативное лечение направлено на профилактику осложнений и рецидивов первичного заболевания (ревматизма, инфекционного эндокардита и т. д.) коррекции нарушений ритма и сердечной недостаточности. Всем пациентам с выявленными пороками сердца необходима консультация кардиохирурга.
Что такое стеноз митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ужахова И. Р., сосудистого хирурга со стажем в 20 лет.
Определение болезни. Причины заболевания
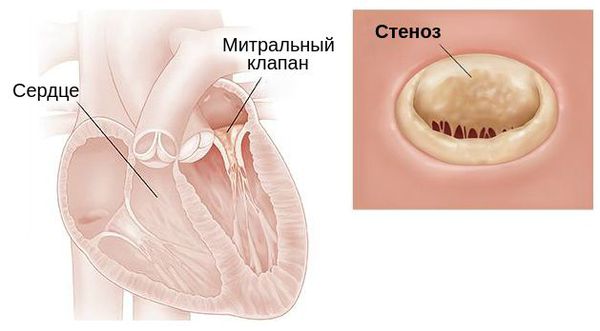
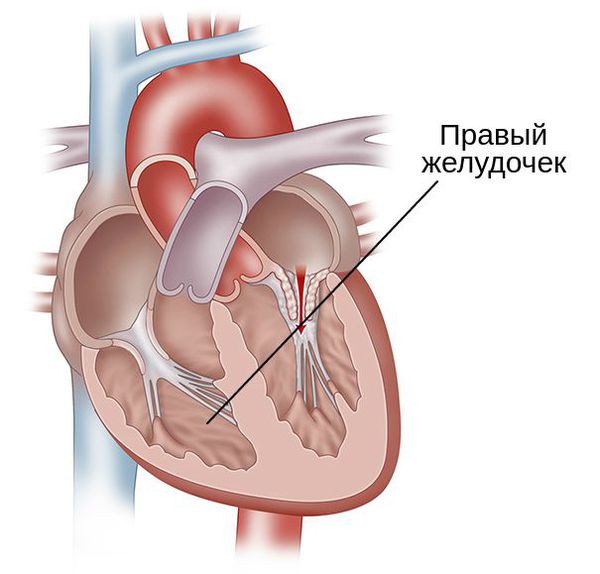
Стеноз митрального клапана — это уменьшение отверстия, соединяющего левое предсердие с левым желудочком сер дца, из-за сращения створок клапана. Иначе этот порок называют митральным стенозом. Для него характерны:
Митральный стеноз выявляется у 40-45 % людей с болезнями ревматической природы : артритами, васкулитами (болезнью Такаясу) и тяжёлыми заболеваниями соединительной ткани, например системной красной волчанкой.
Наиболее часто митральный стеноз возникает из-за ревматизма — системного поражения соединительной ткани воспалительно-иммунной природы с преимущественной локализацией в сердце. Пусковой фактор его развития — b-гемолитический стрептококк группы А.
Учитывая все причины заболевания, митральный порок разделяют на три группы:
Симптомы стеноза митрального клапана
Патогенез стеноза митрального клапана
В связи с возникшими изменениям клапана и его структур в левом предсердии постепенно увеличивается давление. При прогрессировании и длительном существовании стеноза к нему присоединяется лёгочная гипертензия: давление в лёгочных венах увеличивается, возникает венозный застой.
Следующий этап патогенеза болезни — рефлекторный спазм (рефлекс Китаева). При подъёме давления до определённого уровня происходит раздражение рецепторов левого предсердия и лёгочных вен. Из-за этого рефлекторно сужаются мелкие лёгочные артерии на прекапиллярном уровне. Благодаря такому нервно-рефлекторному спазму капиллярная сеть лёгких предохраняет себя от переполнения кровью, при этом давление в лёгочных венах и левом предсердии не снижается. В дальнейшем развивается органическое сужение артериол, что приводит к лёгочной гипертензии и увеличению правого желудочка.
Нарушается движение крови в сосудах: снижается ударный и сердечный выброс. Это приводит к сопротивлению кровотока, что в свою очередь включает компенсаторные действия в виде увеличения производительность сердца — повышается частота сердечных сокращений. При увеличении давления в левом предсердии увеличивается и капиллярное лёгочное давление, что ведёт к развитию отёка лёгких.
Срыв компенсаторных механизмов приводит к:
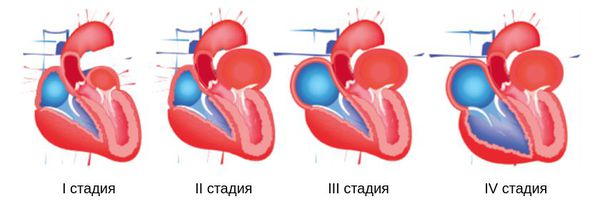
Классификация и стадии развития стеноза митрального клапана
Выделяют три степени стеноза :
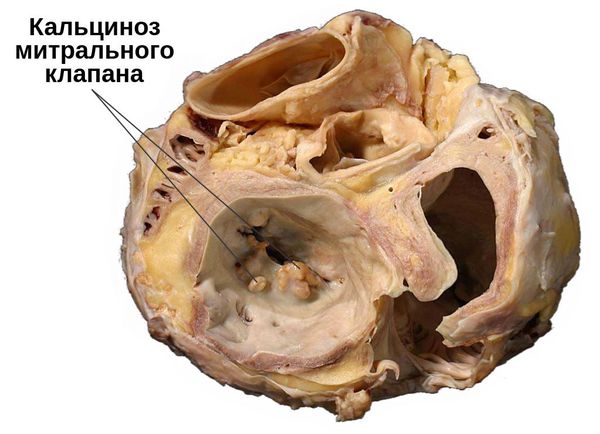
В зависимости от выраженности кальциноза разделяют три степени поражения клапана:
Осложнения стеноза митрального клапана
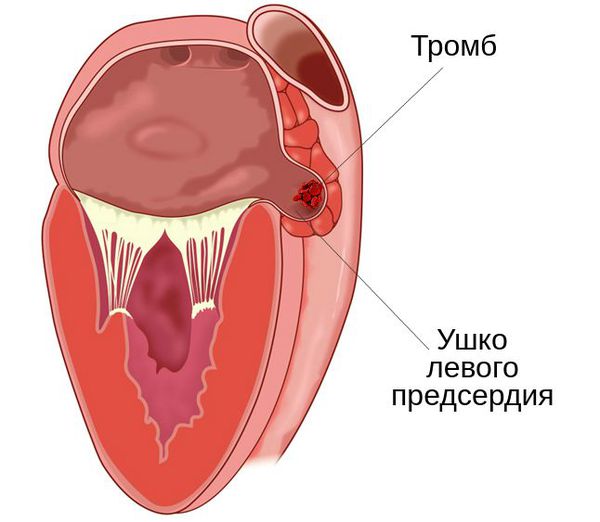
Основные осложнения митрального стеноза — это отёк лёгких и тромбообразование в полости левого предсердия с риском развития системных тромбоэмболий. Хроническая сердечная недостаточность с возникновением недостаточности трёхстворчатого клапана, отёком ног и увеличением печени является следствием крайне запущенного процесса.
Тромбозам и тромбоэмболии предшествует мерцательная аритмия (фибрилляция предсердий), увеличение левого предсердия, застой и турбулизация потока крови. При этом пациенты испытывают ощущение перебоев в работе сердца, аритмии.
Хроническая сердечная недостаточность развивается постепенно и проявляется лишь на поздних стадиях митрального стеноза. Она сопровождается развитием ещё большей одышки и цианоза кожи. Появляются выраженные отёки ног, сердца, лёгких, брюшной полости. Развиваются застойные явления во внутренних органах: кровохарканье, одышка в состоянии покоя, увеличение печени и сердца, уменьшение объёма мочи, снижение умственной и физической работоспособности. Всё это в итоге приводит к выраженному истощению организма.
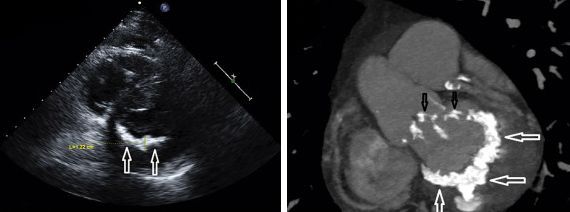
Диагностика стеноза митрального клапана
Все вышеперечисленные методы помогают определить характер ритма сердца, размеры и степень увеличения левого предсердия и желудочков, сте пень выраженности тонов сердца, выявить щелчок открытия створок митрального клапана, оценить длительность шума во время сокращения и расслабления желудочков.
При аускультации на д верхушкой сердца выслушивается усиленный («хлопающий») первый тон сердца и тон открытия митрального клапана, возникает характерная мелодия стеноза митрального клапана — «ритм перепела». При значительном поражении клапана хлопающий первый тон может отсутствовать.
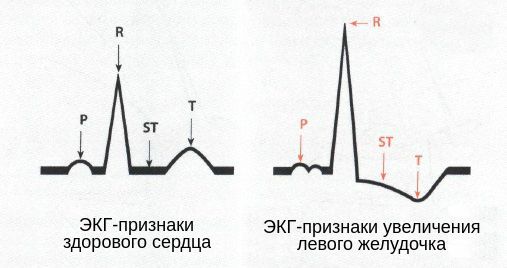
При ЭКГ определяются признаки перегрузки предсердий и желудочков. Отмечается увеличение и расширение зубца Р, раздвоение его верхушки — показатели перегрузки левого предсердия. Выявляется смещение интервала SТ вниз от линии кардиограммы во II и III отведениях, отклонение электрической оси сердца вправо — признаки перегрузки и увеличения правого желудочка. В последующем проявления перегрузки миокарда, которые приводят к дистрофическим изменениям.
При рентгенографии выявляется расширение тени и застой корней лёгких за счёт правых отделов сердца.
Лечение стеноза митрального клапана
Тактика лечения митрального стеноза зависит от его стадии.
При I стадии стеноза пациентам не показано хирургическое лечение, так как в организме развиваются компенсаторные механизмы. Компенсация поддерживается первичной и вторичной профилактикой ревматической лихорадки.
Основная задача первичной профилактики — не допустить развитие ревматизма. Она предполагает полноценное и своевременное устранение стрептококковых инфекций при синусите, рините, ангине и других заболеваниях верхних дыхательных путей.
Цель вторичной профилактики — снижение риска повторного обострения ревматизма. Она предполагает проведение курсов бициллинопрофилактики (внутримышечных инъекций бициллина-5 ), наблюдение у ревматолога, использование нестероидных противовоспалительных препаратов при возникновении простудных заболеваний и при проведении различных операций.
При первичной и вторичной профилактике ревматизма важно соблюдать режим. Он заключается в здоровом образе жизни, правильном питании, занятиях спортом, отсутствии вредных привычек, хороших бытовых условиях, своевременном посещении стоматолога, врачебном наблюдении и лечении при простудных заболеваниях.
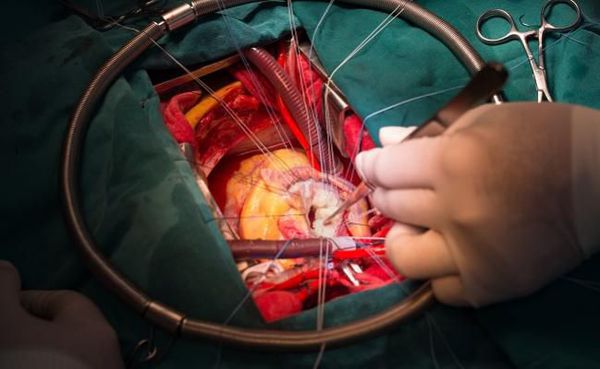
Во II стадии стеноза показания к операции относительны. В качестве вариантов лечения рассматриваются:
Эти операции позволяют сохранить больным жизнь, не приводя к специфическим осложнениям.
При III и IV стадиях стеноза опе ративное лечение является обязательным. Консервативная терапия (приём сердечных гликозидов и диуретиков) приносит лишь кратковременный эффект, так как при увеличении режима физической нагрузки всё равно возникает нарушение кровообращения.
Перед любой операцией врач обязательно должен разъяснить пациенту ход операции, анестезии, возможные риски и осложнения. После этого пациент подписывает согласие на операцию. За несколько дней до планового вмешательства проводится медикаментозная терапия для стабилизации состояния пациента и профилактики осложнений, которые могут возникнуть во время или после оперативного лечения. Также необходима гигиеническая обработка кожи больного: принятие душа, бритьё мест операционного доступа. В день перед операцией пациенту нельзя употреблять пищу.
После операции больной находится под наблюдением в отделении реанимации. После стабилизации состояния и восстановления жизненно важных функций организма его переводят в профильное отделение под наблюдение лечащего врача. В это время пациент выполняет все рекомендации по приёму лекарств, режиму активности и питания. С помощью врача лечебной физкультуры пациент ежедневно выполняет восстановительную гимнастику (дыхательную, двигательную). Лечащий врач следит за увеличением двигательной активности пациента (дозированная ходьба), выполняет необходимые перевязки и помогает восстановиться психологически.
После выписки пациент должен строго соблюдать все рекомендации доктора. Необходимо амбулаторно наблюдаться у врача кардиолога, ежегодно выполнять ЭХО-КГ. Пациентам с механическим клапаном сердца важно контролировать такой лабораторный показатель крови, как уровень МНО (Международного Нормализованного Отношения). Это связано с приёмом варфарина — препарата, разжижающего кровь. Его целевые значения должны быть в интервале 2-3.
Прогноз. Профилактика
Прогноз заболевания зависит от стадии стеноза, степени лёгочной гипертензии и сократительной способности правого желудочка. При умеренной степени стеноза и редких обострениях ревматизма больные долгое время остаются трудоспособными. Прогрессирование стеноза, повторные обострения ревматизма, увеличение лёгочной гипертензии и нарушение ритма сердца ухудшают прогноз и снижают трудоспособность вплоть до полной её утраты.
Замена поражённого митрального клапана протезом, несмотря на ряд специфических осложнений, является наиболее эффективной операцией для тяжело больных пациентов. Она позволяет продлить им жизнь и сохранить работоспособность.
Меры профилактики развития митрального стеноза :