Что такое синдром tv1 tv6
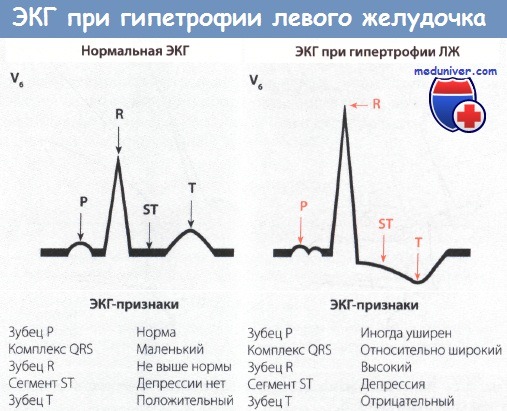
• Как правило, регистрируется ЭКГ левого типа, на которой зубец R в I отведении высокий, а зубец S в III отведении глубокий. Наряду с этими изменениями, которые обычно появляются на ЭКГ левого типа, отмечаются также депрессия сегмента ST и отрицательный зубец Т в I отведении.
• Важные изменения отмечаются в грудных отведениях V5 и V6. В этих отведениях регистрируется высокий зубец R, сегмент ST иногда бывает снижен, зубец Т отрицательный. Это важные признаки гипертрофии ЛЖ.
• В отведениях V1 и V2, наоборот, регистрируется глубокий зубец S.
• Признаки гипертрофии ЛЖ наблюдаются часто при митральной недостаточности, пороках аортального клапана и при артериальной гипертензии (АГ).
В силу физиологических особенностей, толщина миокарда левого желудочка (ЛЖ) в норме больше, чем ПЖ. При гипертрофии ЛЖ главный вектор ЭДС направлен влево и назад и в зависимости от степени гипертрофии более или менее выражен, а иногда бывает обращен вниз. Главный вектор ЭДС увеличивается из-за увеличения мышечной массы желудочка.
Для диагностики гипертрофии левого желудочка (ЛЖ) необходимо сначала просмотреть ЭКГ, зарегистрированную в отведениях от конечностей, и определить ее тип. Затем следует искать отклонения от нормальной формы кривой. Далее рассматривают ЭКГ, снятую в грудных отведениях, и ищут, как в случае анализа ЭКГ в отведениях от конечностей, изменения, указывающие на гипертрофию ЛЖ.
ЭКГ в отведениях от конечностей (во фронтальной плоскости) относится к левому типу, так как главный вектор ЭДС направлен влево. Поэтому в 1 отведении зубец R высокий, а в III отведении глубокий зубец S. Далее обращают внимание на то, что при нормальном левом типе ЭКГ зубец Т в I отведении положительный, в то время как при гипертрофии ЛЖ, наоборот, он отрицательный. Кроме того, отмечается также депрессия сегмента ST.
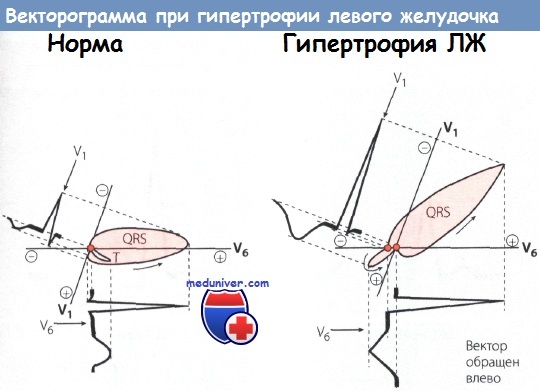
Слева: Нормальная маленькая векторная петля комплекса QRS, направленная влево. Нормальные зубцы R и Т в отведениях V1 и V6.
Справа: Большая векторная петля комплекса QRS направлена влево и назад. Т-петля обращена в противоположную сторону по отношению к петле комплекса QRS и дискордантна ей.
Высокий зубец R и отрицательный зубец Т с депрессией сегмента ST в отведении V6. Глубокий зубец S в отведении V1.
Если в I отведении имеются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т, то можно вполне обоснованно заподозрить гипертрофию левого желудочка (ЛЖ).
При анализе ЭКГ, снятой в отведениях Гольдбергера, нередко в отведении aVL выявляют изменения, аналогичные описанным выше, так как это отведение направлено к левому желудочку (ЛЖ) и отражает его потенциал. Это значит, что в отведении aVL регистрируются высокий зубец R, депрессия сегмента ST и отрицательный зубец Т.
В грудных отведениях отмечается увеличение потенциала в V5 и V6, где регистрируется высокий зубец R, обусловленный увеличением мышечной массы ЛЖ. Вследствие гипертрофии миокарда время распространения возбуждения по желудочкам (ширина комплекса QRS) увеличено и ВВО несколько удлинено (>0,052 с), однако обычно блокады ЛНПГ нет. Чем больше гипертрофия ЛЖ, тем выше зубец R в отведении V5 и V6, т.е. высота зубца R составляет более 2,6 мВ или 26 мм. При тяжелой гипертрофии ЛЖ нарушено также восстановление возбудимости миокарда (реполяризация). Поэтому в отведениях V5 и V6 отмечаются также депрессия сегмента ST и отрицательный зубец Т, особенно при перегрузке давлением (например, при аортальном стенозе).
Поскольку главный вектор сильно отклонен влево, он направлен от ПЖ (т.е. от отведения V1). Поэтому в отведениях V1 и V2 регистрируется отрицательный, т.е. глубокий зубец S.
Если сумма амплитуды зубца R в отведениях V5 или V6 и зубца S в отведениях V1 и V2 превышает 35 мм, то говорят о положительном индексе Соколова-Лайона. Этот показатель позволяет судить, имеется ли у пациента гипертрофия ЛЖ. Однако следует помнить, что у спортсменов, а также иногда и у лиц с практически здоровым сердцем индекс Соколова-Лайона оказывается ложноположительным.
При выраженной гипертрофии левого желудочка (ЛЖ) может произойти вторичное увеличение ЛП. Поэтому у больных с тяжелой гипертрофией левого желудочка (ЛЖ) на ЭКГ может регистрироваться также левопредсердный зубец Р.
Признаки гипертрофии левого желудочка (ЛЖ) обнаруживаются при пороках сердца, в частности митральной и аортальной недостаточности или при АГ и дилатационной кардиомиопатии.
ЭКГ признаки гипетрофии левого желудочка
а) Отведения от конечностей:
• Левый тип ЭКГ
• RI + S III >2,5 мВ,
RI > RII > RIII и
TI 1,1 мВ
• Левопредсердный зубец Р
б) Грудные отведения:
• V1: глубокий S (S >2,4мВ)
• V5 или V6: высокий R (R >2,6мВ)
• SV1 + RV6 или RV6 >3,5 мВ (индекс Соколова-Лайона)
• V5,V6:BBO>0,052c
• BBOV6-V1>0,032c
• RV8, второй МРП>1 мВ
• TV1 >TV6 + RV6>1,7mB
• Нарушение реполяризации в левых отведениях
• Левопредсердный зубец Р
Гипертрофия левого желудочка:
• Левый тип ЭКГ
• Высокий зубец R в V5/V6 (>2,6 мВ)
• Глубокий S в V1 (>2,4 мВ)
• R в V5/V6 + SbV1>3,5mB
• Заболевания: митральная недостаточность, пороки аортального клапана, АГ
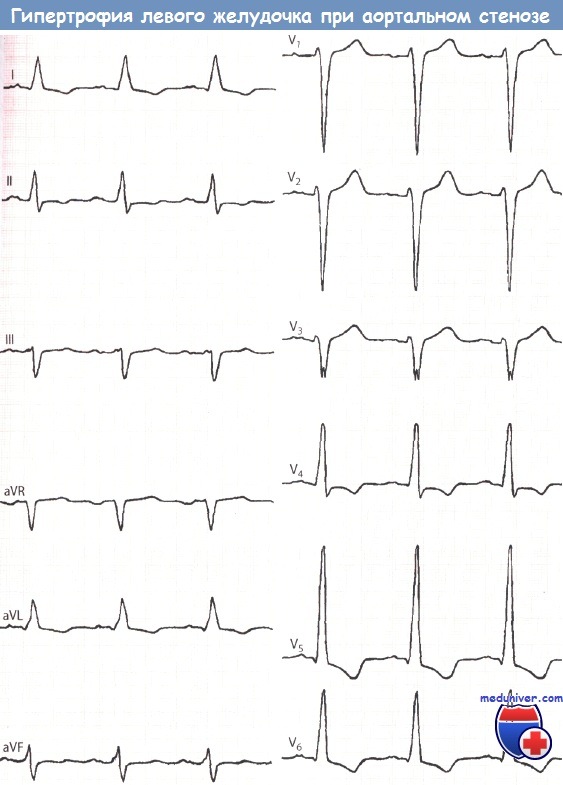
Левый тип. Глубокий зубец S (36 мм, т.е. 3,6 мВ) в отведении V1 и высокий зубец R (42 мм, т.е. 4,2 мВ) в отведении V5, а также депрессия сегмента ST и отрицательный зубец Т в отведениях V5 и V6 указывают на гипертрофию ЛЖ.
Индекс Соколова-Лайона значительно повышен и составил 78 мм (в норме до 35 мм).
Учебное видео оценки ЭКГ при гипертрофии желудочков
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
СВЯЗЬ ЭЛЕКТРОКАРДИОГРАФИЧЕСКИХ МАРКЕРОВ МЕТАБОЛИЧЕСКОЙ КАРДИОМИОПАТИИ С ОТДАЛЕННЫМИ РЕЗУЛЬТАТАМИ РЕВАСКУЛЯРИЗАЦИИ МИОКАРДА У МУЖЧИН С КОРОНАРНЫМ АТЕРОСКЛЕРОЗОМ
Полный текст:
Аннотация
Цель. Изучение электрокардиографических (ЭКГ) маркеров метаболической кардиомиопатии (МК) у мужчин с коронарным атеросклерозом (КА) и их ассоциации с отдаленными 5-летними результатами операции коронарного шунтирования (КШ).
Материал и методы. В исследование было включено 77 мужчин в возрасте 42–77 лет со стенозирующим КА, верифицированным при проведении селективной коронароангиографии (КАГ) без острого коронарного синдрома (ОКС) со стабильной стенокардией II–IV ФК — жителей Западной Сибири, поступивших в клинику на операцию КШ. Всем обследованным пациентам до операции КШ была проведена запись ЭКГ в покое в 12 стандартных отведениях с последующим кодированием по Минессотскому коду. Анализировались такие ЭКГ-маркеры МК, как продолжительность интервала Q-T, корригированный интервал Q-T, смещение сегмента S-T выше изолинии >5 мм, депрессия сегмента S-T ниже изолинии >5 мм неишемического типа, изменения зубца Т (уплощение или снижение амплитуды), инверсии, синдром TV1>TV6 (амплитуда Т в V1 превышает амплитуду Т в V6), признаки гипертрофии левого желудочка (ГЛЖ), нарушения ритма и проводимости.
Результаты. У мужчин с КА до операции КШ зарегистрированы следующие ЭКГ-маркеры МК: аритмии у 38 человек, ГЛЖ — у 55, синдром TV1>TV6 — у 24, изменение зубца Т — у 58, повышение сегмента S-T — у 44, депрессия сегмента S-T — у 23, удлинение интервала Q-T — у 5. Получены результаты 5-летнего течения КА после хирургической реваскуляризации миокарда. Выделена группа мужчин с осложненным течением КА (неблагоприятный отдаленный прогноз). Обнаружена положительная корреляция между наличием синдрома TV1>TV6 и летальным исходом в отдаленном периоде. Выявлено, что относительный риск летального исхода в 5-летний период после КШ в группе пациентов с синдромом TV1>TV6 выше, чем в группе без синдрома. У пациентов с наличием синдрома TV1>TV6 относительный риск развития неблагоприятного отдаленного периода в целом (смерть, ИМ, реоперация) выше, чем благоприятного. Обнаружены положительные корреляции между повышением сегмента S-T до операции КШ и летальным исходом в отдаленном периоде и неблагоприятным в целом отдаленным периодом. У пациентов с повышением сегмента S-T относительный риск развития неблагоприятного отдаленного периода в целом выше, чем благоприятного.
Заключение. Имеется связь электрокардиографических маркеров МК (синдрома TV1>TV6, повышением сегмента S-T) с отдаленными 5-летними результатами реваскуляризации миокарда у мужчин с коронарным атеросклерозом.
Ключевые слова
Об авторах
Список литературы
1. Bova AA. Cardiomyopathy: state of the problem. Military Medicine, 2011; 2: 18-24.
2. Russian (Бова А. А. Кардиомиопатия: современное состояние проблемы. Военная
3. медицина, 2011; 2: 18-24).
4. Shostak NA, Yakushin SS, Filippov EV. Cardiomyopathy. Cardiology. National guidelines.
5. Edited by Belenkov YuN, Oganov RG. M.: GEOTAR-Media, 2007; 887-900. Russian
6. (Шостак Н. А., Якушин С. С., Филиппов Е. В. Кардиомиопатии. Кардиология.
7. Национальное руководство. Под ред. Ю. Н. Беленкова, Р. Г. Оганова. М: ГЭОТАР- Медиа, 2007; 887-900).
8. Timoshenko NA, Ragino YuI, Voevoda MI. Metabolic cardiomyopathy: state of the problem. Atherosclerosis, 2013; 9 (1): 65-77. Russian (Тимошенко Н. А., Рагино Ю. И., Воевода М.И. Метаболическая кардиомиопатия. Современное состояние пробле¬мы. Атеросклероз, 2013; 9 (1): 65-77).
9. Thiene G, Corrado D, Basso C. Classification of the cardiomyopathies: a position statement from the European Society of Cardiology working group on myocardial and pericardial diseases. European Heart Journal, 2008; 29 (2): 144-6.
10. Moiseev VS, Kiyakbaev GK. Problem of cardiomyopathies classification. Cardiology, 2009; 1: 65-70. Russian (Моисеев В. С., Киякбаев Г. К. Проблема классификации кардиоми- опатий. Кардиология, 2009; 1: 65-70).
11. Chumakova GA, Veselovsky NG, Kozarenko AA, et al. Features of morphology, structure and function of heart in obesity. Russian journal of cardiology, 2012; 4 (96): 93-9. Russian (Чумакова Г. А., Веселовская Н. Г., Козаренко А. А. и др. Особенности морфологии, структуры и функции сердца при ожирении. Российский кардиологический журнал, 2012; 4 (96): 93-9).
12. Semernin EN, Gudkova A. Ya. Metabolic cardiomyopathies: system and cardiomyopathy karnitin deficiency, lipotoxic cardiomyopathy. Bulletin of the federal center of heart, blood and endocrinology of V. A. Almazov. 2010; 5: 24-38. Russian (Семернин Е. Н., Гудкова А. Я. Метаболические кардиомиопатии: системный и кардиомиопати- ческий карнитиновый дефицит, липотоксическая кардиомиопатия. Бюллетень федерального центра сердца, крови и эндокринологии им. В. А. Алмазова, 2010; 5: 24-38).
13. Maron BJ, Towbin J, Thiene G, et al. Contemporary definitions and classifications of the cardiomyopathies. Circulation, 2006; 113: 1807-16.
14. Lutfullin IYa, Safina AI. Electrocardiography at the young athlete: option of norm or pathology? Practical medicine, 2012; 7: 67-70. Russian (Лутфуллин И. Я., Сафина А. И. Электрокардиография у юного спортсмена: вариант нормы или патология? Практическая медицина, 2012; 7: 67-70).
15. Semenova LV, Gagarin VI, Prokopyev ES. Electrocardiography in diagnostics of diseases of cardiovascular system (the methodical management). International journal of applied and basic researches, 2013; 2: 24-5. Russian (Семенова Л. В., Гагарин В. И., Прокопьев Е. С. Электрокардиография в диагностике заболеваний сердечно-сосудистой системы
16. (методическое руководство). Международный журнал прикладных и фундаменталь¬ных исследований, 2013; 2: 24-5).
17. Maron BJ, McKenna WJ, Danielson GK, et al. for the Task Force on Clinical Expert Consensus Documents, Committee for Practice Guidelines, European Society of Cardiology. American College of Cardiology/European Society of Cardiology clinical expert consensus document on hypertrophic cardiomyopathy: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents and European Society of Cardiology Committee for Practice Guide lines. J Am Coll. Cardiol., 2003; 42: 1687-713.
18. Leontieva IV, Belozerov YuM, Sukhorukov VS, et al. Problem of modern diagnostic of metabolic cardiomyopathies. Russian Journal of Perinatology and Pediatrics, 2012; 4 (1): 55-63. Russian (Леонтьева И. В., Белозеров Ю. М., Сухоруков В. С. и др. Проблемы современной диагностики метаболических кардиомиопатий. Российский вестник перинатологии и педиатрии,2012; 4 (1): 55-63).
19. Belyaeva LM, Kolupayeva EA, Khrustalyov EK. Miocardiodystrophy at children and teenagers. Medical news, 2010; 2: 21-6. Russian (Беляева Л.М., Колупаева Е. А., Хрусталева Е. К. Ми окардиодистрофия у детей и подростков. Медицинские новости, 2010; 2: 21-6).
20. Nagornaya NV, Konopko NN, Chetverik NA, et al. Syndrome of the extended interval of QT as the cause of syncope and life-threatening conditions. Health of the child, 2007; 2: 65-8. Russian (Нагорная Н. В., Конопко Н. Н., Четверик Н.А. и др. Синдром удлиненного интервала QT как причина синкопальных и жизне угрожающих состояний. Здоровье ребенка, 2007; 2: 65-8).
21. Zhuravleva LV, Sokolnikova NV. Relationship of resistin, pro-inflammatory interleukins and indexes of diastolic function in patients with cardiomyopathy of various geneses. Siberian J. Of Medicine, 2013; 28 (2): 32-6. Russian (Журавлёва Л. В., Сокольникова Н. В. Связь резистина, провоспалительных интерлейкинов и показателей диастолической функции у больных кардиомиопатией различного генеза. Сибирский медицинский журнал, 2013; 28 (2): 32-6).
Для цитирования:
Тимошенко Н.А., Рагино Ю.И., Чернявский А.М., Цымбал С.Ю., Щербакова Л.В., Воевода М.И. СВЯЗЬ ЭЛЕКТРОКАРДИОГРАФИЧЕСКИХ МАРКЕРОВ МЕТАБОЛИЧЕСКОЙ КАРДИОМИОПАТИИ С ОТДАЛЕННЫМИ РЕЗУЛЬТАТАМИ РЕВАСКУЛЯРИЗАЦИИ МИОКАРДА У МУЖЧИН С КОРОНАРНЫМ АТЕРОСКЛЕРОЗОМ. Российский кардиологический журнал. 2014;(6):57-31. https://doi.org/10.15829/1560-4071-2014-6-57-31
For citation:
Timoshenko N.A., Ragino Yu.I., Chernjavskyi A.M., Tcimbal S.Yu., Scherbakova L.V., Voevoda M.I. ASSOCIATION OF ELECTROCARDIOGRAPHIC MARKERS OF METABOLIC CARDIOMYOPATHY WITH LONG-TERM RESULTS OF MYOCARDIAL REVASCULARIZATION IN MEN WITH CORONARY ATHEROSCLEROSIS. Russian Journal of Cardiology. 2014;(6):57-31. (In Russ.) https://doi.org/10.15829/1560-4071-2014-6-57-31
ЭКГ: как определяется болезнь на ЭКГ, расшифровка результатов
Оглавление
Сегодня сердечно-сосудистые заболевания являются самой распространенной причиной смерти людей. Сократить смертность позволяют современные методы диагностики различных патологий. Одним из таких методов является ЭКГ (электрокардиограмма) – определение показателей сердечного ритма. Данное обследование является очень простым, неинвазивным (не травмирующим ткани) и информативным. В рамках диагностики регистрируется активность сердечной мышцы. Результаты исследования фиксируются на бумажной ленте и могут тут же оцениваться врачом.
Когда назначается диагностика?
Также исследование проводится при высоких показателях артериального давления (постоянных или периодически возникающих), нарушениях сердечного ритма, ревматизме, сахарном диабете. ЭКГ проводят при передозировке некоторыми медицинскими препаратами.
Частью обязательного обследования электрокардиограмма является при:
Существуют и другие показания к проведению ЭКГ. Вы можете получить направление на электрокардиограмму у своего врача или самостоятельно записаться на диагностику.
Как расшифровать диаграмму работы сердца?
Работа сердечной мышцы на кардиограмме представлена в виде непрерывной линии с цифро-буквенными обозначениями и различными отметками. План расшифровки ЭКГ включает анализ всего полученного графика, который может быть выполнен только специалистом. Правильно «прочесть» результаты способны не только кардиологи, но и терапевты и фельдшеры. Зачастую от своевременной расшифровки всех данных зависит не только здоровье, но и жизнь пациента.
При анализе данных специалисты обращают внимание на такие важные показатели, как:
Важно! Существуют достаточно строгие показатели нормы ЭКГ, в некоторых случаях даже малейшие отклонения могут свидетельствовать о нарушениях работы сердечной мышцы. Но исключить или подтвердить патологию может только врач.
Это связано с рядом факторов:
Определить, что значат конкретные результаты ЭКГ, может лишь специалист! Не пытайтесь сравнивать разные исследования между собой и не делайте выводы на основе отдельных данных. Поручите эту работу профессионалам! Так вы гарантированно получите правильный диагноз и не будете бояться патологий, которых у вас на самом деле нет.
Нормы ЭКГ
Нормальная электрокардиограмма здорового человека выглядит следующим образом:
Обратите внимание! Нормы указаны для взрослого человека! У детей они являются другими.
Патологии
Во время снятия электрокардиограммы можно выявить следующие нарушения:
Выделяют и другие патологические состояния. Все они требуют наблюдения у кардиолога и регулярного полного обследования, которое включает не только ЭКГ, но и проведение иных исследований. Нередко точный диагноз пациенту можно поставить только после оценки целого ряда показателей, полученных после лабораторной и инструментальной диагностики.
Как записаться к кардиологу?
Если вы планируете сделать ЭКГ и получить консультацию специалиста, вам нужно записаться на прием в нашу клинику. Для этого достаточно позвонить по Наш специалист ответит на все ваши вопросы, озвучит стоимость диагностики и особенности подготовки к ней.
Преимущества проведения ЭКГ в МЕДСИ
Не откладывайте обследование на потом даже при небольших признаках заболеваний сердечно-сосудистой системы!
Критерии диагностики стадийности гипертонической болезни и стенокардии: теория и практика
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологического профилей, имеют ту или иную форму коронарной болезни сердца (КБС), чаще на фоне гипертонической болезни (ГБ). Распространенность ГБ среди взрослого населения РФ составляет 40% [1]. Согласно статистике, в РФ около 10 млн трудоспособного населения страдают КБС, более трети из них имеют стабильную стенокардию. Среди российских пациентов с КБС преобладают больные стенокардией II и III функционального классов (ФК) по классификации Канадской ассоциации кардиологов [2].
В связи с внедрением в оценку работы учреждений здравоохранения принципов фармако–экономического анализа и медико–экономических стандартов оказания помощи больным важную роль в повседневной врачебной практике стала играть правильная постановка клинического диагноза и обоснованное назначение лекарственного лечения.
Мы провели анализ «медицинских карт стационарного больного» пациентов, поступавших на лечение в кардиологическое и терапевтическое отделения одной из клинических больниц г. Москвы в течение 9 мес. (с июля 2008 по март 2009 г.). Ни в одной истории болезни не был указан диагноз «КБС: стенокардия напряжения I ФК» и «Гипертоническая болезнь I стадии». Это закономерно: пациенты с ранними стадиями стабильной КБС и ГБ не предъявляют каких–либо жалоб при выполнении повседневной деятельности, считают себя относительно здоровыми и к врачу не обращаются. Отобраны 110 досье, содержащих одновременно диагнозы «КБС: стенокардия напряжения II ФК» и «Гипертоническая болезнь 2–й стадии» как наиболее часто встречающиеся и представляющие определенные трудности в дифференцировании от синдромов, проявляющихся сходной клинической картиной.
Для верификации диагноза «Гипертоническая болезнь 2 ст.» использовали «Проект рекомендаций экспертов ВНОК по диагностике и лечению артериальной гипертензии» (2007) [3].
Критериями диагностики поражения органов–мишеней являются:
Гипертрофия левого желудочка (ГЛЖ)
– ЭКГ: признак Соколова–Лайона (SV1+RV5илиV6) > 38 мм (чувствительность 22%, специфичность 100%); Корнелльское произведение [(RaVL+SV3+6 мм для женщин) х ширина QRS] > 2440 мм х мс (чувствительность 51%, специфичность 95%) [4];
– ЭхоКГ: индекс массы миокарда левого желудочка ≥ 125 г/м2 для мужчин и ≥ 110 г/м2 для женщин.
Артерии
– ультразвуковые признаки утолщения стенки общей сонной артерии (толщина комплекса «интима–медиа» (ТИМ) > 0,9 мм) или атеросклеротические бляшки магистральных сосудов.
Почки:
– небольшое повышение сывороточного креатинина: 115–133 мкмоль/л (1,3–1,5 мг/дл) для мужчин или 107–124 мкмоль/л (1,2–1,4 мг/дл) для женщин;
– скорость клубочковой фильтрации (СКФ) ≥ 22 мг/г (2,5 мг/ммоль) для мужчин и ≥ 31 мг/г (3,5 мг/ммоль) для женщин.
Выявление этих признаков поражения артерий и почек осуществляется относительно редко как в амбулаторно–поликлиническом звене, так и в стационаре, более того – у ограниченного контингента больных. Как правило это лица с сахарным диабетом 2–го типа и/или с облитерирующими поражениями артерий нижних конечностей. Обычно же вывод о наличии/отсутствии поражения органов–мишеней делается на основании результатов ЭКГ покоя и, реже, ЭхоКГ, т.е. решающим фактором при постановке диагноза «Гипертоническая болезнь 2–й ст.» оказывается выявление признаков поражения миокарда (обычно лишь гипертрофии стенок левого желудочка).
Проанализированы медицинские досье на предмет обоснованности постановки диагноза ГБ 2–й ст. исходя из наличия признаков ГЛЖ. Нас интересовали данные ЭКГ покоя: признак Соколова–Лайона, при наличии блокады передней ветви левой ножки пучка Гиса (ЛНПГ) – критерий Розенбаума (SIII>15 мм) [6], а также результаты ЭхоКГ.
Полученные ЭКГ–данные представлены в таблице 1.
Формулировка «признаки ГЛЖ» нередко встречается в расшифровках ЭКГ. Именно на этом заключении зачастую строится все обоснование диагноза 2–й ст. ГБ. В отечественных пособиях и руководствах по электрокардиографии, в монографиях, посвященных гипертонической болезни, подробно описаны эти «диагностические признаки». Наиболее часто указываются следующие: отклонение электрической оси сердца влево, QRS=0,09–0,11’’, депрессия ST>0,5 мм косонисходящей формы; TI TI; RV5,V6>RV4; косонисходящая депрессия STV5,V6 более 0,5 мм, некоторые другие [7,8]. Предлагается выделять 5 типов ЭКГ при гипертонической болезни, причем от I к V типу выраженность ГЛЖ усугубляется. Данная классификация также основана на качественных изменениях элементов ЭКГ в различных отведениях: двухфазность или инверсия зубца ТaVL, уменьшение амплитуды ТV6, синдром TV1>TV6, изменения зубца Р, возрастание амплитуды комплекса QRS, небольшая депрессия сегмента ST и др.
Нередки случаи, когда заключение автоматического анализатора «нормальная ЭКГ» врач кабинета функциональной диагностики дополняет письменным мнением: «признаки ГЛЖ».
Однако все вышеперечисленные признаки ГЛЖ не нашли места в официальных документах по диагностике ГБ, поэтому они могут быть использованы лишь в качестве дополнения к основным критериям ГЛЖ, указанным в национальных рекомендациях, и ни в коем случае не подменяют их.
При наличии блокады передней ветви ЛНПГ стандартные вольтажные критерии ГЛЖ неприменимы. Наши данные свидетельствуют, что и при наличии блокады ЛНПГ диагностика ГЛЖ базируется преимущественно на качественных изменениях элементов ЭКГ, в то время как критерий Розенбаума игнорируется.
Наибольшая специфичность (90%) и чувствительность (90%) в выявлении ГЛЖ присущи эхокардиографическому методу [9]. При М–сканировании признаками гипертрофии служат утолщение задней стенки левого желудочка (ЗСЛЖ) до величины, превышающей 11 мм. Используя расчетные формулы, вычисляют индекс массы миокарда левого желудочка (ИММЛЖ), который в норме у мужчин не превышает 125 г/м2, у женщин – 110 г/м2 [10,11]. Согласно рекомендациям [3], ЭКГ входит в перечень обязательных инструментальных исследований, в то время как ЭхоКГ относится к разряду исследований, рекомендуемых дополнительно. В городских стационарах ЭхоКГ не является рутинным методом обследования пациентов с ГБ, а если исследование и проводится, то интерпретация результатов оставляет больше вопросов, чем ответов. Так, описательная характеристика эхокардиографической картины более чем в половине случаев противоречит количественным показателям: при толщине ЗСЛЖ менее 12 мм (9–11 мм) встречаются заключения о «проявлениях АГ с развитием типичного гипертонического сердца n–ной ст. с увеличением массы миокарда левого желудочка». При этом расчет официально рекомендованного количественного показателя – ИММЛЖ – не проводится. В проанализированных нами медицинских досье ЭхоКГ была выполнена лишь 10 пациентам, причем «гипертоническое сердце» описано у 7, хотя толщина ЗСЛЖ > 12 мм выявлена только в одном случае, а у одного пациента толщина ЗСЛЖ не была измерена.
Таким образом, полученные результаты свидетельствуют, что диагностика стадии ГБ в большинстве случаев основывается не на критериях, указанных в национальных и международных рекомендациях, а на субъективной оценке результатов ЭКГ и ЭхоКГ. Такой подход ведет не только к гипердиагностике, но и далее к неоправданному назначению лекарств, обычно их комбинаций.
Сходная ситуация наблюдается и в диагностике стабильной формы КБС. Современные критерии диагностики и методы лечения стенокардии напряжения изложены в Российских рекомендациях по диагностике и лечению стабильной стенокардии (второй пересмотр, 2008) [2]. Они определяют стенокардию как «клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область». К основным факторам, провоцирующим боль в груди, отнесены: физическая нагрузка (быстрая ходьба, подъем в гору или по лестнице, перенос тяжестей); повышение АД; холод; обильный прием пищи; эмоциональный стресс.
Клиническая картина приступа стенокардии была впервые описана Уильямом Геберденом в 1772 г. [12]. Это описание настолько точно, что и сейчас к нему практически нечего добавить. В настоящее время предпочтительно использовать критерии стенокардии, разработанные Американским сообществом кардиологов, устанавливаемые во время беседы с больным. Согласно этим критериям, диагноз типичной стенокардии напряжения можно установить лишь в том случае, когда выявляются три ее признака: наличие характерных болей (или чувства дискомфорта) в грудной клетке, связь появления этих болей с физической или эмоциональной нагрузкой, исчезновение болей после прекращения нагрузки или приема нитроглицерина [13]. Все эти признаки стенокардии были описаны Геберденом (за исключением реакции на прием нитроглицерина, которого в XVIII в. еще не существовало). Присутствие только двух из трех перечисленных признаков рассматривается как атипичная (т. е. возможная) стенокардия, а присутствие лишь одного признака вообще не дает оснований установить диагноз стенокардии.
Несмотря на то, что во многих случаях диагноз заболевания может быть поставлен на основании жалоб, нужно учитывать и то, что пациент не всегда точно излагает свои ощущения и врачу не всегда удается собрать полный анамнез. Эпидемиологические исследования сердечно–сосудистой патологии, выполненные в течение двух последних десятилетий, убедительно доказали, что сбор анамнеза у больного, страдающего стенокардией, может быть стандартизирован. Опросник не позволит упустить важнейшие вопросы, которые нужно задать больному стенокардией. Наибольшую известность и признание Всемирной организации здравоохранения получил опросник, предложенный Rose [14]. Специальные исследования показали высокую чувствительность стандартизированного опросника Роуза, которая достигает 91,4% [15,16].
Напомним, что тяжесть стабильной стенокардии (функциональный класс – ФК), согласно критериям Канадского кардиоваскулярного общества, определяется следующим образом (дословный перевод первичного документа [17]):
I ФК – обычная повседневная активность не вызывает приступов стенокардии (боль только при чрезмерной и длительной физической нагрузке);
II ФК – легкое ограничение повседневной активности (ангинозный приступ при быстрой ходьбе или подъеме по лестнице, ходьбе в гору, физической нагрузке после еды, при выходе на холодный воздух, при эмоциональном перенапряжении или только в течение первых часов после пробуждения);
III ФК – значительное ограничение обычной физической активности (приступ возникает при ходьбе по ровной местности на расстояние 1 или 2 кварталов или при подъеме на 1 лестничный пролет в обычном темпе);
IV ФК – невозможность выполнять какую–либо нагрузку без возникновения чувства дискомфорта или стенокардия в покое.
С целью выявления типичной стенокардии напряжения у госпитализированных больных мы также использовали стандартный опросник Роуза. Паци-ентам с зафиксированным в медицинской карте диагнозом стенокардии напряжения II ФК предлагалось самостоятельно ответить на ряд несложных вопросов, характеризующих их неприятные ощущения в грудной клетке. Далее их ответы сравнивали с эталоном, предложенным Роузом для диагностики стенокардии напряжения. Результаты опроса представлены в таблице 2.
В 2/3 случаев ответы пациентов не соответствовали классическим проявлениям стенокардии по одному или нескольким пунктам. Такой результат свидетельствует, скорее всего, о недостаточности или отсутствии дифференциально–диагностического поиска при кардиалгическом синдроме. Поражает факт, что ряд пациентов ответили отрицательно на первый, ключевой вопрос анкеты о наличии боли или дискомфорта в груди. При этом у части этих больных все остальные ответы соответствовали критериям Роуза, если речь шла не о боли, а об ощущении одышки. Иными словами, в данных клинических ситуациях произошла подмена понятия: одышка (ощущение недостатка воздуха или затруднения дыхания) была расценена как эквивалент боли за грудиной и, как следствие, диагноз возможной сердечной недостаточности замещен диагнозом недостаточности коронарной. У другой части пациентов никогда не возникали боль или дискомфорт за грудиной, т.е. диагноз стенокардии у них не обоснован, более того, ошибочен.
На основании полученных результатов можно сделать вывод о гипердиагностике стабильной стенокардии напряжения. При этом пациенты получали постоянную комплексную терапию: ацетилсалициловую кислоту, антиангинальные препараты (
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.