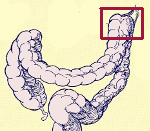
Что такое синдром пайра
Синонимы синдрома Пайра. Двойной флинт Payr. Стеноз при двойном флинте (Payr). Синдром загиба селезенки.
Определение. Желудочное заболевание, характеризующееся приступами застоя газа и кала в области flexura lienalis.
Автор. Payr Erwin — немецкий хирург, Грейфсвальд. Лейпциг, 1871 —1946. Заболевание было известно давно; работа Рауг была опубликована в 1910 г.
Симптоматология синдрома Пайра:
1. Чувство давления или полноты в левом верхнем квадранте живота.
2. Давление или жгущая боль в области сердца, сердцебиение, одышка, чувство давления в позадигрудинной области, чувство сердечного страха.
3. Одно- или двусторонняя боль в плечевом поясе с иррадиацией в руку; боли в межлопаточной области.
Этиология и патогенез синдрома Пайра. Угол flexura lienalis, особенно при длинной поперечной ободочной кишке, часто является очень острым. При близком расположении обеих сторон флексуры (что и имеет место при «двойном флинте»), а также при соответствующем состоянии клапанного механизма и наличии спаек, создаются благоприятные условия для застоя газов и каловых масс. В большинстве случаев одновременно имеет место спазм толстого кишечника. Разрешающими факторами могут быть: эмоциональный стресс, прием тяжело перевариваемой и ведущей к развитию метеоризма пищи, перемена положения тела во время сна (горизонтальное положение вообще благоприятствует развитию приступа).
Дифференциальный диагноз. Гастрит. Язва двенадцатиперстной кишки. Стенокардия. S. Roemheld (см.). Панкреатопатия. Холецистопатия. Колопатия. Синдром гастро-френикус. Механические препятствия (в первую очередь опухоли). S. Ortner II (см.). S. Ogilvie (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
БОЛЕЗНЬ ПАЙРА У ДЕТЕЙ (ЛИТЕРАТУРНЫЙ ОБЗОР)
Частота выявления болезни Пайра составляет 3,8%, при этом девочки болеют в 3 раза чаще мальчиков. Заболевание впервые проявляется в раннем детстве, что характерно для врожденных аномалий развития органов, на фоне общего здоровья с тенденцией к прогрессированию.
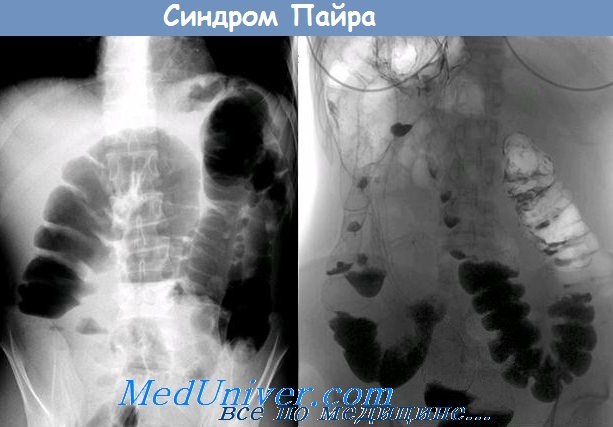
Рентгеноконтрастная ирригография является основным инструментальным методом подтверждения диагноза болезни Пайра у детей, при которой выявляют нарушение анатомического соотношения сегментов по длине, площади и поперечнику. Доля поперечно-ободочной кишки увеличена, селезеночный изгиб фиксирован высоко со значительным увеличением подвижности поперечного отдела. Гаустрация дистальных отделов толстой кишки расширена и нарушена (рисунок 1а, б) (Геселевич Е.С., 1968; Гераськин А.В. 2012; Карбовницкая Л.П., 1988; Кущ Н.Л. с соавт., 1992; Gupta S.K. et al., 1988; McMahon J.M. et al., 1999; Prandota J. et al., 2003).
При функциональном исследовании выявляют выраженную гипотонию и нарушение эвакуаторной функции как продольной, так и циркулярной мускулатуры и ригидность стенки поперечного отдела ободочной кишки.
При ультразвуковом доплеровском исследовании сосудов бассейна верхней брыжеечной артерии обнаруживают изменения линейного кровотока. Для артериальных сосудов характерно снижение линейной скорости кровотока при сохранении высокого периферического сопротивления. В области ветвей верхней брыжеечной вены определяют извитость хода, перегибы с расширением просвета сосудов на периферии и выраженным снижением линейной скорости кровотока.
Дополнительные признаки при болезни Пайра: синдром слабости соединительной ткани и признаки дизэмбриогенеза; заболевания, в основе которых лежит нарушение морфогенеза соединительной ткани; нарушения фиксации органов; дисбактериоз.
При морфологическом исследовании выявляют массивное разрастание грубоволокнистой соединительной ткани во всех слоях кишечной стенки и брыжейке, атрофию мышечной оболочки. В составе соединительнотканных волокон присутствует коллаген III типа.
Основными жалобами детей являются периодические боли в животе и хроническая задержка опорожнения кишечника (хронический толстокишечный стаз). Первые клинические проявления заболевания отмечаются родителями пациентов задолго до установления окончательного диагноза. Продолжительность заболевания от начала клинических проявлений до установления окончательного диагноза может составить от 2 до 15 лет. Начало заболевания, как правило, постепенное, симптомы проявляются на фоне полного здоровья. Длительная задержка каловых масс в кишечнике приводит к развитию хронической эндогенной интоксикации, что проявляется ухудшением самочувствия, вялостью, слабостью, снижением аппетита, головной болью, а у некоторых пациентов – «беспричинным» повышением температуры до 37-38 °C, тошнотой и рвотой.
Всем детям рекомендуется консультация генетика, для исключения синдрома слабости соединительной ткани (астеническое телосложение, диспластический фенотип, нарушение осанки, редкая дерматоглифика, гипермобильность суставов, арахнодактилия, склонность к образованию келоидных рубцов, килевидная деформация грудной клетки, множественные гемангиомы). Описанные изменения не носят синдромального характера, однако информативны в отношении нарушения структуры коллагена – одного из белков экстрацеллюлярного матрикса [5,6].
В лечении болезни Пайра применяются консервативные и хирургические методы. Консервативная терапия включает в себя диетическое питание (назначение высоко калорийной пищи с добавлением растительной клетчатки для увеличения объема кала, ягодные отвары и соки для усиления перистальтики и секреции кишки), рациональное применение слабительных средств (растительные отвары, минеральные масла), витаминотерапию (препараты группы В, С, препараты калия, железа). Также применяют медикаментозное лечение антиспастическими средствами (ганглиолитики и антихолинэстеразные препараты), физиотерапию и лечебную физкультуру.
Несмотря на комплексный подход в лечении данной патологии стойкий положительный эффект достигается не более, чем в 25% случаев наблюдений при условии строгого соблюдения предписанных назначений.
Хирургическое лечение болезни Пайра у детей является эффективным методом лечения и приносит ожидаемые результаты, однако оперативные вмешательства достаточно трудоёмки и требуют широкого операционного доступа, умения манипулировать в глубоких отделах брюшной полости.
Внедрение эндоскопии в практику детского хирурга позволяет значительно снизить операционную травму, облегчает доступ и обзор ко всем отделам ободочной кишки. Выработанная в нашей клинике методика видеоассистированного оперативного лечения болезни Пайра внедрена в практику и доказала свою эффективность [4,5,6].
Данная методика позволяет заметно сократить длительность послеоперационных болей, позволяет быстро активизировать больного, а также дает превосходные косметические результаты.
В послеоперационном периоде для детей разработан реабилитационный курс консервативной терапии. В рамках этого курса в течение 6-ти месяцев детям назначается диетотерапия с включением послабляющих продуктов, физиотерапия на область толстой кишки (не ранее 2-х недель после проведенного оперативного лечения) и лечебная физкультура, в комплекс которой входят упражнения, направленные на укрепление мышц передней брюшной стенки (проводится 2-4 десятидневных курса в течение первого года) [1,4].
Список литературы
3. Ленюшкин А.И. Хирургическая колопроктология детского возраста. М.: Медицина, 1999
5. Романов П.А. Клиническая анатомия вариантов и аномалий толстой кишки. М.: Медицина, 1987
Синдром Пайра ( Синдром селезеночного угла )
Синдром Пайра — врожденная аномалия толстого кишечника с хроническим обстипационно-болевым синдромом вследствие нарушения проходимости ободочной кишки при высокой фиксации ее селезеночного изгиба. Проявляется болями в левом подреберье, запорами, метеоризмом, тошнотой, рвотой. Диагностируется с помощью ирригографии, радионуклидного исследования кишечника, допплерографии абдоминальных сосудов, биопсии кишечной стенки. Для лечения используют слабительные, витаминные, противовоспалительные препараты, спазмолитики, пребиотики. При декомпенсации заболевания применяется одна из техник резекции ободочной кишки или лапароскопическое низведение ее селезеночного угла.
МКБ-10
Общие сведения
Болезнь Пайра (синдром селезеночного угла) — врожденная патология, при которой удлиненная поперечная ободочная кишка формирует патологический угол при переходе в нисходящую, из-за чего тормозится движение содержимого кишечника. Заболевание впервые было описано в работах немецкого хирурга Эрвина Пайра в 1905 году. Распространенность составляет 3,8%. Аномалия обычно манифестирует в детстве, у девочек выявляется в 3-4 раза чаще, чем у мальчиков. Синдром Пайра служит причиной около 6-7% хронических запоров. Болезнь часто сочетается с другими врожденными аномалиями толстой кишки, дополнительной хордой левого желудочка, синдромом недифференцированной дисплазии соединительной ткани, гастроптозом, нефроптозом.
Причины
Заболевание принадлежит к категории врожденных аномалий связочного аппарата ободочной кишки. Этиология синдрома селезеночного угла окончательно не установлена. Вероятнее всего, его возникновение вызвано сочетанием нескольких этиофакторов. По мнению специалистов в сфере гастроэнтерологии, проктологии, общей хирургии возможными причинами формирования патологического перегиба толстого кишечника в селезеночном углу считаются:
Патогенез
Механизм развития синдрома Пайра связан с нарушением физиологического пассажа содержимого толстого кишечника. Из-за укорочения связки, фиксирующей селезеночный угол ободочной кишки к диафрагме, возникает перегиб кишечной трубки с формированием так называемой пайеровской «двустволки». Сужение кишечного просвета препятствует свободному движению каловых масс. В результате застоя содержимого поперечная часть ободочной кишки растягивается, провисает, становится ригидной, снижается тонус продольных и циркулярных волокон ее мышечного слоя, что еще больше усугубляет моторно-эвакуаторную дисфункцию. При прогрессировании патологического процесса возникает тифлэктазия, нарушается функция запирательного илеоцекального аппарата. Рефлюкс каловых масс вызывает воспалительное поражение тонкого кишечника. Растяжение кишечной стенки сопровождается развитием характерного болевого синдрома. Резорбция токсичных веществ из кала провоцирует эндотоксикоз.
Классификация
При систематизации клинических форм синдрома Пайра учитывают ведущую клиническую симптоматику и стадию развития заболевания. С учетом преобладающих нарушений различают болевую, обстипационную и комбинированную формы патологии. Для выбора консервативного или оперативного лечения важно учитывать стадию болезни селезеночного угла:
Симптомы
Манифестация заболевания происходит в детском, реже подростковом возрасте. Основной признак — боли в левых отделах живота, которые значительно усиливаются после приема пищи, физической нагрузки, могут иррадиировать в прекардиальную область, левую половину поясницы. Болевой синдром всегда сопровождается хроническими запорами длительностью 3-5 суток и более. У пациентов, страдающих синдромом Пайра, возникают и другие диспепсические симптомы: тошнота, периодическая рвота, чувство раннего насыщения, тяжесть в животе, метеоризм, ухудшение аппетита. Нарушения общего состояния в виде головной боли, эмоциональной лабильности, снижения трудоспособности, потери веса связаны с хронической кишечной интоксикацией организма и развиваются при декомпенсированном варианте заболевания.
Осложнения
Болезнь Пайра может осложниться острой кишечной непроходимостью с многократной рвотой, задержкой стула и газов, прекращением перистальтики. При длительном копростазе наблюдаются ишемические повреждения стенки кишечника с ее последующим некрозом, что приводит к инфицированию брюшной полости и перитониту. Частым осложнением синдрома Пайра является рефлюкс-илеит, развивающийся у 85-86% больных вследствие постоянного забрасывания калового содержимого из слепой кишки в подвздошную. При этом отмечаются воспалительные изменения слизистой и нарушения функционирования илеоцекальной заслонки, сопровождающиеся усилением болевого синдрома. В 60-62% случаев возникает вторичный колит.
Диагностика
Постановка диагноза при синдроме Пайра зачастую затруднена, что обусловлено полиморфностью и неспецифичностью клинической картины заболевания, сходной с проявлениями других болезней пищеварительного тракта. Для обнаружения характерных признаков патологии требуется комплексное инструментальное обследование с использованием таких методов, как:
Изменения показателей общего анализа крови (лейкоцитоз, увеличение СОЭ, снижение уровня гемоглобина и эритроцитов) выявляются только в случае декомпенсированного течения болезни Пайра. В биохимическом анализе крови может наблюдаться гипопротеинемия, сдвиг электролитного равновесия, синдром цитолиза (повышение АСТ, АЛТ, щелочной фосфатазы), увеличение концентрации азотистых соединений (креатинина, мочевины).
Дифференциальная диагностика проводится с острым аппендицитом, холециститом, гастритом, острой и хронической кишечной непроходимостью, идиопатическим мегаколоном, болезнью Гиршпрунга, опухолями кишечника, спаечной болезнью, синдромом функциональной диспепсии, хроническими кишечными инфекциями, заболеваниями почек, патологией органов репродуктивной системы у женщин. Кроме наблюдения у гастроэнтеролога или проктолога могут быть рекомендованы консультации хирурга, инфекциониста, генетика.
Лечение синдрома Пайра
Выбор терапевтической тактики осуществляется с учетом стадии заболевания. Больным в фазе компенсации и субкомпенсации рекомендована высококалорийная диета с употреблением пищи, содержащей небольшое количество клетчатки и стимулирующей кислотное брожение. Ограничиваются продукты, замедляющие кишечную перистальтику: крепкий чай, какао, шоколад, кофе. Полезна ЛФК с выполнением упражнений для мышечного пресса и усиления перистальтической активности. Схема консервативного лечения синдрома Пайра включает:
По показаниям комплексную консервативную терапию дополняют противовоспалительными средствами, миотропными спазмолитиками, ферментными препаратами, пребиотиками, санаторно-курортным лечением с употреблением минеральных вод и их применением в виде лечебных микроклизм. При декомпенсированном течении болезни Пайра с прогрессированием болевого синдрома, моторно-эвакуаторных расстройств, сохраняющейся кишечной интоксикацией, неэффективностью консервативной терапии показана хирургическая коррекция. Операциями выбора являются резекция поперечной ободочной кишки с наложением коло-колоанастомоза «конец в конец» и фиксацией кишечника в анатомически правильном положении, лапароскопическое иссечение ободочно-селезеночной и ободочно-диафрагмальной связок для низведения селезеночного изгиба. При сочетании синдрома с долихосигмой выполняется левосторонняя гемиколэктомия или комбинированное вмешательство с резекцией сигмовидной кишки.
Прогноз и профилактика
Исход заболевания зависит от своевременности диагностики, правильного выбора терапевтической тактики, общего состояния больного, наличия интеркуррентных расстройств. После назначения комплексной консервативной терапии стойкое улучшение состояния отмечается у 85,4% пациентов. Прогноз относительно неблагоприятный при декомпенсированных формах синдрома Пайра, требующих радикальных операций по удалению части кишечника. Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательное обследование больных с кишечными симптомами неизвестной этиологии, динамическое наблюдение за пациентами с диагностированной болезнью Пайра.
Синдром Пайра: причины возникновения и основные симптомы, способы лечения заболевания
Врожденный порок развития толстой кишки, при котором селезеночный изгиб ободочной кишки фиксируется слишком высоко, что приводит к нарушению проходимости ее содержимого. Классифицируют компенсированную, субкомпенсированную и декомпенсированную стадии. Симптомами заболевания являются болевые ощущения в области левого подреберья, запоры, метеоризм, тошнота и рвота. Диагноз устанавливают на основании анамнеза, клинических признаков, физикального осмотра и дополнительных обследований. В рамках диагностики могут выполнять ирригографию, радионуклидное исследование, допплерографию сосудов брюшной полости, колоноскопию, биопсию с последующим морфологическим анализом, общий анализ крови, биохимическое исследование крови. Аномалию лечат растительными слабительными средствами, витаминами В, М-холиноблокаторами. Дополнительно могут назначать физиотерапию, противовоспалительные и ферментные препараты, миотропные спазмолитики, пребиотики. По показаниям проводят оперативное вмешательство. При своевременной диагностике и адекватной терапии прогноз благоприятный.
Причины синдрома Пайра
Этиология развития заболевания до конца не изучена. Предполагается, что аномалия формируется внутриутробно на фоне наследственных коллагенопатий. В таком случае заболевание может сочетаться со сколиозом, килевидной деформацией грудной клетки, варикозной болезнью, плоскостопием, миопией и спланхноптозом. Кроме того, порок может быть спровоцирован цитомегаловирусной инфекцией, краснухой, урогенитальным герпесом, энтеровирусом, радиацией и приемом некоторых фармацевтических препаратов.
Симптомы синдрома Пайра
В большинстве случаев первые признаки недуга появляются в детстве либо в пубертатном периоде. Болезнь выражается болью в области левого подреберья, усиливающейся после еды и физических нагрузок. Болевые ощущения иррадиируют в прекардиальную зону и в область поясницы. Характерны продолжительные запоры. Также патология проявляется диспепсическими расстройствами: тошнотой, периодической рвотой, чувством тяжести в животе, повышенным газообразованием, плохим аппетитом, ощущением раннего насыщения. Клиническая картина дополняется головными болями, эмоциональной лабильностью, сниженной работоспособностью, снижением массы тела на фоне хронической кишечной интоксикации. Основными осложнениями заболевания являются: кишечная непроходимость, многократная рвота, нарушение перистальтики, ишемия и некроз стенок кишечника, инфицирование брюшины, перитонит, рефлюкс-илеит, вторичный колит.
Диагностика синдрома Пайра
Поскольку симптоматика недуга полиморфна и неспецифична, диагностика затруднена. Чтобы установить и подтвердить диагноз, гастроэнтеролог собирает анамнез, анализирует клинические признаки, проводит физикальный осмотр и направляет пациента на дополнительные обследования. В рамках диагностики могут выполнять ирригографию, радионуклидное исследование, допплерографию сосудов брюшной полости, колоноскопию, биопсию с последующим морфологическим анализом, общий анализ крови, биохимическое исследование крови. Заболевание дифференцируют от острого аппендицита, холецистита, гастрита, кишечной непроходимости, идиопатического мегаколона, болезни Гиршпрунга, кишечных неоплазий, дисфункции почек, а также патологий женских репродуктивных органов. Пациенту могут потребоваться консультации специалистов проктологического, хирургического, инфекционного и генетического профилей.
Лечение синдрома Пайра
Терапевтическую тактику определяют в зависимости от стадии недуга. На начальных этапах больному корректируют рацион питания и назначают высококалорийную диету. Пациентам запрещено потребление крепкого чая, шоколада, кофе и какао, поскольку эти напитки замедляют перистальтику кишечника. Если на фоне диеты не нормализуется стул, выписывают растительные слабительные препараты. Чтобы восстановить печеночные функции, парентерально вводят витамины группы В. Болевой синдром купируют М-холиноблокаторами, диатермией, УВЧ-терапией, парафиновыми аппликациями, электрофорезом на основе новокаина. Кроме того, больному могут назначать миотропные спазмолитики, пребиотики, противовоспалительные и ферментные препараты. По показаниям возможно оперативное вмешательство, методами резекции ободочной кишки, наложения коло-колоанастамоза, левосторонней гемиколэктомии и резекции сигмовиной кишки.
Профилактика синдрома Пайра
Специальных превентивных мер не существует. При симптомах нарушения работы пищеварительной системы необходимо обращаться за медицинской помощью.
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.
Долихосигма у взрослых
Долихосигма – врожденное состояние, патологическое увеличение сигмовидной кишки и ее брыжейки в длине, что приводит к аномальному изменению моторики и опорожнения толстого кишечника. Проявляется частыми запорами, хроническим метеоризмом, повторяющимися болями в области живота.
Как правило, многие пациенты регулярно принимают слабительное. Стоит отметить, что частый прием слабительных средств со временем приведет к атонии толстой кишки, разовьется мегадолихосигма, а потом мегаколон. Прием слабительных препаратов показан только эпизодически, так как данные средства не предназначены для регулярного длительного применения.
Большинство пациентов любую аномалию толстого кишечника, приводящую к развитию запоров, называют «Долихосигма». Но это далеко не так.
Основные аномалии толстого кишечника, приводящие к развитию запоров и практически всех видов колита:
1. Синдром Пайра.
2. Колоноптоз (висцероптоз).
3. Долихоколон.
4. Мегадолихоколон.
5. Болезнь Гиршпрунга.
6. Аганглиоз (частичный или тотальный).
7. Долихосигма.
8. Мегадолихосигма.
9. Неполный поворот толстого кишечника.
10. Иногда отсутствует один или два отдела толстого кишечника, а остальные бывают недоразвитыми.
11. Стенозы и атрезии (чаще всего встречаются в прямой и сигмовидной кишках).
Довольно часто эти основные аномалии дополняются спаечной болезнью, дивертикулезом, дивертикулитом, атонией, гипертонусом и т.д. Все эти виды патологии проявляются одинаковыми симптомами: запор, тяжесть и боли в животе, вздутие, тошнота, слабость, толстокишечное кровотечение.
Основной метод диагностики долихосигмы кишечника – ирригография (ирригоскопия). Иногда одной ирригографии недостаточно, и пациенту назначаются дополнительные обследования. Объем операции устанавливается после полноценного исследования толстого кишечника, так как часто требуется дополнительная левосторонняя гемиколэктомия, cубтотальная резекция толстого кишечника и прочие манипуляции.
Лечение долихосигмы
Сама долихосигма без жалоб – не повод ложиться на операцию. Показанием к оперативному вмешательству могут стать запоры, не поддающиеся консервативному лечению.
Если выраженность долихосигмы велика (мегадолихосигма и т.п.), тем более, если выражены другие аномалии ободочной кишки, то консервативное лечение вообще не эффективно. Проблему может решить исключительно хирургическая операция – резекция патологически измененной кишки. Если постоперационный период протекает без осложнений, то пациент может вернуться к нормальному режиму через 2,5-4 недели после проведения операции, а срок больничного листа составляет до 4 недель. Правильно проведенная операция при выполнении рекомендаций врача в послеоперационном периоде позволит пациенту заниматься спортом через 6 недель.
Целесообразность лапароскопического оперативного вмешательства оценивается в каждом случае индивидуально, так как не всегда можно провести полноценную операцию данным способом. К тому же цена на лапароскопическое лечение значительно выше, чем на открытую операцию.
Резекция долихосигмы кишечника не предполагает наложение колостомы или сигмостомы. Операции не влияют на вероятность беременности. Но в послеродовой период и во время лактации данные операции показаны только при развитии угрожающих жизни состояний.
Вероятные последствия после операции
Если операция проведена грамотно, то пациента ожидает только одно последствие – полное выздоровление. После оперативного вмешательства не предполагается установка статуса инвалидности. Если операция проведена неопытным врачом, то самые тяжелые осложнения типа выведения постоянной колостомы могут повлечь выход на инвалидность.