Синдром Маршалла (PFAPA синдром)
Что такое синдром Маршалла, клиническая картина, симптомы, лечение.
3.33 (Проголосовало: 9)
Что это такое?
Заболевание проявляется в детском возрасте, чаще у мальчиков.
Характеризуется периодическими эпизодами лихорадки (38 – 41ºC) с регулярными интервалами от 2 до 8 недель и клиническими проявлениями афтозного стоматита, фарингита, шейного лимфаденита. Между эпизодами клинические проявления отсутствуют.
На сегодняшний день причина заболевания не известна, возможно, имеет генетический характер. Распространённость также не известна.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
Важными диагностическими критериями являются:
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Наиболее частые вопросы от родителей
Может ли ребенок посещать детский сад или школу?
— Да, может и должен, но не в момент обострения.
Можно ли водить ребенка в спортивную секцию?
— Единственное противопоказание – это период обострения.
Можно ли ребенку делать прививки?
— Да, ребенка можно и нужно вакцинировать. Врач-педиатр должен быть проинформирован о вашем заболевании. Доктор также может составить индивидуальный план прививок. Особое внимание нужно уделить, когда ребенку вводится живая или ослабленная вакцина.
Дебют синдрома Маршалла во взрослом возрасте
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Синдром Маршалла, или PFAPA-синдром, ‒ периодическая лихорадка, афтозный стоматит, фарингит, лимфаденит. Заболевание носит цикличный характер, в большинстве случаев эпизоды повторяются в течение 4–8 лет с интервалами между приступами от 2 до 12 нед. Этиология синдрома Маршалла неизвестна. Дебют обычно приходится на 5-летний возраст, однако в редких случаях заболевание начинается в возрасте 40–50 лет. Наследственная предрасположенность синдрома Маршалла не доказана, поэтому он не входит в группу периодических синдромов, но чаще всего рассматривается в этой группе заболеваний.
В статье приводится клинический случай развития синдрома Маршалла у пациентки в возрасте 50 лет с жалобами на боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В связи с выявлением высоких титров АСЛ-О и анамнезом перенесенного рожистого воспаления обсуждалась роль стрептококковой инфекции в развитии заболевания.
В статье подробно разобраны критерии диагноза PFAPA-синдрома, а также возможные пути медикаментозной терапии. На клиническом примере продемонстрировано проведение дифференциального диагноза между синдромом Маршалла и болезнью Стилла.
Ключевые слова: синдром Маршалла, PFAPA-синдром, периодические синдромы, лихорадка, стрептококковая инфекция.
Для цитирования: Лыткина К.А., Ильина Е.Ю. Дебют синдрома Маршалла во взрослом возрасте. РМЖ. 2017;7:485-487.
Marshall syndrome onset in adults: case report
Lytkina K.A., Il’ina E.Yu.
City Clinical Hospital No. 4, Moscow
Marshall syndrome (PFAPA syndrome) is characterized by periodic fevers with aphthous stomatitis, pharyngitis, and adenitis. In most patients, the episodes of the disease recur for 4 to 8 years with the intervals between the recurrences of 2 to 12 weeks. The etiology of Marshall syndrome is still elusive. The disease usually manifests at age 5. However, in rare cases, the onset of this disorder occurs at age 40-50. Hereditary predisposition to Marshall syndrome is not evident, therefore, this disease is not included into the group of periodic syndromes. Nevertheless, PFAPA syndrome is regarded as a periodic syndrome.
The paper discusses Marshall syndrome in 50-year woman with complaints of sore throat, joint pain, and episodes of fever and shivering. Considering high titers of ASO and prior erysipelas inflammation, possible role of streptococcal infection was discussed.
The paper describes in detail diagnostic criteria for PFAPA syndrome and potential approaches to medical therapy. Case report illustrates differential diagnosis between Marshall syndrome and Still disease.
Key words: Marshall syndrome, PFAPA syndrome, periodic syndromes, fever, streptococcal infection.
For citation: Lytkina K.A., Il’ina E.Yu. Marshall syndrome onset in adults: case report // RMJ. 2017. № 7. P. 485–487.
Представлен клинический случай дебюта синдрома Маршалла во взрослом возрасте
Клинический случай
В ревматологическое отделение ГКБ № 4 в июле 2015 г. поступила пациентка Б., 56 лет, с жалобами на боли в мышцах, периодические боли и першение в горле, покашливание, слабость, утомляемость, периодическое повышение температуры до фебрильных цифр с ознобом, продолжающиеся в течение 1–7 дней, проходящие самостоятельно, эпизоды стоматита, появление фиолетового пятна на правой голени.
Из анамнеза известно, что впервые повышение температуры до фебрильных цифр, сопровождающееся лимфаденопатией, болями в горле, наблюдалось в 1996 г. и было расценено как проявление стрептококковой инфекции (возможно, ревматизма).
В 2009 г. (в возрасте 50 лет) перенесла эпизод болей в горле, увеличение шейных и подчелюстных лимфоузлов, лихорадку до 40° С, сопровождавшуюся ознобом, явления стоматита. Приступ длился около суток, пациентка получала антибактериальную терапию. Через несколько месяцев повторился эпизод фебрильной лихорадки, вновь назначалась антибактериальная терапия. В дальнейшем отмечала периодические ознобы.
В июне 2014 г. вновь возникли боли в горле, фебрильная лихорадка в течение суток, температура нормализовалась самостоятельно. С этого времени у пациентки каждые 2–3 мес. отмечались эпизоды лихорадки, сопровождавшиеся слабостью, миалгиями, болями в горле, сухостью во рту, заложенностью носа. Длительность приступов ‒ около 3–6 дней с дальнейшей нормализацией температуры. Последний лихорадочный эпизод наблюдался в мае 2015 г.
В сентябре 2014 г. у пациентки появилось гиперемированное пятно на передней поверхности левой голени, расцененное как рожистое воспаление. Через несколько дней появилось аналогичное пятно на задней поверхности правой голени с отслойкой эпителия, амбулаторно было проведено вскрытие образовавшегося пузыря с эвакуацией серозной жидкости. С этого времени динамики пятна не наблюдалось (рис. 1). 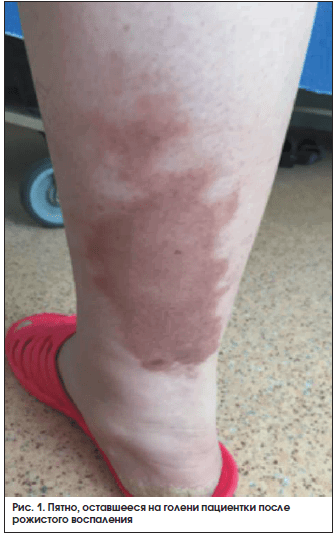
Пациентка неоднократно обследовалась по поводу лихорадки в инфекционных стационарах, данных за инфекционные заболевания не получено, проводилась антибактериальная терапия. В июле 2015 г. обследована в кардиологическом отделении с подозрением на инфекционный эндокардит, однако данных за эндокардит также не получено, при биопсии поврежденного участка на голени выявлены неспецифические изменения, расцененные как гиперпигментация. В анализах мочи выявлена лейкоцитурия, по поводу чего пациентка получала антибактериальную терапию. В анализе крови было выявлено повышение титра АСЛ-О до 1223 МЕ/мл, назначена бициллинотерапия (4 инъекции бициллина-5 1,5 млн ЕД в/м).
Сопутствующие заболевания: врожденный порок сердца – дефект межжелудочковой перегородки; стеноз легочной артерии – диагностирован в детстве. В 2010 г. ‒ травма головы, с этого времени отмечается повышение артериального давления.
В ревматологическом отделении ГКБ № 4 для уточнения генеза лихорадочных приступов проведено обследование. ЭГДС: выявлен антральный эрозивный гастрит; колоноскопия: атрофический колит, хронический внутренний геморрой в стадии ремиссии; УЗИ брюшной полости и почек: гепатомегалия, диффузные изменения печени по типу жирового гепатоза, состояние после холецистэктомии, диффузные изменения поджелудочной железы, киста левой почки; УЗИ щитовидной железы: диффузные изменения щитовидной железы, увеличение яремных лимфоузлов; Эхо-КГ: подтвержден врожденный порок сердца (дефект межжелудочковой перегородки со сбросом крови слева направо, стеноз легочной артерии, легочная гипертензия с градиентом давления на легочной артерии 38 мм рт. ст.). Проведена компьютерная томография грудной клетки: КТ-картина единичных мелких плевропульмональных спаек на фоне эмфизематозных вздутий в средней доле правого легкого. Лимфатические узлы средостения в пределах нормальных величин. КТ органов брюшной полости: киста левой почки, жировой гепатоз. При МРТ головного мозга патологии не выявлено.
В клиническом анализе крови, анализах мочи (в т. ч. по Нечипоренко) патологии не выявлено. Посев крови и мочи: роста нет. В биохимическом анализе крови: уровень СРБ ‒ 0,42 мг/л, ферритин ‒ 171,2 мкг/л. Обращал внимание сохраняющийся высокий уровень АСЛ-О (1000 МЕ/мл). Анализы крови на другие инфекции (малярия, вирус герпеса, йерсинии, боррелии, бруцеллы, сальмонеллы) отрицательны. Иммунологический анализ крови без патологии.
Пациентке было также проведено иммунохимическое исследование белков сыворотки и мочи (показатели в пределах нормы, моноклональной секреции не выявлено) и исследование костного мозга (пунктат костного мозга гиперклеточный, состав полиморфный, гранулоцитопоэз в пределах нормы. Эритропоэз нормобластический, слегка активизирован). Иммунофенотипическая характеристика клеток костного мозга: лимфоциты аберрантного иммунофенотипа не выявлены; снижен процент субпопуляций Т- и NK-лимфоцитов.
Таким образом, основные симптомы, имевшиеся у пациентки, – это боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В сочетании с высокими титрами АСЛ-О и перенесенным рожистым воспалением данные симптомы могли указывать на стрептококковую инфекцию. Однако периодичность приступов лихорадки (до мая 2015 г.), отсутствие эффекта от антибактериальной терапии, лимфаденопатия и эпизоды стоматита дали основание заподозрить один из периодических синдромов – синдром Маршалла, или PFAPA-синдром.
Симптомы, имевшие место у пациентки, соответствовали большинству критериев синдрома Маршалла (кроме второго и последнего критериев, применимых только для детей). Сомнение вызывало лишь то, что с мая 2015 г. приступов фебрильной лихорадки не наблюдалось.
Была выбрана следующая тактика лечения. Возобновление бициллинотерапии (с учетом возможного объяснения лихорадки стрептококковой инфекцией, а также этиологическим фактором PFAPA-синдрома). В случае урежения или прекращения приступов продолжить бициллинотерапию. В случае неэффективности – назначить блокатор Н2-гистаминовых рецепторов циметидин (в литературе описан возможный положительный эффект данного препарата при синдроме Маршалла [6]) и попытаться купировать приступ большими дозами ГКС (по литературным данным, применение больших доз ГКС при синдроме Маршалла может оказать положительный эффект и улучшить прогноз, а именно – сделать приступы более редкими и препятствовать их возникновению [7]).
С августа 2015 г. больная получает бициллин-5 1,5 млн ЕД в/м 1 р./нед. Приступы лихорадки не рецидивируют уже в течение 13 мес. Самочувствие удовлетворительное. Заболевание длилось около 7 лет. Возможно, мы можем говорить о выздоровлении пациентки, в таком случае проводимая бициллинотерапия у пациентки взрослого возраста явилась аналогом тонзиллэктомии у детей и привела к прекращению лихорадочных приступов. Интересно, что у больной остается повышенный титр АСЛ-О, поэтому лечение бициллином-5 продолжается.
Продемонстрированный клинический случай подтверждает, что, несмотря на крайне редкое возникновение PFAPA-синдрома во взрослом возрасте, болезнь Стилла не должна выпадать из дифференциально-диагностического поиска врача.
Синдром Маршалла
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди заболеваний, которые характеризуются, казалось бы, ничем не спровоцированными приступами лихорадки, существует синдром Маршалла, проявляющийся у детей в течение нескольких лет (в среднем от 4,5 до 8 лет).
Патологию, описанную в статье The Journal of Pediatrics почти 30 лет назад четырьмя американскими педиатрами, получила имя первого из соавторов – врача детской больницы в Филадельфии Гэри Маршалла (Gary Marshall).
В англоязычной медицинской терминологии синдром Маршалла называют синдромом PFAPA – периодической лихорадки (periodic fever) с афтозным стоматитом (aphthous stomatitis), фарингитом (pharyngitis) и шейным лимфаденитом (adenitis), то есть воспалением лимфатических узлов в области шеи.

Код по МКБ-10
Эпидемиология
Точная распространенность этого синдрома в общей популяции неизвестна; у мальчиков синдром Маршалла встречаются несколько чаще, чем у девочек (в 55-70% случаев).
Первое проявление обычно отмечается в возрасте от двух до пяти лет (примерно в три с половиной года), хотя может быть и раньше. Проявления синдрома (атаки) у большинства пациентов длятся в течение пяти-семи лет и спонтанно прекращаются по достижении десятилетнего возраста либо в подростковом возрасте.
Расовых или этнических особенностей синдрома исследования не выявили; число семейных случаев незначительно.

Причины синдрома Маршалла
Достаточно долго периодически возникающую у детей фебрильную лихорадку с симптомами воспаления в области горла, полости рта и шеи считали идиопатическим состоянием. Затем причины синдрома Маршалла стали связывать с наследственными генетическими мутациями, но конкретный ген окончательно определить пока не удалось. Однако педиатры учитывают в анамнезе семейную историю и склонность кровных родственников к воспалениям данной локализации и лихорадке: по некоторым данным, положительная семейная история выявляется у 45-62% пациентов. И в такой предрасположенности усматриваются реальные факторы риска проявления синдрома PFAPA.
Известные в современной клинической педиатрии генетические причины синдрома Маршалла кроются в нехарактерной при инфекциях активизации обеих форм иммунного ответа – врожденного и адаптивного, а также в изменении характера или кинетики иммунного ответа. Тем не менее, патогенез синдрома Маршалла так до конца и не выяснен, поскольку рассматриваются две версии: активизация иммунитета при рецидивирующих инфекциях и нарушение самого механизмов иммунной реакции. Первая версия явно несостоятельна, так как последние микробиологические исследования показали противоречивые серологические результаты и отсутствие реакции на лечение антибиотиками.
А что касается проблем с механизмом иммунной реакции, то здесь прослеживается связь с дефектами белков врожденного иммунитета. Во время каждой вспышки данного синдрома число активированных Т-клеток либо антител (иммуноглобулинов) в крови не повышается, а уровень эозинофилов и лимфоцитов часто снижен. С другой стороны, в эти же периоды отмечается активизация выработки интерлейкина IL-1β (играющего важную роль в инициировании лихорадки и воспаления), а также воспалительных цитокинов (гамма-интерферона, фактора некроза опухоли TNF-α, интерлейкинов IL-6 и IL-18). И это может быть следствием избыточной экспрессии генов CXCL9 и CXCL10 на 4-й хромосоме.
Главная загадка PFAPA-синдрома состоит в том, что воспалительная реакция не имеет инфекционных триггеров, и чем вызвана экспрессии генов неизвестно. Официально синдром Маршалла является заболеванием неизвестной этиологии и неопределенного патогенеза (по МКБ-10 класс 18 – не классифицированные в других классах симптомы и отклонения от нормы; код – R50-R610). И если раньше его относили к спорадическим заболеваниям, то теперь есть подтвержденные исследованиями основания считать его рекуррентным, то есть периодическим.

Симптомы синдрома Маршалла
Первые признаки атак при синдроме Маршалла – которые, по клиническим наблюдениям, случаются через каждые 3-8 недель – заключаются во внезапной лихорадке с пиками повышения температуры тела до +38,8-40,5°C и ознобом.
Также могут быть продромальны симптомы синдрома Маршалла, которые проявляются примерно за сутки до повышения температурных показателей в виде общего недомогания и головной боли. Затем появляется воспаление слизистой во рту с небольшими малоболезненными афтозными язвами (в среднем у 55% пациентов). Боль в горле (иногда с экссудацией) имеет вид фарингита – воспаления слизистой глотки. Отмечается болезненная припухлость лимфатических узлов на шее, как при лимфадените. Следует иметь в виду, что весь комплекс симптомов наблюдается в 43-48%% случаев.
Никаких других симптомов, например, ринита, кашля, сильных болей в животе или диареи, при синдроме Маршалла не бывает. Лихорадка может продолжаться от трех-четырех дней до недели, после чего температура так же резко нормализуется, и все проявления исчезают.
При этом дети в периоды между атаками лихорадки совершенно здоровы и не имеют никаких отклонений в общем развитии. По данным клинических исследований, последствия и осложнения PFAPA-синдрома отсутствуют (либо на данный момент не выявлены).
Диагностика синдрома Маршалла
На сегодняшний день диагностика синдрома Маршалла проводится на основании типичной клинической картины. Анализы ограничиваются сдачей общего анализа крови.
Чтобы снять обеспокоенность родителей, избежать ненужных и дорогостоящих обследований и предотвратить потенциально опасные методы лечения, существуют критерии диагностики PFAPA-синдрома:

Дифференциальная диагностика
Дифференциальная диагностика данного синдрома включает в себя другие заболевания с периодическими лихорадками: семейную средиземноморскую лихорадку, аутоиммунную болезнь Бехчета, циклическую нейтропению (с трехнедельным циклом и обширным поражением тканей десен), ювенильный ревматоидный артрит (болезнь Стилла). Следует исключить инфекции верхних дыхательных путей и вызываемые бактериями фарингит, тонзиллит, лимфаденит, афтозный стоматит.
Важно дифференцировать синдром Маршалла и врожденный синдром гипер-иммуноглобулина D (синдром дефицита мевалонаткиназы) у детей первого года жизни, при котором периодические приступы лихорадки – кроме симптомов, присущих PFAPA-синдрому – сопровождаются болями в области живота, увеличением селезенки, рвотой, диареей, болями и опуханием суставов; с самого раннего возраста у таких детей отмечается задержка развития и ухудшение зрения.
К кому обратиться?
Лечение синдрома Маршалла
Педиатры пока не пришли к единому мнению по поводу того, каким должно быть лечение синдрома Маршалла.
Основная медикаментозная терапия носит симптоматическую направленность и состоит из разовых доз глюкокортикоидов. Так, для облегчения лихорадки назначается бетаметазон или преднизолон при синдроме Маршалла. Преднизолон в таблетках принимается внутрь сразу при начале лихорадки – из расчета 1-2 мг на килограмм массы тела ребенка (максимальная доза составляет 60 мг); бетаметазон – 0,1-0,2 мг/кг.
Оказывающие иммуносупрессивнное действие ГКС противопоказаны при выраженном сахарном диабете, гиперкортицизме, гастрите, воспалении почек, в период после вакцинации, ослабленным детям. Наиболее распространенный побочный эффект лечения преднизолоном – беспокойство и нарушение сна, поэтому его нужно принимать за несколько часов до сна. На третий-четвертый день атаки дозу можно уменьшить до 0,3-0,5 мг/кг (раз в день).
Клинический опыт показывает, что жаропонижающие лекарства, в частности, нестероидные противовоспалительные препараты, помогают только для снижения лихорадки, а в борьбе с другими симптомами неэффективны. При симптоматическом лечении данного синдрома важно оценивать риски, связанные с возможными побочными эффектами. Так что, прежде чем применять даже пастилки от боли в горле, следует посоветоваться с врачом. В частности, рекомендуется выбирать те, что не содержат антибиотиков, поскольку антибактериальные средства не дают никакого результата при синдроме Маршалла.
Детям, страдающим синдромом Маршалла, нужны витамины, особенно кальциферол (витамин D), который – в дополнение к его роли в гомеостазе кальция и метаболизме костной ткани – может выступать в качестве иммунорегуляторного фактора.
Что такое синдром маршала
В семье, описанной Маршаллом (Marshall), у 7 членов в четырех поколениях был выявлен синдром, включающий дефект в виде седловидного носа, врожденную или юношескую катаракту, миопию и нейросенсорную глухоту. Другая семья была описана Ruppert, Buerk и Pfordrescher. Zellweger, Smith и Grutzner изучили этот же самый синдром у матери и у нескольких ее детей. Случаи, описанные Keith с соавт., являются менее определенными.
Клинические данные. Данные осмотра. Лицо характеризуется маленьким носом с запавшим переносьем, вывернутыми вперед ноздрями и резко гипопластичной средней частью лица.
Орган зрения. Снижение остроты зрения обычно отмечается во втором десятилетии жизни, но у одного больного, описанного Ruppert с соавт., и у одного мальчика, изученного Marshall, нарушения зрения были отмечены в первые б мес жизни. Заднее полярное кортикальное и субкапсулярное помутнение, которое спонтанно рассосалось, было отмечено во втором, третьем и четвертом десятилетиях (наблюдение Marshall) и в первом десятилетии жизни (наблюдение Ruppert et al.,).
Хотя у матери, описанной Zellweger с соавт., наблюдалась катаракта с 15-летнего возраста, у ее детей в возрасте 7 и 11 лет еще не было признаков развития катаракты. Однако с рождения у них была зарегистрирована резкая миопия (10 диоптрий или более) и обнаружено жидкое стекловидное тело.
Отслойка сетчатки наблюдалась у одного больного (наблюдение Marshall) и у отца пробанда в 14-летнем возрасте, описанного Ruppert.
Орган слуха. В семье, изученной Marshall, ряд лиц сообщили о нарушении слуха с детства. Потеря слуха прогрессировала и вызвала необходимость пользоваться слуховыми аппаратами. Аудиометрические исследования обнаружили у нескольких больных смешанную, главным образом нейросенсорную, глухоту (около 50 дБ). Ruppert с сотрудниками выявили у одного ребенка глубокую глухоту в 9-месячном возрасте. К 6 годам глухота не выглядела прогрессирующей. У отца больного была обнаружена умеренная высокочастотная глухота.
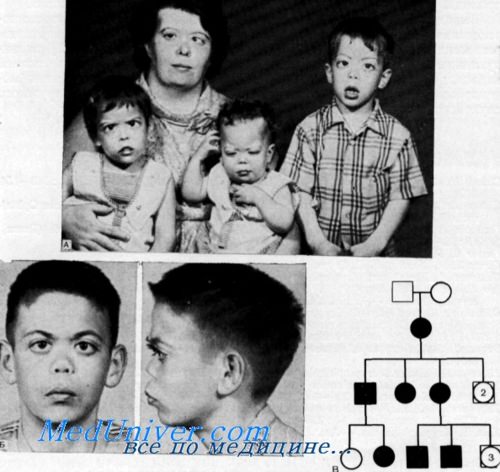
Zellweger с соавторами сообщили о нейросенсорной глухоте в диапазоне 30—60 дБ у больных членов описанной ими семьи.
Вестибулярная система. Ruppert с сотрудниками сообщили о нормальных вестибулярных реакциях.
Лабораторные данные. Рентгенограммы. Рентгенографическое исследование обнаружило гипоплазию костей носа, гипоплазию верхней челюсти, отсутствие лобных синусов и утолщение наружной пластинки черепа. O’Donnell с сотр. отметили внутричерепную кальцификацию, клювовидные или пулевидные позвонки у детей, заметную вогнутость краев позвонков у взрослых, маленький неправильной формы таз с задержанным смыканием лонных и седалищных костей, вальгусную деформацию бедер, легкую изогнутость лучевой и локтевой костей, а также некоторую неправильность эпифизов конечностей.
Наследственность. Заболевание встречается в нескольких поколениях и отчетливо наследуется по доминантному типу. Однако пока еще не имеется примеров передачи синдрома от мужчины к мужчине, поэтому нельзя исключить Х-сценленное наследование.
Диагноз. Седловидный нос может наблюдаться при врожденном сифилисе, акродизостозе и точечной хондродисплазии. Близорукость может встречаться как изолированная патология, наследующаяся по аутосомно-рецессивному или по аутосомпо-доминантному типу, а также как компонент многочисленных синдромов, таких, как Х-сцепленпая миопия и наружная офтальмоплегия, аутосомпо-доминантная спондилоэпифизарная дисплазия, синдром Альпорта, пли наследственная прогрессирующая артроофтальмопатия (Waardenburg et al., McKusick).
Лечение. Необходимо удалить катаракту и использовать слуховые аппараты. Гипоплазия средней части лица может быть неправлена челюстно-лицевой хирургией, если такая, являющаяся чисто косметической, коррекция желательна для больного.
Прогноз. Глухота прогрессирует.
Выводы. Характеристика этого синдрома включает: 1) аутосомно-доминантное наследование; 2) резкую миопию; 3) врожденную или юношескую катаракту; 4) седловидный нос; 5) различные скелетные аномалии и 6) рано выявляющуюся прогрессирующую умеренную нейросенсорную глухоту.
— Вернуться в оглавление раздела «отоларингология»








