Серозоцеле
Серозоцеле является заболеванием, характерными чертами которого считаются накопление серозной жидкости в определенной полости внутренних органов людей. Хотя на сегодняшний момент современная медицина рассматривает под данной патологией жидкие опухолевые образования доброкачественного типа в области брюха.
Причины
Болезнь развивается по следующим факторам:
1) Ранняя перенесенная хирургическая операция;
3) При остром протекании процессов воспаления в области матки;
4) При воспалительных процессах брюшной полости малого таза.
Патология может быть овальной либо округлой формы. Размер диаметра новообразования обычно варьируется от одного до 25 сантиметров. Также отклонения могут быть как однокамерной структуры, так и многокамерной. Зачастую такие полости опухолевого образования заполняются вязковатой жидкостью желтого окраса.
Симптомы
Клиническая картина серозоцеле не отличается особой специфичностью, а симптомы схожи с теми, которые проявляются при кисте яичников.
Основными признаками данного недуга являются:
Боли носят постоянный характер, беспокоят пациентку каждый день, а под влиянием некоторых факторов (переохлаждение, физический труд, половой акт, стрессы) они усиливаются.
Следствием изнуряющих болей является потеря трудоспособности, апатия, ослабление иммунитета.
В принципе, серозоцеле и беременность совместимы, однако данная ситуация не должна выходить из-под врачебного контроля, поскольку такое соседство может привести к сдавливанию органов малого таза и нарушению кровоснабжения, что может являться причиной осложнений при беременности. При выраженном болевом синдроме и сдавливании беременной матки показана пункционная биопсия.
Лечение
Благодаря такой процедуре давление на близлежащие ткани мгновенно прекращается. Извлеченную жидкость подвергают анализу бактериального посева, что позволяет определить наличие инфекций, грибкового поражения и выявить бактериальную флору для рационального подбора антибиотиков. После операции проводится противовоспалительная терапия. Кроме противовоспалительных препаратов следует принимать медикаменты, препятствующие образованию спаек, а также пройти курс физиотерапии.
Серозометра
Серозометра — накопление серозной жидкости в полости матки из-за наличия механических препятствий на пути ее оттока во влагалище или повышенной секреции. На начальных этапах клинически не проявляется и выявляется случайно во время гинекологического обследования. При накоплении больших объемов жидкости пациентку беспокоит тупая боль в надлобковой области, учащенное мочеиспускание, запоры и другие нарушения функции тазовых органов. Для диагностики используют бимануальное обследование, УЗИ, эндоскопические, томографические, цитологические и микробиологические методы. Лечение направлено на устранение заболевания, вызвавшего серозометру.
Общие сведения
Накопление серозной жидкости в матке является неспецифическим проявлением ряда заболеваний, сопровождающихся повышенной секрецией или нарушением оттока экссудата во влагалище. Серозометра чаще возникает во время постменопаузы на фоне инволютивных процессов в женских половых органах и в ходе гинекологического УЗИ диагностируется у 40% пациенток этой группы. При этом наиболее часто подобное нарушение выявляют у женщин с длительностью постменопаузы от 15 до 25 лет. Появление внутриматочной жидкости у пациенток репродуктивного возраста, как правило, имеет другие причины, чем серозометра в постменопаузе, и требует быстрой тщательной дифференциальной диагностики.
Причины серозометры
Скопление серозной жидкости в полости матки может быть обусловлено механическим нарушением проходимости путей оттока во влагалище или повышенной секрецией на фоне неадекватной резорбции и выведения. Основными причинами органической несостоятельности служат:
К возникновению серозометры также приводит избыточная секреция экссудата эндометрием или его поступление из фаллопиевых труб. Гиперпродукция серозной жидкости наблюдается при таких патологических состояниях, как:
Важную роль в формировании серозометры играют факторы, которые снижают местный или общий иммунитет, вызывают гормональные сбои и преждевременное старение репродуктивной системы. Ключевыми из них являются:
Дополнительными факторами риска возникновения серозометры служат малоподвижный образ жизни, нерациональное питание с употреблением жирных и других продуктов, усугубляющих обменные нарушения.
Патогенез
Симптомы серозометры
На начальных этапах присутствие серозной жидкости в полости матки не проявляется клинически и в подавляющем большинстве случаев становится случайной находкой при плановом гинекологическом УЗИ. Если серозометра сочетается с увеличением матки, пациентку беспокоят тупые или ноющие боли в надлобковой области, иногда возникает учащенное мочеиспускание, ощущение давления на мочевой пузырь или прямую кишку, появляются запоры или, наоборот, более частые позывы к дефекации. Боли могут усиливаться во время полового акта или при значительных физических нагрузках.
При сохранении проходимости цервикального канала женщина обычно отмечает увеличение количества влагалищных выделений. Зачастую они имеют водянистую консистенцию, выглядят прозрачными или светло-серыми. Когда к серозометре присоединяются гнойно-воспалительные процессы, характер выделений изменяется: они становятся более густыми, желто-зелеными с неприятным запахом. При этом усиливаются боли, может повышаться температура, беспокоить общее недомогание, слабость, разбитость, усталость, головокружение.
Осложнения
Наиболее грозным осложнением серозометры является присоединение воспалительного процесса с нагноением, выраженными местными и общими проявлениями интоксикации, инфекционным поражением других органов женской половой сферы. Давление увеличенной матки приводит к нарушению функций органов малого таза, а также нарушению оттока крови из нижних конечностей с формированием отеков. Кроме того, поскольку серозометра — не заболевание, а состояние, спровоцированное другой патологией, при несвоевременной диагностике основных причин накопления жидкости в матке могут быть пропущены опухоли и воспалительные заболевания.
Диагностика
Основная задача диагностики при обнаружении серозометры — выявление причин, вызвавших накопление жидкости. С этой целью пациентке рекомендовано комплексное гинекологическое обследование, в которое входят:
В репродуктивном возрасте особенно важна дифференциальная диагностика серозометры от других состояний, при которых в полости матки выявляется жидкость, — лохиометры, гематометры, пиометры. В сомнительных случаях к постановке диагноза привлекают онкогинекологов и хирургов.
Лечение серозометры
Схема лечения зависит от объема серозной жидкости, выявленной в полости матки, динамики ее накопления и причин, приведших к возникновению патологического состояния. При небольшом объеме жидкости (до 5 мл) и отсутствии признаков инфекционных процессов рекомендовано динамическое наблюдение с проведением УЗ-контроля и назначение препаратов, которые стимулируют маточное кровообращение, улучшают тонус сосудов и регенерацию эпителия. В таких случаях эффективно дополнительное назначение физиотерапевтических процедур.
Если объем серозной жидкости превышает 5 мл, ее количество увеличивается в динамике, отсутствуют механические препятствия на пути оттока во влагалище, выявлены воспалительные изменения, рекомендована комплексная терапия серозометры. Как правило, пациентке назначают:
При наличии органической патологии, препятствующей оттоку серозной жидкости, показаны специальные методы лечения основной патологии — бужирование цервикального канала, удаление полипа, миомэктомия, терапевтическое и хирургическое лечение объемных новообразований и т. п.
Прогноз и профилактика
Спаечный процесс в малом тазу
Что такое?
Спаечный процесс в малом тазу (пластический пельвиоперитонит или спаечная болезнь) – это образование соединительнотканных тяжей, сращений, пленок между органами малого таза и/или внутренней выстилкой брюшины (серозной оболочки, покрывающей брюшную полость). Заболевание обнаруживается у каждой четвертой женщины репродуктивного возраста.
Спайки формируются в ответ на раздражение брюшины (температурное, механическое или воспалительное). Провоцирующим фактором зачастую выступают гинекологические вмешательства и воспалительные процессы. После повторных операций риск образования спаек повышается. После третьей перенесенной операции сращения обнаруживаются почти у 96% пациенток.
Разрастанием соединительной ткани организм реагирует на воспалительные изменения. Доказано, что определенную роль в развитии заболевания играет нарушение иммунного равновесия. За счет спаек реализуется защитная реакция. По сути, организм пытается отграничить воспалительные изменения, чтобы не допустить их распространение в брюшной полости.
Спаечная болезнь провоцирует смещение внутренних органов, хронический болевой синдром, бесплодие, дисфункции кишечника. Заболевание склонно к рецидивам, а потому требует длительного и комплексного лечения.
Виды спаечного процесса в малом тазу
Спаечный процесс развивается в несколько стадий:
Спаечная болезнь может протекать в острой форме, когда симптомы характеризуются максимальной выраженностью. Интермиттирующая форма проявляется чередованием периодов улучшения и ухудшения состояния пациентки. Хронический спаечный процесс развивается бессимптомно или со стертой клиникой, диагностируется случайно.
Симптомы спаечного процесса в малом тазу
Основным признаком формирования спаек в малом тазу является хронический болевой синдром. Для этого состояния присуща вариативность локализации, интенсивности и характера дискомфортных ощущений. Пациентки жалуются на ноющие или тянущие боли внизу живота, которые могут отдавать в подвздошную область, лобок, влагалище, промежность, прямую кишку и поясницу.
При остром течении боли интенсивные, усиливаются при перемене положения тела, физических нагрузках, при подъеме тяжестей. При хронической спаечной болезни дискомфорт возникает резко, чаще при подъеме туловища, и быстро проходит.
Дискомфортные ощущения усиливаются перед и во время месячных, при половом акте.
Если спаечный процесс затрагивает кишечник, больные предъявляют жалобы на:
Распространение синехий на органы малого таза сопровождается признаками структурных и функциональных нарушений. Возможны сбои менструального цикла, бесплодие, невынашивание беременности.
Причины спаечного процесса в малом тазу
Спайки образуются при усиленном разрастании соединительной ткани. Спровоцировать этот процесс способны:
Сочетание перечисленных факторов увеличивает риск формирования спаек в разы. Усугубляют неблагоприятный фон беспорядочные половые контакты, позднее обращение за помощь, пренебрежение профилактическими осмотрами у гинеколога.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика спаечного процесса в малом тазу
Подозрения на спаечный процесс в малом тазу появляются у гинеколога во время осмотра пациентки. При пальпации передней брюшной стенки выявляются плотные, спаянные с глубокими тканями послеоперационные рубцы. При осмотре на кресле обнаруживается ограниченная подвижность шейки или тела матки, болезненность придатков.
Для подтверждения диагноза и определения стадии спаечного процесса, проводят диагностику:
Мнение эксперта
По мнению гинекологов, многие женщины допускают серьезную ошибку, игнорируя спаечный процесс. Это связано с недостаточной осведомленностью пациенток о возможных последствиях.
В большинстве случаев пельвиоперитонит обусловлен хроническими воспалительными изменениями, поскольку именно они нарушают обратную резорбцию соединительнотканных образований. Со временем синехии становятся плотными и нарушают естественную подвижность внутренних органов.
При их смещении спайки натягиваются, затрудняя микроциркуляцию. Раздражение нервных окончаний становится причиной болей. У беременных женщин на этом фоне возможно повышение тонуса матки и самопроизвольное прерывание беременности. Спайки у нерожавших девушек зачастую становятся причиной нарушений овуляции и деформации фаллопиевых труб, что ведет к бесплодию.
Крупные спайки, затрагивающие кишечник, изменяют диаметр его просвета и вызывают нарушения кровоснабжения стенок. Это повышает риск развития кишечной непроходимости с крайне неблагоприятными последствиями, вплоть до летального исхода.
Калинина Наталья Анатольевна,
врач акушер-гинеколог, врач-репродуктолог, УЗ-диагност
Методы лечения
На ранних этапах развития болезни применяют консервативные методики. На поздних стадиях при большой распространенности синехий консервативное лечение малоэффективно. В данном случае показано хирургическое рассечение спаек. Пациенткам с острыми симптомами спаечной болезни или бесплодием операцию проводят в плановом порядке. При кишечной непроходимости показано экстренное вмешательство.
В целом лечение спаечного процесса в малом тазу – достаточно сложная задача. И чем раньше пациентка обратилась к врачу, тем выше шансы успешного решения проблемы.
Консервативное лечение
Чтобы вылечить спаечную болезнь, требуется комплексный подход. Ключевую роль играет медикаментозная терапия. Для устранения единичных тонких спаек назначают:
В качестве вспомогательных методов, применяют физиотерапию, бальнеотерапию и грязелечение.
Хирургическое лечение
Оперативный метод лечения базируется на рассечении спаек. Предпочтительны лапароскопические операции, как менее травматичные. Открытое вмешательство может усугубить спаечный процесс.
На данный момент для устранения спаек применяется манипуляционная лапароскопия. С помощью специального оптического оборудования, которое вводится в брюшную полость через проколы, врач обнаруживает спайки и рассекает их. Манипуляции могут проводиться с помощью лазера, электроножа или мощной струи воды. Если есть необходимость, выполняют сальпингоовариолизис. Процедура подразумевает иссечение сращений, которые затрагивают яичник или маточную трубу, фиксируют их или деформируют. Проводится также с помощью лапароскопического оборудования. Преимуществами малотравматичной методики являются быстрое восстановление пациентки и низкий риск послеоперационных осложнений.
Для повторного образования спаек после операции в настоящее время в область хирургического вмешательства вводятся препараты гиалуроновой кислоты.
Серозоцеле
Содержание Скрыть
Серозоцеле – это доброкачественное новообразование, в полости которого скапливается серозная жидкость. Как правило, уплотнение образовывается под кожным покровом в результате проведения хирургического вмешательства, в особенности по удалению внутренних органов или их части. Образование может проявиться не сразу. В большинстве случаев пациент обнаруживает уплотнение уже через несколько недель после операции.
Что такое
Серозоцеле, также в медицине его еще называют инклюзионной кистой, представляет собой доброкачественное опухолевое образование полостного типа. Его формированию способствует скопление белковой жидкости, выделяющейся серозными оболочками. В размерах опухоль может достигать от 1 до 25 сантиметров.
Серозоцеле – доброкачественная опухоль с серозной жидкостью в полости. Новообразование возникает из-за операции и локализуется под кожными покровами.
Клиническая картина часто отсутствует. Для выявления патологии проводят ультразвуковое исследование, лапароскопию.
При скоплении в малом тазу большого количества жидкости выполняют хирургическое вмешательство.
Формирование кисты происходит на фоне бесконтрольного деления мезотелиальных клеточных структур. Новообразования могут иметь округлую или овальную форму.
Опухоли могут быть представлены единичными или множественными камерами, которые отделяются между собой спайками, возникающими непосредственно после оперативного вмешательства.
В полости серозоцеле может накапливаться до одного литра специфической жидкости. Стоит также отметить, что экссудат является не воспалительным.
В каких органах возникает
Местом локализации инклюзионной кисты может выступать брюшинная или любая другая полость, в которой протекают спаечные процессы. Однако, в последнее время серозоцеле чаще диагностируется в маточном теле или яичниках.
Причины
В области гинекологии новообразование в большинстве случаев диагностируется у женской половины населения в преддверии менопаузы. Специалисты выделяют несколько причин, способных спровоцировать его появление.
Воспаления в малом тазу
К воспалительным процессам относят параметрит, эндометрит, пельвиоперитонит и другие. Развитие этих патологий может быть обусловлено применением внутриматочной спирали на протяжении длительного времени, выскабливанием, многочисленными абортами или инфицированием половых органов.
На фоне воспаления на поверхности брюшины начинает накапливаться фибрин, который приводит к склеиванию рядом расположенных тканей. В результате образуются спаечные процессы. В образующихся между ними пространствах скапливается характерное содержимое. Так появляется серозоцеле.
Операции
К хирургическим вмешательствам, которые могут спровоцировать подобные новообразования, относят кесарево сечение, абдоминальную миомэктомию, гистерэктомию. Также в качестве предрасполагающего фактора выступают операции на тонком, толстом кишечнике, или на придатках матки.
Травмирование и кровоизлияния
Часто спаечные процессы могут формироваться на фоне кровотечения, которое возникает при внематочной беременности, или при развитии апоплексии яичников.
Эндометриоз
В данную категорию, прежде всего, относят кисту яичника эндометриоидного вида.
Серозоцеле в малом тазу может возникать при нарушении всасывания жидкости, которую яичники выделяют при овуляции.
В литературных источниках часто встречаются синонимы данной болезни, описывающие этиологию происхождения патологического процесса:
Из всего вышесказанного можно сказать, что одной из причин новообразований выступает полость, которую окружают стенки. Поэтому, в том случае когда говорят о формировании серозоцеле грудных желез, часто имеют ввиду серому, то есть, накопление содержимого после хирургического вмешательства на груди.
Симптомы
Заболевание в большинстве случаев протекает без ярко выраженной симптоматики, поэтому часто возникают трудности при постановке диагноза. Кроме этого, пациенты могут жаловаться на те же симптомы, которые проявляются при развитии кист или опухолевых образований, поражающих органы половой системы.
Мы делаем медицинскую информацию понятной, доступной и актуальной.
Иногда клиническая картина при появлении серозоцеле вообще отсутствует, что часто становится причиной развития хронического болевого синдрома в области малого таза.
Среди основных признаков болезни специалисты выделяют болезненность в области поясницы, спины или в нижней части живота. Стоит также заметить, что боли носят постоянный характер.
Кроме того, при воздействии определенных факторов, таких как переохлаждение, стрессовые ситуации или физические нагрузки, они усиливаются. Также на наличие патологического процесса могут указывать болезненные месячные у женщин, что влияет на их трудоспособность.
Во время полового акта пациентка тоже может испытывать боль, особенно если мужской половой орган проникает глубоко во влагалище.
При проявлении ярко выраженной симптоматики нервная система истощается, теряется трудоспособность и снижется иммунная система организма.
Диагностика
Чтобы поставить точный диагноз и подтвердить наличие заболевания, специалист назначает проведение диагностического обследования.
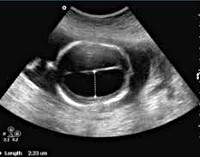
Одним из наиболее информативных методов в этом случае считается ультразвуковое исследование. Процедура позволяет определить неравномерность контуров опухолевого образования, где, как правило, будет отсутствовать капсула с четкими краями.
Иногда при проведении повторного УЗИ можно видеть, что новообразование незначительно изменило свою форму. Именно этот признак и будет указывать на развитие серозоцеле.
Если данного метода исследования недостаточно, назначается лапароскопия. При помощи ее удается осмотреть полость органов малого таза. Если в полости брюшины отмечаются спаечные процессы, то такой метод не подходит для обследования.
Лечение
Если заболевание не беспокоит пациентку, то в проведении терапевтических мероприятий нет необходимости. Главное, регулярно делать УЗИ, чтобы контролировать ход болезни.
Самолечение опасно осложнениями!
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
Когда объем жидкости в малом тазу значительно увеличивается, то в большинстве случаев проводят хирургическую операцию.
Главная задача оперативного вмешательства заключается в том, чтобы удалить все содержимое из полости новообразования. Для выполнения этой цели используется пункционная биопсия. Весь ход операции контролируется ультразвуковым аппаратом.
После того как вся жидкость будет извлечена, опухоль перестает сдавливать окружающие ткани. В результате болезненность исчезает.
Повторное проведение биопсии показано в том случае, если жидкость опять начнет скапливаться в полости.
Также при лечении серозоцеле применяют бакпосев и иммуноферментный анализ содержимого, которое было извлечено из новообразования. Данные мероприятия необходимы для определения бактериальной флоры, имеющегося поражения грибковой или инфекционной природы происхождения, а также для выявления антител на туберкулезную микоплазму.
При обнаружении возбудителя врач назначит специфическую терапию. В других ситуациях необходимо противовоспалительное лечение. Как правило, применяются препараты, снимающие воспаление, противоспаечные средства и физиотерапевтические мероприятия (фонофорез, магнитотерапия и электростимуляция).
Осложнения
Несмотря на то что серозоцеле – это уже последствие операции, на фоне него также могут развиться определенные осложнения.
В большинстве случаев пациентов беспокоит выделение специфической жидкости на поверхности кожных покровов. Это вещество, как правило, бесцветное или с примесями крови. Появление признаков инфекции может указывать на абсцесс, что требует незамедлительной госпитализации.
Также осложнения могут возникать в ходе или после хирургического вмешательства. К ним относят травмирование мочевого пузыря, развитие кишечной непроходимости, грыжу, расхождение швов.
Прогноз
Серозоцеле не имеет предрасположенности к озлокачествлению, поэтому не опасно для здоровья и жизни больной. Однако, при длительном отсутствии лечения, когда заболевание сопровождается характерными симптомами и доставляет человеку неудобства, может наступить бесплодие, деформирование матки, внематочная беременность. Также нарушается менструальный цикл.
Профилактика
Чтобы не допустить появления серозоцеле, необходимо придерживаться некоторых профилактических мер. В первую очередь, нужно не реже одного раза в год проходить гинекологический осмотр. Также важно вовремя лечить все воспалительные и инфекционные болезни. Более внимательно следует относиться и к подбору контрацептивов.
Серозоцеле — доброкачественное заболевание, которое может протекать бессимптомно и не имеет предрасположенности к малигнизации. Однако, при первых подозрениях на развитие болезни ни в коем случае нельзя откладывать визит к врачу, поскольку это может привести к появлению еще более серьезных проблем.