Кардиолог «СМ-Клиника» рассказал о заболевании сердца под названием «перикардит»
Около 5% людей, которые обращаются в скорую помощь из-за боли в груди, страдают перикардитом. Насколько опасно это заболевание и что делать, если врач поставил такой диагноз?
Что такое перикардит
Перикардит – это воспаление перикарда, тонкого двухслойного мешочка, окружающего сердце. Между слоями имеется небольшое количество жидкости, чтобы предотвратить трение при биении. Когда слои воспаляются, это может привести к нарушению полноценной работы сердца, образованию в полости спаек, скоплению жидкости и боли в груди. Перикард также помогает удерживать сердце внутри грудной клетки.
Перикардит обычно возникает внезапно и продолжается от нескольких дней до нескольких недель.
Заболеть перикардитом может любой человек. В большинстве случаев он проходит самостоятельно. Однако от 15 до 30% людей болеют более одного раза – это называется рецидивирующим перикардитом.
Существует несколько форм перикардита:
Причины перикардита у взрослых
Причина большинства перикардитов неизвестна, но считается, что от 80 до 90% случаев заболевания связаны с инфекциями (вирусы, бактерии, грибки и паразиты).
Кроме того, причиной перикардита могут быть:
Симптомы перикардита у взрослых
Перикардит может ощущаться как сердечный приступ с внезапно возникающей острой или колющей болью в груди. Боль может быть в средней или левой части груди, за грудиной, может распространяться на плечи, шею, руки или челюсть.
Среди других симптомов могут быть:
Если причиной перикардита является бактериальная инфекция, у пациента может быть жар, озноб и количество лейкоцитов выше нормы. Если причина вирусная, могут быть симптомы гриппа или расстройства желудка.
Лечение перикардита у взрослых
Диагностика
Другие тесты, используемые для диагностики, включают:
Современные методы лечения
Лечение перикардита будет зависеть от его первопричины. Если это бактериальная инфекция, могут назначить антибиотики. В большинстве случаев, по данным Американской кардиологической ассоциации, перикардит протекает в легкой форме и проходит самостоятельно – надо лишь отдохнуть. Но врач может назначить нестероидные противовоспалительные препараты (Ибупрофен, Аспирин).
Если есть другие медицинские риски, пациента могут госпитализировать. В этом случае терапия будет направлена на уменьшение боли, воспаления и минимизацию риска рецидива. Как правило в этом случае назначают Колхицин.
Кортикостероиды также эффективны для уменьшения симптомов перикардита, однако, исследования показали, что раннее применение этих препаратов может иметь повышенный риск рецидива заболевания, и их следует избегать, за исключением крайних случаев, когда болезнь не поддаются традиционному лечению.
Хирургическое вмешательство может быть рассмотрено при рецидивирующем перикардите, который не поддается лечению другими методами – в этом случае удаляют перикард.
Профилактика перикардита у взрослых в домашних условиях
Предотвратить перикардит сложно, но в случае болезни важно четко следовать плану лечению, который прописал врач. До полного выздоровления больше отдыхайте, избегайте тяжелых физических нагрузок.
Если вы заметили какие-либо признаки рецидива, как можно скорее обратитесь к врачу.
Выздоровление от перикардита требует времени. В некоторых случаях полное исчезновение симптомов может занять несколько недель.
Популярные вопросы и ответы
Какие могут быть осложнения при перикардите?
В целом, перикардит считается заболеванием с благоприятным исходом, так как своевременная квалифицированная помощь приводит к полному выздоровлению у большинства пациентов. В редких случаях при тяжелом течении болезни могут наблюдаться следующие осложнения:
Когда вызывать врача на дом при перикардите?
Перикардит, как правило, развивается постепенно. Поэтому при возникновении основных жалоб и симптомов необходимо обратиться к врачу для проведения диагностики.
Чаще всего больные жалуются на одышку (в покое или при небольших физических нагрузках), боли в области сердца, сердцебиение, общую слабость.
Можно ли вылечить перикардит народными средствами?
Вариантов лечения перикардитов достаточно много. Как правило, они зависят от причины перикардита (лечение заболевания, вызвавшего перикардит, приводит к исчезновению симптомов перикардита, вплоть до выздоровления). Назначает лечение при перикардитах только врач после полного обследования и установления причины заболевания.
Народные средства при лечении перикардитов применяются как дополнительная терапия и только при лечении сухих (фибринозных) перикардитов. Среди них:
Синдром Дресслера (I24.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Этиология и патогенез
Этиологическим фактором СД может быть инфекция, в частности вирусная, поскольку у больных, у которых этот синдром развился после кардиохирургических вмешательств, часто регистрируют повышение титра противовирусных антител
Патологическая анатомия
Даже при тяжелом течении постинфарктный синдром не ведет к летальному исходу. Если же такие больные умирают от других осложнений острого ИМ, патологоанатомы обычно обнаруживают фибринозный, серозный или серозно-геморрагический перикардит. В отличие от эпистенокардического перикардита, воспаление перикарда при СД имеет диффузный характер
Эпидемиология
Признак распространенности: Редко
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Классически синдром развивается на 2–4-й неделе ИМ, однако эти сроки могут уменьшаться – «ранний СД» и увеличиваться до нескольких месяцев, «поздний СД». Иногда течение СД принимает агрессивный и затяжной характер, он может длиться месяцы и годы, протекать с ремиссиями и обострениями
Основные клинические проявления синдрома: лихорадка, перикардит, плеврит, пневмонит и поражение суставов. Одновременное поражение перикарда, плевры и легких при постинфарктном синдроме наблюдается не часто. Чаще перикардит сочетается с плевритом или с пневмонитом. В ряде случаев имеет место только перикардит или плеврит, либо пневмонит.
Диагностика
Рентгенография. Обнаруживают скопление жидкости в плевральной полости, междолевой плеврит, расширение границ сердечной тени, очаговые тени в легких.
Лабораторная диагностика
У больных с СД регистрируются нормальные уровни маркеров повреждения миокарда (МВ-фракция креатинфосфокиназы (МВ-КФК), миоглобин, тропонины), хотя иногда отмечается их незначительное повышение, что требует проведения дифференциальной диагностики с рецидивом ИМ
Дифференциальный диагноз
Осложнения
Лечение
Антикоагулянты
Перикардиоцентез используют при тампонаде сердца
Перикардэктомия. Из-за угрозы усугубления или рецидива СД перикардэктомия применяется редко (при констриктивном перикардите)
Лучевая диагностика перикардита туберкулезной этиологии
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Поражение воспалительным процессом перикарда встречается в 3-6% аутопсий, т. е. возникает относительно нередко, однако при жизни распознается плохо даже в стационарных условиях. Обусловлено это большим разнообразием форм и клинических проявлений болезни, часто замаскированной симптомами сопутствующих заболеваний. Это многообразие детально представлено в сложных классификациях, отражающих этиологию и клинико-морфологические особенности перикардита [1].
В последние годы отмечается рост заболеваемости туберкулезом и более тяжелое его течение, что сопровождается увеличением осложнений. При этом туберкулезный перикардит переносят до 1/10 больных легочным туберкулезом [5]. Своевременная диагностика туберкулезного перикардита имеет большое значение особенно при констрикции сердца, так как хирургическое вмешательство поможет радикально изменить прогноз.
Частота туберкулезных перикардитов, по данным патологоанатомических исследований, колеблется от 1,1 до 15,8% [3]. Разумеется, число фактически заболевших больше, чем число умерших.
Лучевые методы диагностики (традиционная рентгенодиагностика, ультразвуковые методы, компьютерная томография и радионуклидная диагностика) сегодня являются основными в выявлении патологии кардиопульмональной системы в целом и перикарда в частности. Несмотря на то, что в последнее время среди методов лучевых исследований в диагностике перикардита акцент смещен в сторону ультразвуковой локации, традиционная рентгенодиагностика этой патологии у больных туберкулезом не потеряла своего значения и по-прежнему остается первичным этапом (проверочная флюорография) [4]. При наличии клинических проявлений и подозрении на сердечную патологию (поскольку все больные поступают в стационар с уже имеющимися данными рентгенологических исследований) предварительную оценку сердечно-сосудистой системы можно дать уже по обычной обзорной рентгенограмме.
Материалы и методы
При первичном туберкулезе перикардит, исходящий из лимфожелезистого компонента первичного комплекса, возникал в случае прогрессирования течения процесса в период генерализации. Перикард поражался преимущественно лимфогенным путем, причем в генезе перикардита имел значение не только инфекционный, но и аллергический фактор (поражение серозных оболочек по типу полисерозита).
При вторичных формах туберкулеза перикардит развивался как токсико-аллергический (серозно-фибринозный или серозный) в большинстве случаев в период экссудативно-казеозного обострения процесса. У больных с эмпиемой плевры поражение перикарда происходило контактным путем.
Основными методами лучевой диагностики перикардита были ультразвуковые и рентгенологические.
Результаты исследований
Анализ результатов показал, что каждый случай туберкулезного перикардита представляет большие диагностические трудности, особенно если туберкулезное поражение ограничивается только перикардом, а выпот остается малым.
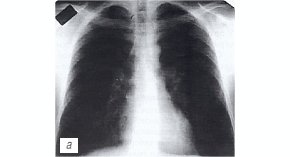
Пример 1 иллюстрирует наличие острого сухого перикардита у больного с туберкулезом периферических и внутригрудных лимфатических узлов (рис.1).
Мужчина 22 лет находился на амбулаторном лечении в консультационном отделении в течение 2-х месяцев. В последние 2 дня появились жалобы на тупую, давящую боль в области сердца, усиливающуюся на вдохе и при движении; одышку. При обследовании выявлен систоло-диастолический, не связанный с тонами сердца, шум трения пери карда, который выслушивался во втором и четвертом межреберье слева. Границы относительной сердечной тупости не изменены.
При рентгенологическом исследовании органов грудной клетки очаговых и инфильтративных изменений в легких не выявлено, корни структурны, тень сердца не изменена (рис. 1 а).
Данные электрокардиограммы (ЭКГ) также оказались малоинформативными (рис. 1б): определяются только умеренно выраженные диффузные изменения миокарда левого желудочка (зубец Т уплощен и сглажен во всех отведениях).
При эхокардиографическом (ЭХОКГ) исследовании выявлены гиперэхогенные включения на внутренних поверхностях листков перикарда, отсутствие эхонегативного пространства за передней стенкой правого желудочка, за задней стенкой левого желудочка и верхушкой; параллельное переднезаднее движение листков перикарда; нарушение диастолической функции миокарда левого желудочка (рис. 1в, г).
а) Рентгенограмма органов грудной полости.
Синдром Дресслера
Используйте навигацию по текущей странице

Частота развития
Первоначально считалось, что синдром Дресслера возникает примерно у 4% больных, перенесших инфаркт миокарда. C учетом атипичных и малосимптомных форм частота его развития значительно выше – 15–23 %, а по некоторым источникам достигает 30 %. Однако в последние годы частота синдрома Дресслера уменьшилась. Причинами могут быть широкое использование нестероидных противовоспалительных средств (ацетилсалициловой кислоты) и распространение реперфузионных методов лечения ИМ, уменьшающих объем повреждения мышцы сердца. Другой причиной снижения частоты развития синдрома Дресслера может быть включение в комплекс терапии инфаркт миокарда ингибиторов ангиотензинпревращающего фермента, антагонистов альдостерона и статинов, вследствие их иммуномодулирующего и противовоспалительного действия. Постинфарктый синдром развивается в подостром периоде (не ранее 10-го дня от момента заболевания) у 3—4 % пациентов, перенёсших инфаркт миокарда.
Причины развития
При постинфарктном синдроме антитела к тканям сердца обнаруживаются постоянно. При анализе субпопуляций лимфоцитов у пациентов с синдром Дресслера было обнаружено увеличение числа активированных CD8-позитивных клеток. При изучении активации комплемента было отмечено, что у пациентов с СД наблюдали повышенный уровень фракции C3d в сочетании с более низкой концентрацией С3. Кардиальные реактивные антитела, связываясь с циркулирующими кардиальными антигенами с формированием растворимых иммунных комплексов, могут фиксироваться в различных местах, приводя к комплементопосредованному повреждению ткани.
При постинфарктном синдроме наблюдаются изменения и в клеточном иммунитете. Так, имеются данные, что при синдроме Дресслера значительно повышен уровень цитотоксических T-клеток. Этиологическим фактором синдрома Дресслера может быть инфекция, в частности вирусная, поскольку у больных, у которых этот синдром развился после кардиохирургических вмешательств, часто регистрируют повышение титра противовирусных антител.
Симптомы и течение
Развивается на 2–4-й неделе инфаркта миокарда, однако эти сроки могут уменьшаться – «ранний синдром Дресслера» и увеличиваться до нескольких месяцев, «поздний синдром Дресслера». Иногда течение синдрома Дресслера принимает агрессивный и затяжной характер, он может длиться месяцы и годы, протекать с ремиссиями и обострениями. Основные клинические проявления синдрома: лихорадка, перикардит, плеврит, пневмонит и поражение суставов. Лихорадка при синдроме Дресслера не имеет какой-либо строгой закономерности. Как правило, она бывает субфебрильной, хотя в отдельных случаях может быть фебрильной или вообще отсутствовать.
Перикардит является обязательным элементом синдрома Дресслера. Клинически он проявляется болью в перикардиальной зоне, которая может иррадиировать в шею, плечо, спину, брюшную полость. Боль может быть острой приступообразной (плевритическая) или давящей, сжимающей (ишемической). Она может усиливаться при дыхании, кашле, глотании и ослабевать в вертикальном положении или лежа на животе. Она длительная и исчезает или ослабевает после появления в полости перикарда воспалительного экссудата. Главный аускультативный признак перикардита – шум трения перикарда: в первый день болезни при внимательной аускультации он определяется у абсолютного большинства (до 85 %) больных. Шум лучше всего выслушивается у левого края грудины, при задержке дыхания и наклоне туловища пациента вперед. В классическом варианте он состоит из трех компонентов – предсердного (определяется в систолу) и желудочкового (систолического и диастолического). Как и боль, шум трения перикарда уменьшается или исчезает вовсе после появления в полости перикарда выпота, раздвигающего трущиеся листки перикарда. Обычно перикардит протекает нетяжело: уже через несколько дней боли стихают, а экссудат в полости перикарда почти никогда не накапливается в таком количестве, чтобы ухудшить кровообращение, хотя иногда могут появиться признаки тяжелой тампонады сердца. Иногда воспалительный процесс в перикарде при синдроме Дресслера принимает затяжной рецидивирующий характер и заканчивается развитием констриктивного перикардита. При применении антикоагулянтов на фоне синдрома Дресслера возможно также развитие геморрагического перикардита, хотя подобное осложнение может быть и при отсутствии антикоагулянтной терапии.
Плеврит. Проявляется болью в боковых отделах грудной клетки, усиливающейся при дыхании, затруднением дыхания, шумом трения плевры, притуплением перкуторного звука. Он может быть сухим и экссудативным, односторонним и двусторонним. Нередко плеврит носит междолевой характер и не сопровождается типичными физикальными симптомами.
Пневмонит. Пневмонит при синдроме Дресслера выявляется реже, чем перикардит и плеврит. Если очаг воспаления достаточно велик, также отмечается притупление перкуторного звука, ослабленное или жесткое дыхание, появление фокуса мелкопузырчатых хрипов. Возможен кашель и выделение мокроты, иногда с примесью крови, что всегда вызывает определенные диагностические трудности.
Поражение суставов. Для синдрома Дресслера характерно появление так называемого «синдрома плеча»: болезненных ощущений в области плечелопаточных суставов, чаще слева, ограничение подвижности этих суставов. Вовлечение в процесс синовиальных оболочек нередко приводит к возникновению болей и в крупных суставах конечностей.
Другие проявления. Проявлением постинфарктного синдрома может быть сердечная недостаточность вследствие диастолической дисфункции, геморрагический васкулит и острый гломерулонефрит.
Методы исследования
Лабораторные данные. Часто отмечается повышение СОЭ и лейкоцитоз, а также эозинофилия. Весьма характерно резкое повышение уровня С-реактивного белка. У больных с синдромом Дресслера регистрируются нормальные уровни маркеров повреждения миокарда (МВ-фракция креатинфосфокиназы (МВ-КФК), миоглобин, тропонины), хотя иногда отмечается их незначительное повышение, что требует проведения дифференциальной диагностики с рецидивом инфаркта миокарда.
Электрокардиография (ЭКГ). При наличии перикардита на ЭКГ определяются диффузный подъем сегмента ST и, периодически, депрессия сегмента PR, за исключением отведения aVR, в котором наблюдаются депрессия ST и подъем PR. По мере накопления экссудата в полости перикарда может снизиться амплитуда комплекса QRS.
Эхокардиография. При накоплении жидкости в полости перикарда выявляется сепарация его листков и могут появиться признаки тампонады сердца. Для синдрома Дресслера не характерен большой объем жидкости в полости перикарда – как правило, сепарация листков перикарда не достигает 10 мм в диастолу.
Рентгенография. Обнаруживают скопление жидкости в плевральной полости, междолевой плеврит, расширение границ сердечной тени, очаговые тени в легких.
Компьютерная или магнитнорезонансная томография также выявляют жидкость в полости плевры или перикарда и легочную инфильтрацию.
Плевральная и перикардиальная пункция. Извлеченный из полости плевры или перикарда экссудат может быть серозным или серозно-геморрагическим. При лабораторном исследовании в нем определяется эозинофилия, лейкоцитоз и высокий уровень С-реактивного белка.
Лечение
Нестероидные противовоспалительные препараты (НПВС). Препаратом выбора при синдроме Дресслера традиционно считается ибупрофен (400– 800 мг/сут). Реже используют аспирин. Хирургическое лечение применяется при констриктивном перикардите.
Осложнения
Тампонада сердца, геморрагический или констриктивный перикардит, окклюзия (сдавление) коронарного шунта и редко – анемия.
Прогноз
Прогноз при синдроме Дресслера, как правило, благоприятный. Вместе с тем его течение иногда принимает затяжной рецидивирующий характер. Кроме того, имеются данные о том, что выживаемость в течение 5 лет среди перенесших этот синдром, хотя и незначительно, но снижается.
Перикардит
Перикардит представляет собой воспаление сердечной сумки, или перикарда – это оболочка, покрывающая снаружи сердечную мышцу.
Почему возникает перикардит?
Выделяют следующие основные причины, вызывающие перикардит:
Какие различают перикардиты?
По патофизиологическому механизму перикардит подразделяют на:
Такое разделение весьма условно, потому что на различных этапах патологического процесса вид воспаления может трансформироваться. А формирование участков обызвествления является исходом любого перикардита при отсутствии адекватной терапии.
Симптомы перикардита
Начало перикардита, симптомы и первые признаки довольно характерны. Главным поводом для обращения к врачу является боль в грудной клетке. Болевой синдром при этом заболевании может быть достаточно выраженным и стойким. Но бывают случаи, когда на первое место по выраженности выходит лихорадка. Ее сочетание с одышкой и болью в груди часто ошибочно принимают за пневмонию.
Болевой синдром при этой кардиальной патологии может иметь иррадиацию, как при стенокардии напряжения – в левую руку и лопатку. Но отличительными признаками боли при перикардите служит отсутствие связи с физической нагрузкой. Болезненность практически постоянная и усиливается при перемене положения тела, глубоком вдохе.
Помимо боли перикардит всегда сопровождается дополнительными симптомами: общая слабость, повышение температуры тела, одышка при небольшой физической нагрузке, наличие перебоев в работе сердца, снижение АД. В отличие от стенокардии лекарственные препараты на основе нитратов не приносят облегчения.
Если вы заметили подобные симптомы у себя или у своих близких, нужно срочно обратиться к врачу, ведь ценой промедления может стать человеческая жизнь. Только профессиональный кардиолог, осмотрев пациента и назначив незамедлительно инструментальное обследование, сможет точно поставить диагноз и порекомендовать адекватное лечение.
В противном случае, если своевременно не назначаются лекарственные препараты, неминуемо возникает грозное осложнение – тампонада сердца. При тампонаде происходит скопление большого количества экссудата в полости перикарда. Следствием служит то, что сердечная мышца буквально сдавливается и не может полноценно сокращаться.