Последствия субарахноидального кровоизлияния в головном мозге
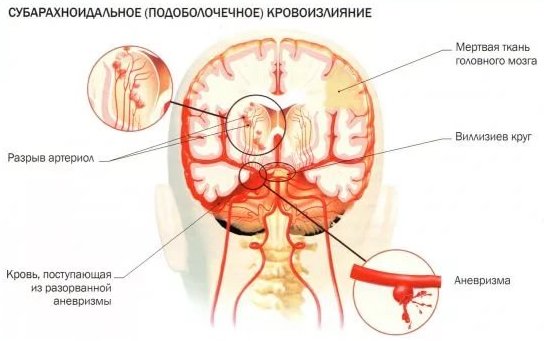
Субарахноидальным называется кровоизлияние в подпаутинное пространство головного мозга, находящееся между мягкой и паутинной мозговыми оболочками.
Причины субарахноидального кровоизлияния
В большинстве случаев такое состояние обусловлено нетравматическими факторами:
Субарахноидальное кровоизлияние в мозг может быть обусловлено и травматическими факторами:
Основные услуги клиники доктора Завалишина:
Клиническая картина субарахноидального кровоизлияния
Это состояние развивается стремительно на фоне нормального самочувствия человека и проявляется:
В половине случаев такое состояние приводит к летальному исходу. Основные осложнения и последствия субарахноидального кровоизлияния:
Среди отдаленных последствий субарахноидального кровоизлияния в мозг: расстройства памяти, внимания, психоэмоциональные нарушения (депрессия, бессонница, возбуждение). Также стандартной жалобой больных, перенесших такое состояние, является головная боль. Несколько реже развивается гормональное нарушение в системе гипоталамуса и гипофиза.

Диагностика и лечение субарахноидального кровоизлияния в мозг
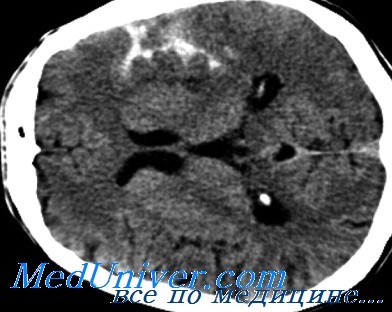
Врач уточняет анамнез пострадавшего, проводит наружный осмотр. Диагноз устанавливается на основании данных КТ, позволяющей определить распространенность процесса, наличие отека, оценить состояние ликворной системы. При отрицательных результатах проводится люмбальная пункция.
МРТ является чувствительным инструментом для диагностики патологии спустя несколько суток. Для определения источника кровотечения в головном мозге используют ангиографию сосудов.
Терапия субарахноидального кровоизлияния проходит в неврологическом стационаре и зависит от тяжести состояния больного. Она направлена на решение таких задач:
Аневризму клиппируют или проводят эндоваскулярную окклюзию. Вазоспазм и ишемию лечат медикаментозно. При локальном спазме сосуда непосредственно в него вводят сосудорасширяющий препарат или проводят баллонную ангиопластику.
В 50% случаев субарахноидальное кровоизлияние приводит к смерти. У большинства развиваются существенные нарушения функциональной активности мозга.
Получить помощь при этой патологии можно в Отделении нейрохирургии ГКБ им. А.К. Ерамишанцева. Клиника располагает современным диагностическим оборудованием и передовым оснащением для проведения сложнейших операций.
Что такое сак в медицине
Первичное субарахноидальное кровоизлияние составляет около 5% инсультов. Даже при современных методах лечения смертность у пациентов группы с низкой выраженностью симптомов составляет примерно 8%. В лечении этих пациентов можно в целом выделить три направления: предупреждение повторного кровоизлияния, профилактика и лечение соматических осложнений и профилактика и лечение неврологических осложнений.
Наиболее частая причина субарахноидального кровоизлияния (САК) — травма.
Оценочная частота субарахноидального кровоизлияния (САК) примерно 10 на 100000 населения в год. Чаще они случаются у пациентов старите 40 лет, хотя возможны случаи в любом возрасте. Причины спонтанных спонтанных субарахноидальных кровоизлияний (САК) следующие:
• Разрыв аневризмы мозга (85%):
— Передней (бассейн сонной артерии) (80-90%)
— Задней (бассейн базилярной артерии) (10-20%)
• Неизвестные причины (перимезэнцефалические) (10%)
• Другие (5%):
— Артериовенозные мальформации
— Васкулиты, опухоли, диссекции.
Прогноз при субарахноидальном кровоизлиянии
Значительное количество пациентов погибает до или вскоре после оказания медицинской помощи.
• Выживаемость пациентов с хорошими показателями более 90%.
• Из первично выживших 25-30% в в течение года умирают или становятся инвалидами.
• Прогноз сильно зависит от тяжести кровоизлияния и объема крови, видимой по КТ.
Патофизиология субарахнодиального кровоизлияния
Существует множество взаимодействующих факторов внешней среды, образа жизни и наследственности, способствующих формированию аневризм артерий основания черепа.
Доказанными факторами риска являются:
• Курение
• Гипертензия
• Употребление алкоголя от умеренного до сильного.
Аневризмы малого размера менее вероятно приведут к разрыву, чем большие (5-10 мм в диаметре) (закон Лапласа). Могуг возникать неразорвавшиеся, так называемые гигантские аневризмы, формируя значительный масс-эффект.
Во время разрыва возникает связь между СМЖ и артериальным руслом и ВЧД начинает приближаться к САД. Это является возможной причиной начальной головной боли и/или потери сознания.
• Кровь может остаться в субарахноидальном пространстве.
• Кровь может быть причиной формирования внутримозговой или внутри-желудочковой гематомы.
• Кровь вне сосудов может вызывать местный эффект массы, раздражение мозговых оболочек, вазоспазм, нарушение ликвороциркуляции и абсорбции ликвора.
• Нарушается мозговой метаболизм и ауторегуляция мозгового кровотока.
• Внечеренные осложнения могут также оказывать воздействие на внутричерепное заболевание, ухудшая исход.
Клиническая картина субарахнодиального кровоизлияния
Классическое проявление субарахнодиального кровоизлияния (САК) — внезапная сильная головная боль в области затылка, которая может быть связана с кратковременной или долговременной потерей сознания.
• Могут возникать менингизм (ригидность мышц шеи, светобоязнь), судороги, очаговая неврологическая симптоматика, парезы черепных нервов.
• У небольшого числа пациентов аневризма клинически проявляется масс-эффектом (вызывая парезы черепных нервов) или выявляется случайно, когда при обследовании обнаруживают внутричерепную аневризму.
Классификация субарахноидального кровоизлияния (САК)
Для стандартизации клинической оценки и прогноза предложено несколько классификаций. Наиболее широко используется классификация, предложенная всемирной федерацией нейрохирургов (VVFNS). Шкалы Ханта-Хесса (Hunt-Hess) и Фишера (Fisher) в настоящее время не столь широко используются и представляют скорее исторический интерес.
При подозрении на субарахноидальное кровоизлияние (САК) необходимо провести исследование с тремя взаимодополняющими задачами:
• Подтвердить диагноз
• Выявить риски осложнения
• Определить причину САК.
Подтверждение диагноза субарахноидального кровоизлияния (САК)
Для пациентов с классическими клиническими признаками методом выбора является КТ:
• Многие клиники сейчас проводят КТ с контрастом с последующей реконструктивной КТ-ангиографисй во всех случаях подозрения на САК.
• Необходимо выполнять КТ в раннем периоде, так как через 12 и 24 часа примерно 2% и 7% САК соответственно не выявляются даже при современных технологиях.
• Пациентам с отсутствием признаков САК на КТ, но явной клинической картиной можно выполнить люмбальную пункцию, которая покажет либо окрашенный кровью ликвор, либо в более поздних стадиях — ксантохромию ликвора.
Местные протоколы могут варьировать, но основными видами исследований при субарахноидальном кровоизлиянии (САК) являются:
• Общеклинический анализ крови: анемия может присутствовать изначально и может нарушить доставку кислорода к мозгу.
• Коагулограмма: нарушения коагуляции вследствие субарахноидального кровоизлияния (САК).
• Мочевина и электролиты крови: после субарахноидального кровоизлияния (САК) относительно часто встречается гипонатриемия.
• Глюкоза крови: вследствие физиологической стрессорной реакции часто возникает гинергликемия.
• Магний: гипомагниемия часто встречается и связана с неблагоприятным исходом.
• ЭКГ: наиболее часто наблюдаются изменения зубца Т, зубец U, удлинение интервала QT и депрессия сегмента ST.
• Рентгенография органов грудной клетки: выявление аспирации или отека легких.
Определение причины субарахноидального кровоизлияния (САК):
• КТ-ангиография обладает высокой специфичностью и чувствительностью для выявления аневризм. Может выполняться для принятия решения о внутрисосудистой или открытой операции.
• Ангиография четырех сосудов все еще является «золотым стандартом» для определения их точной анатомии.
• У некоторых пациентов возможно наличие нескольких аневризм, и может быть трудно определить, разрыв которой из них произошел.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Субарахноидальное кровоизлияние
Общая информация
Краткое описание
Утвержден протоколом № 23
Экспертной комиссии МЗ РК от 12 декабря 2013 г.
Субарахноидальное кровоизлияние — это кровоизлияние в заполненное спинномозговой жидкостью пространство между паутинной и мягкой оболочками, называемое подпаутинным пространством 5.
Название протокола: Субарахноидальное кровоизлияние
Код протокола:
Коды МКБ-10:
I60.0 Субарахноидальное кровоизлияние из каротидного синуса и бифуркация
I60.00 Субарахноидальное кровоизлияние из каротидного синуса и бифуркация с гипертензией
I60.1 Субарахноидальное кровоизлияние из средней мозговой артерии
I60.10 Субарахноидальное кровоизлияние из средней мозговой артерии с гипертензией
I60.2 Субарахноидальное кровоизлияние из передней соединительной артерии
I60.20 Субарахноидальное кровоизлияние из передней соединительной артерии с гипертензией
I60.3 Субарахноидальное кровоизлияние из задней соединительной артерии
I60.30 Субарахноидальное кровоизлияние из задней соединительной артерии с гипертензией
I60.4 Субарахноидальное кровоизлияние из базилярной артерии
I60.40 Субарахноидальное кровоизлияние из базилярной артерии с гипертензией
I60.5 Субарахноидальное кровоизлияние из позвоночной артерии
I60.50 Субарахноидальное кровоизлияние из позвоночной артерии с гипертензией
I60.6 Субарахноидальное кровоизлияние из других внутричерепных артерий
I60.60 Субарахноидальное кровоизлияние из других внутричерепных артерий с гипертензией
I60.7 Субарахноидальное кровоизлияние из внутричерепной артерии неуточненной
I60.70 Субарахноидальное кровоизлияние из внутричерепной артерии неуточненной
I60.8 Другое субарахноидальное кровоизлияние
I60.80 Другое субарахноидальное кровоизлияние с гипертензией
I60.9 Субарахноидальное кровоизлияние неуточненное
I60.90 Субарахноидальное кровоизлияние неуточненное
Дата разработки протокола: апрель 2013 г.
Категория пациентов: пациенты с субарахноидальным кровоизлиянием.
Пользователи протокола: врачи-неврологи
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные:
1. Общий анализ крови с гематокритом и подсчетом тромбоцитов
2. Общий анализ мочи
3. МНО, АЧТВ, ПО, ПВ фибриноген
4. КТ
5. МРТ
6. Люмбальная пункция
7. ЭКГ
8. Глюкоза крови
9. Биохимический анализ крови: общий холестерин, ЛПВП, ЛПНП, бета – липопротеиды, триглицериды
10. Электролиты крови (калий, натрий, кальций, хлориды)
11. Печеночные трансаминазы, общий, прямой билирубин
12. Мочевина, креатинин
13. Общий белок
Дополнительные:
1. Определение антинуклеарного фактора антител к кардиолипинам, фосфолипидам, LE- клеток;
2. МВ-КФК, тропониновый тест по показаниям
3. Д димер по показаниям;
4. Протеины C,S;
5. Белковые фракции по показаниям;
6. Анализ крови на ВИЧ, сифилис, гепатиты В,С.
Основные:
1. ЭКГ
2. КТ +МСКТА (МРТ+МРА) Характер кровоизлияния оценивается по шкале С.М. Fischer (приложение 4)
3. Транскраниальная и экстракраниальнаядоплерография
4. Во всех случаях САК, при которых планируется хирургическое лечение, показано проведение селективной церебральной ангиографии
5. ЭЭГ по показаниям (судорожный синдром);
6. Люмбальная пункция (если КТ не обнаружила признаков САК, но клинические данные свидетельствуют в пользу этого диагноза). При люмбальной пункции выявляется кровянистая (ее цвет от розово-красного до клюквенного морса) цереброспинальная жидкость, вытекающая под повышенным давлением. Спустя 6 ч и более с момента кровоизлияния ликвор приобретает ксантохромный оттенок из-за гемолиза эритроцитов;
7. Холтеровскоемониторирование ЭКГ по показаниям;
8. Суточноемониторирование АД по показаниям;
9. УЗИ сердца проводится пациентам (с наличием кардиальной патологии в анамнезе, выявленной при объективном исследовании или по данным ЭКГ);
10. Р-графия легких по показаниям;
11. Осмотр глазного дна, периметрия по показаниям;
12. УЗИ органов брюшной полости по показаниям;
13. УЗДГ сосудов почек по показаниям;
14. УЗИ почек по показаниям.
Диагностические критерии
Жалобы, анамнез, неврологический статус при САК
Для субарахноидального кровоизлияния характерны:
— относительно молодой возраст больных (25-50 лет)
— начало заболевания внезапное, без предвестников, среди полного здоровья, во время активной, особенно физической деятельности
— первоначальным симптомом является сильнейшая головная боль (85-100% случаев) с возможной потерей сознания у 50-60% больных
— тошнота, рвота, светобоязнь
— частое развитие эмоционального возбуждения, подъема АД, впоследующим иногда гипертермии
— эпилептические припадки(в 10% случаев)
— наличие выраженного менингеального синдрома, нередко при отсутствии очаговой неврологической симптоматики.
Неврологический осмотр:
Неврологический осмотр с оценкой неврологического статуса по шкале NIHSS (приложение 1), уровня сознания по шкале ком Глазго (приложение 2), при наличии клинической картины субарахноидального кровоизлияния помимо общих клинических исследований необходимо провести оценку тяжести состояния по шкале Hunt-Hess (приложение 3).
Инструментальные исследования:
— наличие крови в субарахноидальном пространстве на КТ
Консультации специалистов по показаниям:
— нейрохирурга,
— кардиолога,
— окулиста.
Дифференциальный диагноз
Дифференциальная диагностика
Лечение
Цель лечения
— контроль и обеспечение функционирования жизненно важных функций;
— профилактика и терапия осложнений.
Тактика лечения
Немедикаментозное лечение:
— Строгий постельный режим не менее 3 недель при консервативном лечении, рекомендуется лежать на спине и избегать действий, связанных с напряжением,поднятие головного конца кровати на 30 градусов (избегать наклонов и поворотов головы!) с целью профилактики САК;
— Наблюдение в блоке нейрореанимации не менее 4-72 часов;
— Обеспечение адекватной оксигенации;
— ИВЛ по показаниям.
Медикаментозное лечение:
1. Гемостатическая медикаментозная терапия, в связи с высоким риском тромбообразования, не рекомендуется!
2. Блокаторы кальциевых каналов: Нимодипин по следующей схеме:
— 10 дней инфузии по 46 мг. (под контролем АД);
— затем 10 дней по 2 таблетки каждые 4 часа (таблетки 360 мг).
Наибольшая эффективность достигается при назначении препарата в течение первых 12 часов от начала заболевания. Если АД снижается до уровня, угрожающего по уменьшению церебрального перфузионного давления, дозу препарата необходимо уменьшить.
3. Нейропротективная терапия:
— магния сульфат
— актовегин, церебролизин
— цитиколин
— глиатилин
— цитофлавин
4. Антигипертензивная терапия
— Ингибиторы АПФ (каптоприл, эналаприл, периндоприл)
— Антагонисты рецепторов АТ II (эпросартан, кандесартан)
— Бета-адреноблокаторы (пропранолол, эсмолол)
— Альфа-Бета-Адреноблокаторы (проксодолол)
— Агонисты центральных альфа-адренорецепторов (клонидин)
— Альфа 1-адреноблокатор (эбрантил)
5. При снижении АД
— дофамин, преднизолон
7. Коррекция уровня глюкозы
8. Водно-электролитный баланс
— жидкости и электролиты, а также в\в введение коллоидных и кристаллоидных растворов с поддержанием гематокрита 30-33% 5.
Другие виды лечения: нет
Хирургическое лечение субарахноидального кровоизлияния:
— определяется нейрохирургом.
Профилактические мероприятия:
— Устранение факторов риска и сосудистых аномалий.
— Своевременное нейрохирургическое вмешательство.
Дальнейшее ведение
Больные, перенесшие САК, подлежат диспансерному наблюдению у врача-невролога и нейрохирурга в поликлинике по месту жительства не менее 2 лет.
Индикаторы эффективности лечения:
Популяционными критериями эффективности (по материалам Хельсинборгской декларации, 2006) являются:
— более 85 % больных с инсультом выживают в течение 1-го месяца;
— через 3 месяца более 70 % выживших в течение 1-го месяца
— полностью независимы в повседневной жизни;
— через 2 года более 80 % выживших в течение 1-го года живы;
— через 2 года не более, чем у 10 % больных развиваются повторные нарушения мозгового кровообращения.
У пациента перенесшего САК критериями эффективности лечения являются:
1. Полная стабилизация жизненно-важных функций (дыхание, центральная гемодинамика, оксигенация, водно-электролитный баланс, углеводный обмен).
2. Отсутствие неврологических осложнений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, церебральный вазоспазм и ишемический инсульт), подтвержденное данными нейровизуализации (КТ, МРТ) и ультразвуковыми методами исследования (ТКДГ).
3. Отсутствие соматических осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пролежни, пептические язвы, инфекции мочевыводящих путей и др.)
4. Отсутствие повторных кровоизлияний.
5. Нормализация лабораторных показателей (общий анализ крови, мочи, биохимические показатели крови, коагулограмма).
6. Минимизация неврологического дефицита
7. Восстановление повседневной независимости и по возможности трудоспособности.
8. Выключение из кровотока аневризмы или артерио-венозноймальформации, явившейся причиной САК, подтвержденное результатами ангиографических исследований (церебральная ангиография, МСКТА, МРА).
Госпитализация
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Рецензент:
Мазурчак М.Д. – Главный внештатный невролог Министерства здравоохранения Республики Казахстан.
Конфликт интересов.
Разработчики протокола не имеют финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Условия пересмотра протокола: по истечению 5 лет с момента публикации.
Приложение 1
Шкала NIHSS
Приложение 2
Шкала Комы Глазго
| Тест-симптом | Количество баллов |
| 1. Открывание глаз Произвольное, спонтанное На обращенную речь, в ответ на словесную инструкцию На болевой стимул Отсутствует | 4 3 2 1 |
| 2. Двигательная реакция целенаправленная в ответ на словесные инструкции, выполняет команды целенаправлена на болевой раздражитель нецеленаправлена на болевой раздражитель тоническое сгибание на болевой раздражитель тоническое разгибание на болевой раздражитель отсутствует реакция в ответ на боль | 6 5 4 3 2 1 |
| 3. Речь Ориентированная полная Спутанная, дезориентированная речь Непонятные, бессвязные слова Нечленораздельные звуки Отсутствует | 5 4 3 2 1 |
Приложение 3
Шкала неврологической симптоматики пациентов с инсультом Hunt-Hess
Что такое сак в медицине
Запись на консультацию
Уважаемые пациенты, если у вас есть мой номер телефона, пожалуйста, не звоните мне, чтобы записаться на приём. Я не всегда владею информацией о наличии свободных мест, а разговоры по телефону отвлекают меня от работы. Позвоните администратору или запишитесь онлайн.
8 (495) 523-01-12
8 (495) 523 03 15
8 (985) 477-29-91
Балашихинский диагностический центр
Основное место работы.
Наиболее удобное для меня и пациента место приёма.
На территории центра проводится компьютерная томография, все виды лабораторных и ультразвуковых исследований.
Возможность быстро провести обследование и получить консультацию специалиста, позволяет нам конкурировать даже со столичными сетевыми клиниками.
Режим работы
ВТ-СР 10:00-15:00, ЧТ 14:00-17:00, ПТ, СБ 09:00-15.00
8-800-550-50-30
запись на портале госуслуг
Поликлиника №4 | г.Балашиха
Городская поликлиника № 4, «Балашихинская центральная районная больница»
В очереди не стоит добиваться соблюдения ваших представлений о справедливости. Помните, я действую в ваших интересах.
Пациенты поликлиники могут получить бесплатное обследование, консультации специалистов областных учреждений, направления на госпитализацию.
Режим работы
ПН-СР, ПТ 16:00-20.00, строго по предварительной записи
Самые популярные материалы сайта
Электронная почта: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Для отправки крупных файлов на электронную почту пользуйтесь облачными хранилищами: DropBox, GoogleDrive, Яндекс.Диск, Облако.Mail.ru.
Загрузите на «облако» архив, скопируйте ссылку на него и вставьте в текст письма.
Для того, чтобы отправить мне диск с исследованием, упакуйте его содержимое (можно только папку DICOM или файлы с расширением *.dcm) в архив (*.zip или *.rar), архив прикрепите к письму.
Ведение больных с субарахноидальным кровоизлиянием вследствие разрыва аневризм сосудов головного мозга
Общая информация
Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ЛЕЧЕНИЕ БОЛЬНЫХ С СУБАРАХНОИДАЛЬНЫМ КРОВОИЗЛИЯНИЕМ ВСЛЕДСТВИЕ РАЗРЫВА АНЕВРИЗМ СОСУДОВ ГОЛОВНОГО МОЗГА (2012)
Клинические рекомендации обсуждены и утверждены на VI Съезде нейрохирургов России 20.06.2012 г– г. Новосибирск, на основании Устава АНР, утвержденного 17.06.1995г., Свидетельство о регистрации N 0012010657 от 09.03.2011.
Введение
Диагностика
Часть 1. Диагностика нетравматическихСАК вследствие разрыва аневризм сосудов головногомозга
Основным клиническим симптомом САК является внезапная, сильная головная боль (по типу» удара в голову»). Часто головная боль сопровождается рвотой, светобоязнью, кратковременной или длительной утратой сознания. Артериальное давление чаще повышено. При неврологическом осмотре выявляются угнетение сознания различной степени, менингеальная симптоматика, очаговые симптомы (поражения черепных нервов, полушарные и стволовые симптомы). У 30% пациентов с разрывами церебральных аневризм наблюдается стертая или атипичная клиническая картина САК.
Первичная госпитализация больных с клинической картиной САК должна экстренно осуществляться в неврологический стационар, где имеются службы нейровизуализации (КТ и МРТ) и возможность проведения интенсивной терапии. Больные с атипичным течением САК нередко ошибочно могут быть госпитализированы в терапевтические, инфекционные, нейротравматологические, токсикологические, психиатрические и другие отделения.
Вопрос о переводе больных в нейрохирургический стационар решается нейрохирургом.
— оценку тяжести состояния пациента по шкале Hunt-Hess [5] (приложение 3);
— КТ (МРТ) головного мозга при поступлении в том случае, если: исследование не было выполнено на предыдущем этапе; с момента предыдущего исследования, прошло более суток; за время транспортировки отмечено ухудшение неврологического статуса больного; качество ранее выполненных компьютерных томограмм низкое. Характер кровоизлияния оценивается по шкале С. М. Fiher [3] (приложение 4);
— транскраниальную и экстракраниальную допплерографию для оценки выраженности ангиоспазма с вычислением индексов Линдегарда [4] (приложения 5—7);

— ЭЭГ с оценкой типа изменений электроэнцефалограммы [2] (приложение 8).
Диагностику следует начинать с неинвазивных методов.
• МРА предпочтительно выполнять в первые трое суток после кровоизлияния. В сроки от 3 суток до 3 недель после кровоизлияния точность информации снижается, что связано с биотрансформацией молекулы гемоглобина.
Лечение
Часть 2. Тактика лечения пациентов с разрывами аневризм сосудов головного мозга
Выбор метода лечения — хирургического или эндоваскулярного — основан на оценке анатомических особенностей аневризмы, локализации и числа аневризм, общего состояния пациента, тяжести имеющегося неврологического дефицита, возраста больного, оснащенности и опыта специалистов стационара.
— если хирург (оценивая свой опыт) прогнозирует серьезные технические трудности или невозможность клипирования аневризмы.
Пациентам, у которых после проведения эндоваскулярного лечения имеется остаточное заполнение церебральной аневризмы, необходимо повторное эндовазальное вмешательство, а при его невозможности или неудаче — открытая операция, направленная на полное выключение аневризмы из кровотока.
• Индивидуальные анатомические особенности аневризм (размеры, форма, локализация).
• Проведение операций в остром периоде позволяет удалить кровь, содержащую потенциально спазмогенные вещества, из базальных цистерн и использовать в послеоперационном периоде фибринолитики.
4. Возможно увеличение вероятности сосудистого спазма после проведения операции в остром периоде САК в связи с механической травмой сосудов.
3. Больным с тяжестью САК IV—V степени по Hunt-Hess, если тяжесть состояния обусловлена ВМГ с развитием дислокационного синдрома.
3. У больных с тяжестью САК V степени по Hunt-Hess, если тяжесть состояния не определяется наличием ВМГ.
— анестезиологическое пособие, направленное на уменьшение травмы мозга. (приложение 9).
Интубировать трахею и выполнять операцию необходимо в условиях адекватно глубокой анестезии и миорелаксации. Фентанил в дозе 5 мкг/кг эффективно предотвращает подъем АД на интубацию трахеи. Перед всеми этапами операции, сопровождающимися интенсивной ноцицептивной стимуляцией (разрез кожи, трепанация, разрез твердой мозговой оболочки) необходимо вводить фентанил в дозе 50—100 мкг.
Необходимо регулярно проводить анализ газов артериальной крови, уровня гемоглобина, электролитов и глюкозы. Параметры ИВЛ должны быть установлены таким образом, чтобы раСО2 составляла не менее 35 мм рт. ст. Гипокапния может усугубить ишемию мозга, поэтому допустима лишь краткосрочная гипервентиляция, облегчающая хирургический доступ. Абсолютным показанием к переливанию эритроцитной массы является НЬ 100 г/л гемотрансфузия противопоказана; при значениях НЬ между 70 и 100 г/л решение о гемотранс-фузии принимается в индивидуальном порядке. Дефицит калия и магния восполняют переливанием растворов, содержащих эти электролиты (например, раствор калия и магния аспаргинат). Гипергликемия усугубляет ишемию мозга, и при уровне глюкозы > 8—10 ммоль/л показано применение инсулина.
1. Умеренная гипотермия (центральная температура 32— 33°С) защищает мозг от ишемии. Поскольку для достижения такой температуры требуется 1—2 ч, а предсказать вероятность критического ишемического инцидента невозможно, инициировать умеренную гипотермию целесообразно сразу после индукции анестезии всем больным, которым выполняется клипи-рование внутричерепных аневризм). Устанавливают термодатчик для мониторинга центральной температуры (например, в носоглотку, пищевод, мочевой пузырь). Проводят охлаждение с помощью инфузии ледяного раствора 0,9% NaCl (доза 30 мл/кг, темп введения 50 мл/мин). Больной должен быть предварительно уложен на специальный матрац с возможностью циркуляции ледяной воды и накрыт одеялом, обеспечивающим форсированный обдув воздухом окружающей температуры. После клипи-рования аневризмы начинают согревание больного.
2.2. Временное клипирование продолжительностью более 5 мин (или многократное временное клипирование, или вынужденное клипирование вследствие разрыва аневризмы): помимо мер, указанных в пункте 2.1, отключают подачу анестетика и вводят тиопентал-натрий в нагрузочной дозе 5 мг/кг внутривенно струйно, после чего переходят на инфузию тиопентал-натрия в дозе, обеспечивающей подавление биоэлектрической активности на электроэнцефалограмме до уровня «burst-suppression». Необходимо предупреждать снижение АД путем увеличения дозы вазопрессоров. Инфузию тиопенталнатрия прекращают через 20— 60 мин после завершения ишемического инцидента, после чего включают подачу первоначального анестетика. Если ишемия была особенно тяжела, целесообразно продлить гипотермию на несколько часов.
Больным, тяжесть состояния которых не позволяет выполнить хирургическое вмешательство на аневризме, в ряде случаев по показаниям могут быть осуществлены другие хирургические вмешательства и манипуляции, направленные на улучшение и стабилизацию их состояния: наложение наружного вентрикулярного дренажа, наружная декомпрессия с пластикой твердой мозговой оболочки, удаление ВМГ без выключения аневризмы, установка субдурального или вентрикулярного датчика для контроля внутричерепного давления (ВЧД).
После проведенного хирургического лечения контрольную церебральную ангиографию выполняют, если аневризма не была полностью выключена или при сомнении хирурга в радикальности проведенной операции, или при подозрении на миграцию наложенного клипса.
Пациентам (особенно молодого возраста), у которых после открытых операций диагностировано наличие заполняющейся пришеечной части аневризмы, может быть показана эндоваскулярная операция. При невозможности окклюзировать контрастирующуюся часть аневризмы пациенты должны находиться под диспансерным наблюдением, включающим проведение контрольных ЦСА. При верификации «роста» остаточной части аневризмы показано проведение повторного хирургического вмешательства (если это возможно).
Часть 3. Интенсивная терапия при САК
Лечение проводится в условиях мониторинга основных показателей, характеризующих состояние церебро-васкулярной системы и жизненно важных функций. Объем мониторинга зависит от степени тяжести состояния больного.
7. Назначение слабительных.
5. Соблюдение общих рекомендаций (см. Общие рекомендации).
2. У больных без нарушения сознания интубация и вспомогательная ИВЛ осуществляются при наличии клинических признаков дыхательной недостаточности: цианоза; тахипноэ более 40 в минуту; показателях раО2
Нормализация и поддержание стабильной гемодинамики (приложение 10)
3. При возникновении артериальной гипотензии необходимо поддержание нормо/умеренно гиперволемического состояния (центральное венозное давление — ЦВД 6—12 см вод. ст.), что достигается инфузией коллоидных и кристаллоидных растворов.
5. Эффективность применения антиоксидантов и противовоспалительных (в том числе гормональных) препаратов не доказана.
3. Применение 20% раствора альбумина в случае тенденции к гипоальбуминемии.
— Защита мозга от ишемии;
Ведение и лечение больных после операции осуществляется по тем же основным принципам, что и до операции. Однако имеются особенности, которые необходимо учитывать.
После клипирования артериальной аневризмы с целью профилактики ишемии мозга в условиях его отека рекомендуемые цифры АДСИСТ — до 200 мм рт. ст. (АДср 150 мм рт. ст.) (приложение 11).
Наиболее приемлемым является комбинация кристаллоидных растворов с коллоидами на основе гидроксиэтилкрахмала, суммарный объем внутривенной инфузии не менее 3000 мл/сут. Допустимо применение раствора альбумина в качестве плазмоэкспандера при развитии гипоальбуминемии.
Проводится терапия, описанная выше (см. 3.1.6). Переход на режим нормоволемии с поддержанием адекватной церебральной перфузии в случае тенденции к повышению величины ВЧД > 20 мм рт. ст. на фоне применения ЗН- терапии.
2. Оценка исходов проводится по шкале исходов Глазго [6] (приложение 12).