Ультразвуковые и допплерографические критерии диагностики вариантов фето-фетальной трансфузии и селективной задержки роста одного из монозиготных близнецов
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Хронический ФФТС необходимо дифференцировать с другими патологическими состояниями монозиготной многоплодной беременности, встречающимися реже: острой межблизнецовой трансфузией (ОМТ) и селективной задержкой роста (CЗР) одного из плодов. Несмотря на ряд схожих клинических проявлений, эти состояния имеют прогноз, отличный от прогноза при хроническом тяжелом ФФТС, требуют иной терапевтической тактики.
Хроническая форма ФФТС проявляется с середины II триместра гестации, имеет тяжелое течение, сопряжена с резко выраженным гемодинамическим дисбалансом между циркуляторными системами плодовблизнецов [9]. Клинически в течении хронического ФФТС различают 5 стадий (таблица). Критериями, на основании которых дифференцируется клиническая стадия синдрома, являются ультразвуковые и допплерографические изменения [10].
| Ультразвуковые критерии | Клиническая стадия ФФТС | ||||
|---|---|---|---|---|---|
| I | II | III | IV | V | |
| Полиолигогидрамнион | + | + | + | + | + |
| Мочевой пузырь донора | + | — | — | — | — |
| Патологические допплерограммы | — | — | + | + | + |
| Водянка реципиента | — | — | — | + | + |
| Внутриутробная гибель плода (плодов) | — | — | — | — | + |
Селективная задержка роста одного из близнецов (дискордантный рост монозиготных близнецов) характеризуется отставанием роста одного из плодов [15]. При этом межблизнецовая трансфузия незначительна либо отсутствует, патогенез нарушений связан преимущественно с проявлениями плацентарной дисфункции, либо функциональной патологией плода. Терапевтическая тактика в большинстве таких случаев выжидательноконсервативная [16]. При остром нарушении плацентарно-плодового кровообращения возможна антенатальная гибель одного из плодов-близнецов. В подобном случае показана фетоскопическая лазерная коагуляция его пуповины. При наличии соответствующего гестационного срока и адекватной перинатальной тактике прогноз для жизни и здоровья второго плода может быть благоприятным.
Очевидной представляется невозможность клинической диагностики ФФТС на антенатальном этапе без применения серийных ультразвуковых и допплерографических исследований.
Целью работы явилось выявление последовательности ультразвуковых и допплерографических изменений на разных стадиях некорригированного хронического ФФТС, при острой межблизнецовой трансфузии и селективной задержке роста одного из монозиготных близнецов.
Материалы и методы
Проведен сравнительный анализ перинатальных исходов, а также результатов патоморфологических исследований последов.
Результаты и обсуждение
У двух из 3 женщин с хроническим ФФТС имелись указания на наличие в анамнезе пороков развития плода, перинатальных потерь и преждевременных родов. Средний возраст женщин составил 27,8±0,8 лет.
На рис. 1-12 представлены ультразвуковые и допплерографические признаки разных клинических стадий тяжелой формы хронического прогрессирующего ФФТС.
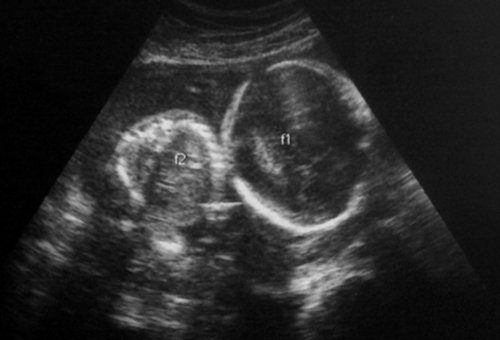
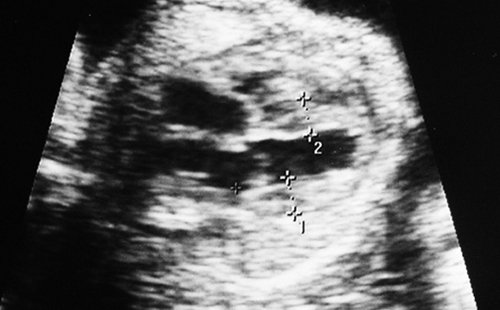
Рис. 1. Двуплодная монохориальная беременность, гестационный срок 25 нед. Выраженно дискордантный рост плодов: поперечное сечение туловища плода-донора (слева), аксиальное сечение головы плода-реципиента (справа). Отставание фетометрических показателей меньшего плода более чем на 3 SD.
Рис. 3. Плод-реципиент, имеющий нормальные для срока гестации размеры.
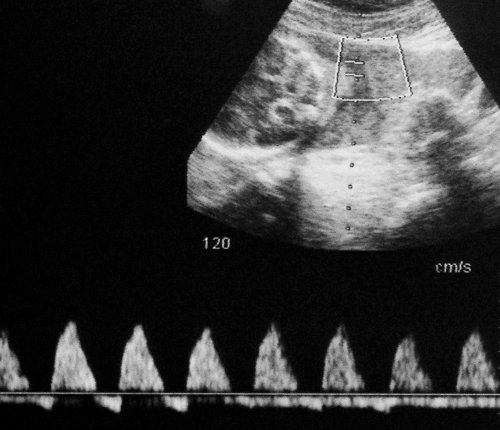
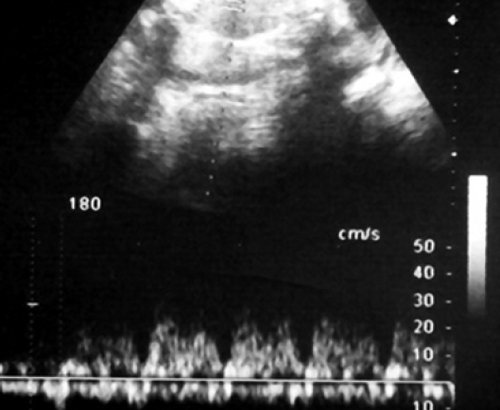
Рис. 5. Длительно регистрируемый постоянный нулевой диастолический кровоток, эпизоды реверсного диастолического кровотока в пуповинных артериях плода-донора. III стадия фето-фетального трансфузионного синдрома.
Рис. 6. Длительно регистрируемый нулевой диастолический кровоток в аорте близнеца-донора. Отсутствует визуализация мочевого пузыря плода.
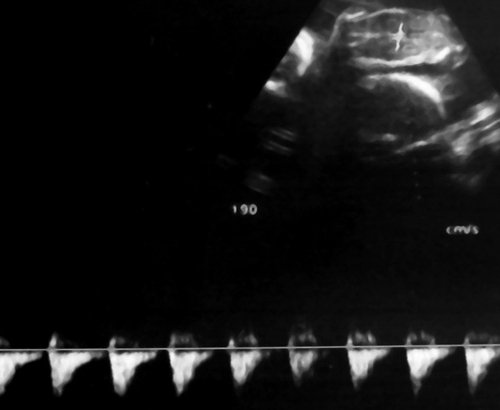
Рис. 7. Реверсный диастолический кровоток в торакальной аорте близнеца-донора. В условиях фето-фетальной трансфузии спектры, характерные для терминальной фетальной гемодинамики, могут регистрироваться до нескольких недель.
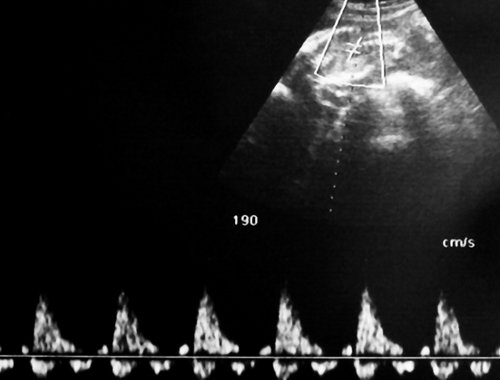
Рис. 8. Нормальная спектральная допплерограмма пуповинных артерий плода-реципиента сохраняется даже на фоне его терминального состояния, вплоть до внутриутробной гибели; выраженный полигидрамнион.
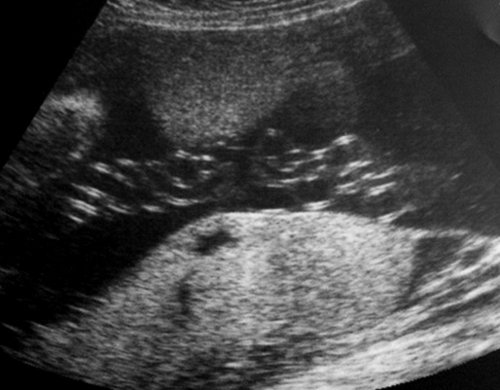
Рис. 9. Гипертрофическая компенсаторная кардиомегалия плода-реципиента (гестационный срок 26-27 нед): площадь сечения сердца занимает около 1/2 площади поперечного сечения грудной клетки, толщина миокарда желудочков и межжелудочковой перегородки сердца плода 6,5 и 6,8 мм соответственно.
Рис. 10. Пуповина плода-реципиента с признаками многократного «скручивания». Изменения зарегистрированы одновременно с допплерографическими признаками повышения резистентности венозного протока (см. рис. 11).
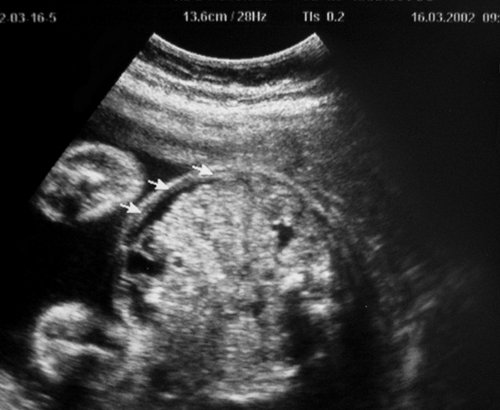
Рис. 12. Признаки развития сердечной недостаточности плода-реципиента вследствие гемодинамической перегрузки, начальный асцит (стрелки). IV, предтерминальная, стадия тяжелого хронического фето-фетального трансфузионного синдрома. Внутриутробная гибель обоих плодов наступила менее чем через 24 ч.
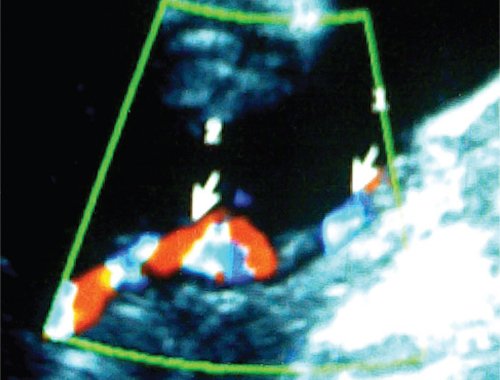
Межблизнецовые внутриплацентарные анастомозы были не единственным проявлением особенностей пуповинных сосудов. Для всех плодов при тяжелом хроническом ФФТС были характерны различные внеплацентарные изменения морфологии пуповин, выявленные антенатально в разных сочетаниях с помощью УЗИ: различная толщина пуповин близнецов за счет гипоплазии пуповинных сосудов меньшего плода, а также его гиповолемии; аномальное количество сосудов; децентрированное (краевое) отхождение пуповинных сосудов от плаценты; оболочечный ход сосудов пуповины; внеплацентарные межпуповинные анастомозы; многократно перекрученная, чрезмерно извитая пуповина большего плода; отсутствие спирального хода сосудов пуповины меньшего плода.
Патогномоничными для III клинической стадии тяжелой формы хронического ФФТС были гемодинамические изменения фетальных и пуповинных сосудов, регистрируемые с помощью спектральной допплерографии.
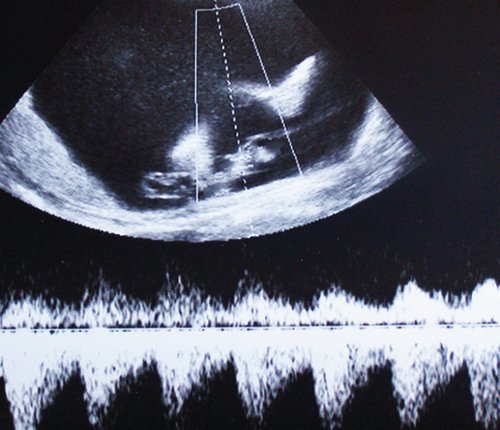
В то же время для пуповинных артерий плода-реципиента были характерны нормальные показатели кровотока, без повышения индексов сосудистой резистентности, регистрируемые вплоть до развития декомпенсированной трансфузии и гибели плодов. Особенностью плодовой гемодинамики близнеца-реципиента являлось нарастание объемной перегрузки с развитием застойной сердечной недостаточности, имевшей допплерографические проявления в виде повышения резистентности кровотока в субдиафрагмальных венозных сосудах плода прежде всего в венозном протоке. Ультразвуковым критерием позднего периода III клинической стадии ФФТС была регистрация допплерограммы венозного протока плода-реципиента с повышением систолодиастолического отношения (S/D) более 3,5. Таким образом, при тяжелом хроническом ФФТС именно патологические венозные допплерограммы реципиента свидетельствуют о скором развитии предтерминального состояния, что необходимо принимать во внимание при выработке акушерской тактики.
Вслед за регистрацией патологического спектра кровотока в венозном протоке быстро появлялись ультразвуковые признаки застойной сердечной недостаточности плода-реципиента: асцит, гидроторакс, гидроперикард либо анасарка, что отражало развитие IV клинической стадии тяжелого хронического ФФТС. Эта стадия в 2 случаях имела небольшую продолжительность (1-2 дня) и завершилась регистрацией внутриутробной гибели обоих пар плодов в 27 +4 и 28 +2 нед гестации; вес близнецов при рождении составил 690 и 1140 г и 810 и 1280 г, соответственно. В третьем случае при регистрации нарушений венозной гемодинамики реципиента было проведено оперативное родоразрешение в 30 +1 нед (вес при рождении составил 780 и 1630 г, меньший плод погиб интранатально, у большего плода имели место тяжелый интранатальный дистресс, полицитемия и неонатальные осложнения, связанные с недоношенностью).
Морфологическое исследование последа во всех случаях выявило наличие различных форм внутриплацентарных сосудистых анастомозов (артерио-артериальных, васкулярных цепей, артериовенозных, вено-венозных и сочетанных форм), а также внеплацентарных пуповинных аномалий.
В качестве иллюстрации синдрома острой межблизнецовой трансфузии и селективной задержки роста одного из плодов приводим клинические наблюдения.
Рис. 13. Беременность 31 нед. Монохориальная моноамниотическая двойня. Острая межблизнецовая трансфузия. Выраженное острое многоводие.
Рис. 14. Беременность 35-36 нед. Дискордантный рост монозиготных близнецов. Поперечные сечения туловищ плодов, имеющие разные диаметры и окружности. Допплерографически регистрировались признаки повышения резистентности в пуповинных артериях обоих плодов, венозная фетальная гемодинамика без изменений.
Выводы
В современной акушерской клинике сонография имеет безусловный приоритет как в первичной диагностике фето-фетального трансфузионного синдрома, так и в определении его клинической стадии, оценке гемодинамики фетоплацентарных систем плодов, их функционального состояния, прогнозировании перинатального исхода, дифференциальном диагнозе с другими вариантами осложнений монохориального многоплодия. Адекватный диагноз является необходимым условием выработки индивидуальной терапевтической тактики и cпособствует улучшению перинатальных результатов.
Литература
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Случай диагностики фето-фетального трансфузионного синдрома. Клиническое наблюдение
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
По данным литературы, частота ФФТС составляет 10-15% от всех монохориальных двоен. Перинатальная смертность при ФФТС достигает 60-100% [2, 3].
Ультразвуковая диагностика ФФТС становится возможной в 16-24 нед беременности и основана на установлении монохориальности плодов, выявлении дискордантности размеров и количества амниотической жидкости плода «донора » и «реципиента», исследовании плодово-плацентарной гемодинамики, а обнаружение повышения постнагрузки и преднагрузки свидетельствует о тяжести ФФТС [1, 2, 6, 7].
Наиболее неблагоприятный прогноз течения беременности при развитии синдрома до 25 нед.
Отсутствие какого-либо вмешательства приводит к гибели (около 80%) или тяжелой заболеваемости плодов. На сегодняшний день наиболее эффективной процедурой является фетоскопическая лазерная коагуляция плацентарных анастомозов при ФФТС. Неонатальные исходы зависят от стадии течения заболевания, на которой произведено вмешательство. Чем раньше произведена операция, тем лучше ожидаемые результаты [1, 8].
Клиническое наблюдение
Беременная И., 27 лет. Данная беременность вторая, первые роды в 2006 году, не осложненные, в срок. Данная беременность наступила самопроизвольно и протекала с угрозой прерывания. Диагноз многоплодной беременности установлен при первом скрининговом исследовании.
В 23-24 нед гестации при УЗИ впервые поставлен диагноз ФФТС. Пациентка получала лечение утрожестаном, курантилом, гинипралом, актовегином, кокарбоксилазой амбулаторно.
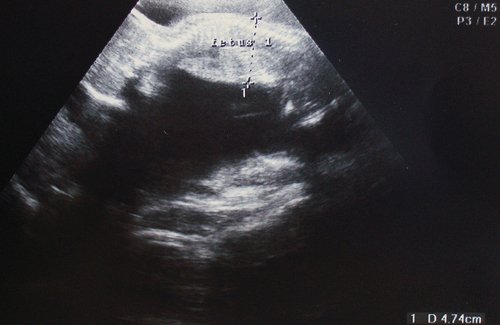
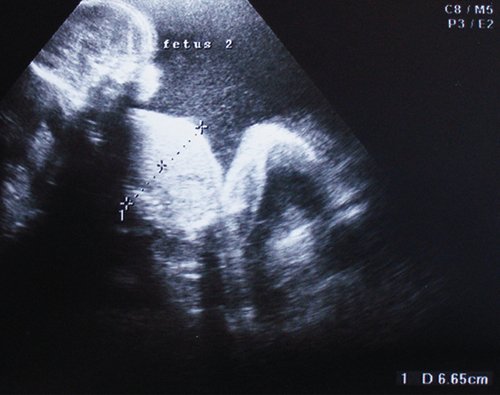
При контрольном ультразвуковом исследовании, проведенном в научно-консультативном отделе института в 29 нед беременности выявлено: в полости матки находятся 2 живых плода: I плод в головном предлежании 1 позиции переднем виде, женского пола, II плод в головном предлежании 1 позиции переднем виде женского пола. Данные фетометрии представлены в таблице.
Фето-фетальный трансфузионный синдром
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Что такое фето-фетальный трансфузионный синдром?
Фето-фетальный трансфузионный синдром (ФФТС), известный также как синдром фето-фетальной трансфузии (СФФТ) — редкое заболевание, которое иногда возникает, когда женщины беременны однояйцевыми (монозиготными) близнецами. Это редкое заболевание плаценты, органа, который соединяет мать с ее потомством и обеспечивает питание развивающимся плодам. Во время развития однояйцевых близнецов в общей плаценте плода всегда есть кровеносные сосуды, которые связывают их кровообращение (плацентарные анастомозы). В большинстве случаев кровь правильно течет по этим сосудам. Однако при фето-фетальном трансфузионном синдроме между близнецами кровь начинает течь неравномерно: один плодный близнец получает слишком много крови (реципиент), а другой — слишком мало (донор). Близнец-реципиент может испытывать сердечную недостаточность из-за постоянной нагрузки на сердце и кровеносные сосуды (сердечно-сосудистую систему). С другой стороны, близнец-донор, может испытывать опасную для жизни анемию, недостаточное питание и кислородное голодание из-за недостаточного кровоснабжения. Такой дисбаланс кровотока (например, ФФТС) может произойти в любое время беременности, в том числе во время родов.
Последствия ФФТС могут различаться по степени тяжести от случая к случаю, в зависимости от того, когда во время беременности возникает синдром, когда он диагностирован, и от любого лечения, которое может быть назначено. Причина этого синдрома до конца не изучена, хотя известно, что характеристики плаценты играют важную роль.
Признаки и симптомы
Фето-фетальный трансфузионный синдром (ФФТС) — редкое заболевание, которое иногда возникает, когда женщины беременны однояйцевыми (монозиготными) близнецами. ФФТС — это заболевание плаценты, органа, который развивается в матке во время беременности, связывает кровоснабжение матери с плодом и обеспечивает питание ее потомства. Развивающиеся плодные близнецы обычно остаются нормальными до тех пор, пока нарушения кровотока в плаценте не вызывают развитие болезни.
Большинство однояйцевых близнецов имеют общую плаценту, в которой кровеносные сосуды соединяют пуповину и кровообращение плода (плацентарные анастомозы). Пуповина соединяет плодов близнецов с плацентой. В большинстве случаев кровоток между близнецами уравновешивается через эти соединительные кровеносные сосуды. Однако, когда возникает ФФТС, кровь начинает неравномерно течь по соединительным кровеносным сосудам. В результате один плодный близнец получает слишком много крови (реципиент), а другой — слишком мало (донор). Плодные близнецы, хотя до этого момента развивались нормально, теперь могут начать проявлять различные симптомы в зависимости от того, когда во время беременности произошел дисбаланс кровотока.
Фето-фетальный трансфузионный синдром может происходить на любом сроке беременности. Если дисбаланс кровотока возникает на ранних сроках беременности (первый триместр), один из плодных близнецов может просто перестать развиваться; в результате на оставшуюся часть беременности будет обнаружен только один плод. Если переливание крови происходит незадолго до или во время родов, у близнецов могут появиться симптомы, связанные с внезапным недостатком или избытком кровоснабжения. Однако, если ФФТС возникает в середине беременности (второй триместр), могут возникнуть различные симптомы.
Например, близнец, получающий дополнительную кровь (реципиент), начинает производить больше мочи, чем обычно (полиурия), в результате чего плод в околоплодных водах окружает чрезмерное количество околоплодных вод (гидрамнион). Такой избыток околоплодных вод может развиваться быстро, часто в течение двух-трех недель. В результате живот матери становится больше, чем обычно для ее срока беременности. В большинстве случаев это первый симптом синдрома фето-фетальной трансфузии. При отсутствии лечения избыток околоплодных вод может вызвать преждевременные роды или разрыв амниотического мешка, что потенциально может привести к очень ранним родам.
С другой стороны, поскольку другой плодный близнец (донор) получает слишком мало крови и имеет аномально низкий уровень циркулирующей жидкости в его организме (гиповолемия), его почки могут перестать вырабатывать мочу (почечная недостаточность); поэтому в амниотическом мешке близнеца-донора может быть очень мало жидкости (олигогидрамнион). В результате оболочки мешка (амнион) могут разрушиться вокруг плода. Поскольку этот эмбриональный близнец может казаться застрявшим или «заключенным в кокон» внутри разрушенных мембран, его иногда называют «застрявшим близнецом».
Во время нормального развития плода большинство однояйцевых (монозиготных) близнецов растут примерно с одинаковой скоростью и имеют одинаковый вес при рождении. Однако, если к середине беременности (второй триместр) плодные близнецы страдают от синдрома фето-фетальной трансфузии, они могут сильно различаться по скорости развития и размеру. Хотя близнец-реципиент может стать больше в размере, чем обычно, близнец-донор может страдать от серьезной задержки роста.
Некоторые исследователи считают, что неравномерное распределение части единой, общей плаценты может также способствовать разным темпам роста. Разница в размерах близнецов может сохраняться даже после рождения в младенчестве.
У плодных близнецов-реципиентов и доноров могут проявляться и другие симптомы. Дополнительно ФФТС может вызвать сердечную недостаточность, в результате чего жидкость будет накапливаться в некоторых полостях тела (водянка), например, в брюшине (асцит брюшной полости), вокруг легких (плевральный выпот) и/или вокруг сердце (перикардиальный выпот). Избыток крови создает постоянную нагрузку на сердце и кровеносные сосуды плода (сердечно-сосудистую систему), что в конечном итоге может вызвать застойную сердечную недостаточность. С другой стороны, близнец-донор имеет недостаточное кровоснабжение, что может вызвать потенциально опасную для жизни анемию и ограничение роста. Если у близнеца-реципиента развивается водянка или у близнеца-донора наблюдается серьезное ограничение роста, может возникнуть недостаточное снабжение кислородом (гипоксия) развивающегося мозга во время беременности или в результате респираторного дистресс-синдрома (РДС), связанного с ранними (преждевременными) родами. В результате может произойти повреждение головного мозга, что может вызвать детский церебральный паралич.
Когда ФФТС возникает в середине беременности, один из плодных близнецов может умереть из-за последствий получения слишком малого количества крови, получения слишком большого количества крови или слишком малой доли общей плаценты (тяжелая недостаточность плаценты). Затем кровь может переходить от живого близнеца к умершему близнецу, и у живого близнеца может наблюдаться низкое кровяное давление (гипотония) и/или недостаточный приток крови к тканям (тяжелая гипоксия). Такое снижение притока крови к определенным областям этого плодного близнеца может быть опасным для жизни или привести к различным аномалиям развития, которые могут включать:
В некоторых случаях могут произойти серьезные травмы головного мозга, в результате которых образуются кисты или полости во внешнем слое мозга (порэнцефалия) и/или отсутствие полушарий головного мозга (гидранэнцефалия).
Причины и факторы риска
Точная причина фето-фетального трансфузионного синдрома до конца не выяснена. Однако известно, что аномалии во время деления материнской яйцеклетки после того, как она была оплодотворена, приводят к аномалиям плаценты, которые в конечном итоге могут привести к ФФТС.
Нормальное развитие однояйцевых (монозиготных) близнецов начинается с оплодотворения материнской яйцеклетки спермой отца. В течение первых трех дней после оплодотворения оплодотворенная яйцеклетка (зигота) делится на два полных идентичных эмбриона. Эти два эмбриона, которые питаются отдельной плацентой (дихорионической) во время беременности, в конечном итоге развиваются в двух особей (монозиготных близнецов), которые имеют почти идентичный генетический состав.
Однако в некоторых случаях развития монозиготных близнецов зиготе требуется больше трех дней, чтобы разделиться на два полных эмбриона. Ученые заметили, что чем дольше зигота делится, тем больше проблем может возникнуть при беременности однояйцевыми близнецами. Если на деление зиготы требуется от 4 до 8 дней, у близнецов общая плацента (монохориальная), а мембрана, разделяющая два амниотических мешка у плодов близнецов, тонкая (диамнионная). Если оплодотворенная яйцеклетка делится за 8-12 дней, у близнецов общая плацента (монохориальная), и никакой разделяющей мембраны нет; следовательно, два плода по существу разделяют один амниотический мешок (моноамнионный). Сообщалось, что фето-фетальный трансфузионный синдром встречается при обоих типах беременностей (монохорионно-диамнионной и монохорионно-моноамнионной); Однако, подавляющее большинство случаев ФФТС происходит при монохориально-диамнионной беременности. Непонятно, почему зигота делится на близнецов и почему в некоторых случаях для деления требуется больше времени, чем обычно.
При всех монохориальных беременностях двойней в общей плаценте есть кровеносные сосуды, которые соединяют пуповину плода и кровообращение вместе (анастомозы). Плацента, которая связана с плодом их пуповиной, связывает кровоснабжение матери с кровью ее потомства. Это делает возможным обмен продуктов жизнедеятельности плода с матерью для выведения из организма, а также передачу кислорода и питательных веществ из крови матери к плоду. В большинстве случаев кровоток через эти соединительные кровеносные сосуды относительно сбалансирован. Однако при синдроме фето-фетальной трансфузии кровь начинает неравномерно течь через анастомозы. Ученые не понимают, что вызывает такой дисбаланс кровотока. Однако, считается, что роль могут играть несколько различных факторов, в том числе степень, в которой плацента может быть неравномерно распределена плодами-близнецами, тип и количество соединяющих кровеносных сосудов (анастомозов) в общей плаценте, а также изменение давления в матке матери (например, при полигидрамнии или при сокращениях матки во время родов).
Затронутые группы населения
ФФТС — редкое заболевание, которое иногда возникает, когда мать беременна однояйцевыми (монозиготными) близнецами. Было зарегистрировано несколько случаев, когда ФФТС также затрагивал идентичных тройняшек. Фето-фетальный трансфузионный синдром поражает примерно 5-15 процентов беременностей однояйцевыми близнецами, а это означает, что ежегодно им может быть подвержено около 6000 детей. Однако определить истинную частоту ФФТС среди населения в целом сложно, так как многие случаи никогда не диагностируются, а многие не регистрируются.
Близкие по симтомам расстройства
Симптомы следующих заболеваний могут быть похожи на симптомы фето-фетального трансфузионного синдрома. Сравнения могут быть полезны для дифференциальной диагностики:
Диагностика
Фето-фетальный трансфузионный синдром можно обнаружить в середине беременности (второй триместр) с помощью ультразвукового исследования — метод, который создает изображение плода путем измерения отражения звуковых волн. Результаты ультразвукового исследования, которые могут указывать на ФФТС, включают наличие близнецов одного пола; единая общая плацента (монохориальная) — тонкая мембрана, разделяющая амниотические мешки плода; различия в количестве околоплодных вод с многоводием (определяемым как самый большой вертикальный карман жидкости более 8 см у более крупного близнеца) и маловодием (определяемым как наибольший вертикальный карман менее 2 см у меньшего близнеца), а также разница в размерах более 20%.
Существующая стадия или классификация тяжести заболевания в настоящее время соответствует предложенной Кинтеро в 1999 году. Эта система определения стадий была полезным инструментом, позволяющим врачам сравнивать результаты лечения и выбирать между различными стратегиями лечения, поскольку она учитывает усугубление тяжести процесса заболевания на каждой из возрастающих стадий. Однако это создает впечатление, что естественная история ФФТС следует упорядоченному развитию во времени. К сожалению, клинический опыт показал, что это не так, и прогрессирование болезненных процессов очень вариабельно и в некоторой степени непредсказуемо. Эта система определения стадий также не включает элементы, описывающие фундаментальные сердечно-сосудистые изменения, которые являются ключом к пониманию болезни и присутствуют в незаметных формах даже на самых ранних стадиях болезни.
Обследование плаценты врачами после родов может подтвердить монохорионный статус близнецов, наличие соединительных кровеносных сосудов (плацентарных анастомозов), а также диагноз синдрома фето-фетальной трансфузии.
Стандартные методы лечения
Лечение фето-фетального трансфузионного синдрома зависит от тяжести заболевания и срока гестации плода и включает:
— Лазерная коагуляция плацентарных анастомозов (ЛКПА).
Лазерная коагуляция плацентарных анастомозов является стандартом лечения тяжелого ФФТС. Это минимально инвазивная хирургическая процедура, при которой используется небольшая камера (фетоскоп) для обнаружения аномальных соединений кровеносных сосудов в плаценте и их отсоединения (прижигания) с помощью лазера.
ЛКПА является предпочтительным методом лечения тяжелых случаев синдрома фето-фетальной трансфузии. Процедура предотвращает обмен крови между плодами, часто останавливая прогрессирование состояния и нормализуя кровоток. Прежде чем решить, является ли лазерная коагуляция плацентарных анастомозов подходящим вариантом терапии, будет проведено тщательное обследование. Как правило, срок беременности должен составлять от 16 до 26 недель без каких-либо других значительных аномалий, и пациентка должна быть здоровой.
ЛКПА — это стационарная процедура. Матери вводят седативное средство внутривенно, местную анестезию, а в некоторых случаях может потребоваться общая анестезия в зависимости от расположения плаценты. Вводится лекарство для предотвращения родов. Затем фетальный хирург сделает небольшой разрез в брюшной полости матери и вставит небольшой инструмент в матку. Затем фетоскоп пропускают через инструмент, чтобы исследовать и нанести на карту соединения кровеносных сосудов на поверхности плаценты, разделяемой близнецами. Это изображение отображается на большом экране, а ультразвук используется для непрерывного контроля частоты сердечных сокращений плода.
Лазер используется для герметизации соединений между кровеносными сосудами и их постоянного разъединения. После герметизации кровеносных сосудов между близнецами хирург проводит лазерную линию между соединениями, чтобы коагулировать даже более мелкие сосуды от одной стороны к другой. Затем хирург откачивает излишки околоплодных вод (амниоредукция) перед завершением процедуры.
После процедуры пациентке дают лекарство от сокращений матки. Хотя каждый случай индивидуален, большинство пациенток остаются в больнице от двух до трех дней. Ультразвук и в некоторых случаях эхокардиография плода проводятся через 48-72 часа после операции для оценки состояния плода.
Несмотря на то, что каждая процедура сопряжена с риском, вероятность серьезных осложнений со стороны матери очень редка. Возможные осложнения включают преждевременные роды, преждевременный разрыв плодных оболочек, инфекцию и повреждение плода.
Прогноз
Фето-фетальный трансфузионный синдром часто вызывает преждевременные роды, даже при успешном лечении. В этом случае малышам требуется уход в неонатальном отделении интенсивной терапии.
Большинство младенцев, успешно вылеченных от синдрома, живут нормальной и здоровой жизнью. Однако у некоторых наблюдаются легкие симптомы, такие как анемия, которые легко поддаются лечению. К другим, более серьезным проблемам относятся поражения головного мозга, неврологический дефицит и сердечная недостаточность.
Высшее образование (Кардиология). Врач-кардиолог, терапевт, врач функциональной диагностики. Хорошо разбираюсь в диагностике и терапии заболеваний дыхательной системы, желудочно-кишечного тракта и сердечно-сосудистой системы. Закончила академию (очно), за плечами большой опыт работ.
Специальность: Кардиолог, Терапевт, Врач функциональной диагностики.