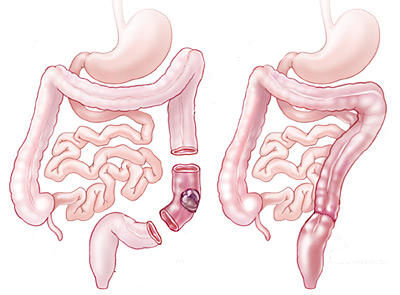
Что такое резекция тонкой кишки
а) Показания для резекции сегмента тонкой кишки:
— Плановые: ограниченное патологическое поражение (опухоль, болезнь Крона, инфаркт брыжейки и т.п.).
— Альтернативные операции: обходной анастомоз в нерезектабельном случае (паллиативная операция).
в) Специфические риски, информированное согласие пациента:
— Несостоятельность анастомоза (редко, например, при болезни Крона и после лучевого лечения)
— Стеноз анастомоза (при непрерывной технике шва возникает редко)
— Повреждение сосудов
— Синдром короткой кишки после потери > 50% тонкой кишки.
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при резекции сегмента тонкой кишки. Обычно срединная лапаротомия.
ж) Этапы операции:
— Принцип резекции тонкой кишки
— Скелетизация брыжейки тонкой кишки I
— Скелетизация брыжейки тонкой кишки II
— Резекция сегмента тонкой кишки
— Анастомоз задней стенки
— Анастомоз передней стенки
— Подтверждение ширины просвета
— Закрытие брыжеечного дефекта
и) Меры при специфических осложнениях:
— Интраоперационная ишемия анастомозированного сегмента тонкой кишки (например, вследствие повреждения сосудов брыжейки): снимите анастомоз, выполните резекцию до здоровой ткани и создайте новый анастомоз.
— Разрыв анастомоза, хорошо дренируемый и без перитонита: выжидательная тактика; выполните ревизию при первых клинических и лабораторных признаках воспаления.
к) Послеоперационный уход:
— Медицинский уход: зависит от общей ситуации. Удалите назогастральный зонд на 1-3-й день.
— Возобновление питания: разрешите питье с 4-го дня, разрешите прием твердой пищи после восстановления перистальтических шумов.
— Функция кишечника: возможно назначение клизмы небольшого объема.
— Физиотерапия: дыхательные упражнения.
— Период нетрудоспособности: 1-2 недели.
л) Этапы и техника резекции тонкой кишки:
1. Принцип резекции тонкой кишки
2. Скелетизация брыжейки тонкой кишки I
3. Скелетизация брыжейки тонкой кишки II
4. Резекция сегмента тонкой кишки
5. Анастомоз задней стенки
6. Анастомоз передней стенки
7. Подтверждение ширины просвета
8. Закрытие брыжеечного дефекта
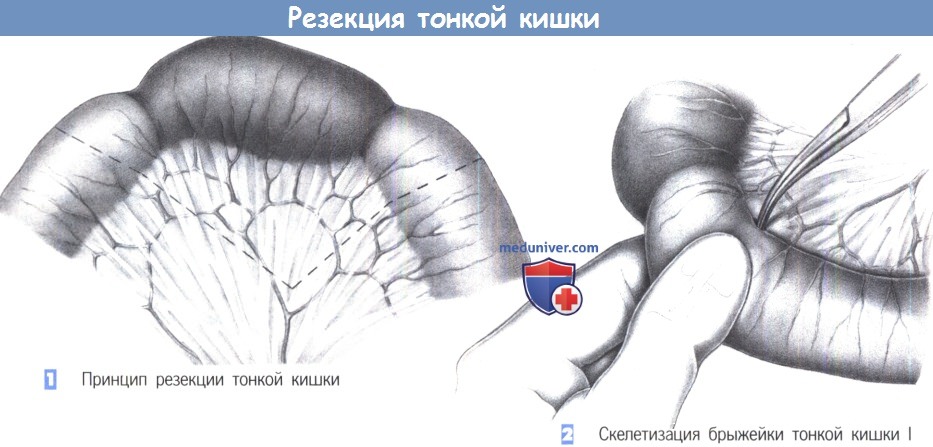
1. Принцип резекции тонкой кишки. Независимо от заболевания тонкой кишки (воспаление, опухоль, дефект, ишемия или некроз), подход к сегментарной резекции тонкой кишки всегда одинаков. Принцип подразумевает резекцию поврежденного сегмента кишки при максимально возможном консерватизме в отношении краев резекции.
Они должны находиться в макроскопически здоровой ткани и кровоснабжаться сосудистой ножкой брыжейки. Чтобы гарантировать безопасное заживление анастомоза, у дистального и проксимального края резекции должно быть адекватное кровоснабжение. Маркировку краев резекции лучше всего выполнять при трансиллюминации для обнаружения сосудистых аркад.
2. Скелетизация брыжейки тонкой кишки I. Скелетизация сосудистых аркад в брыжейке начинается близко к кишке. Утолщенная и воспаленная брыжейка затрудняет распознавание границы между брыжейкой и кишкой; лучше всего ее идентифицировать пальпацией между указательным и большим пальцами.
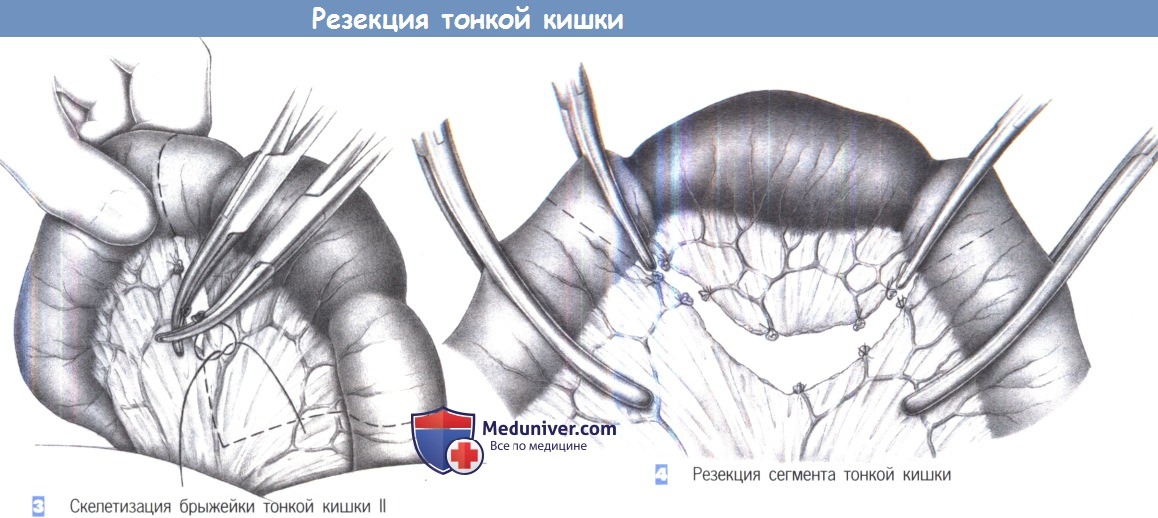
3. Скелетизация брыжейки тонкой кишки II. Брыжеечные сосуды пересекаются между зажимами Оверхольта, и культи сосудов перевязываются. Очень рыхлая или жирная брыжейка требует лигирования с прошиванием (3-0 PGA). Меньшие сосуды захватываются зажимами типа «москит».
4. Резекция сегмента тонкой кишки. После скелетизации кишка пересекается между зажимами.
На предполагаемые для анастомозирования сегменты тонкой кишки накладываются нераздавпивающие жомы, тогда как со стороны препарата накладываются раздавливающие зажимы. Чтобы избежать загрязнения брюшной полости, зона анастомоза обкладывается тампонами, пропитанными антисептиком.
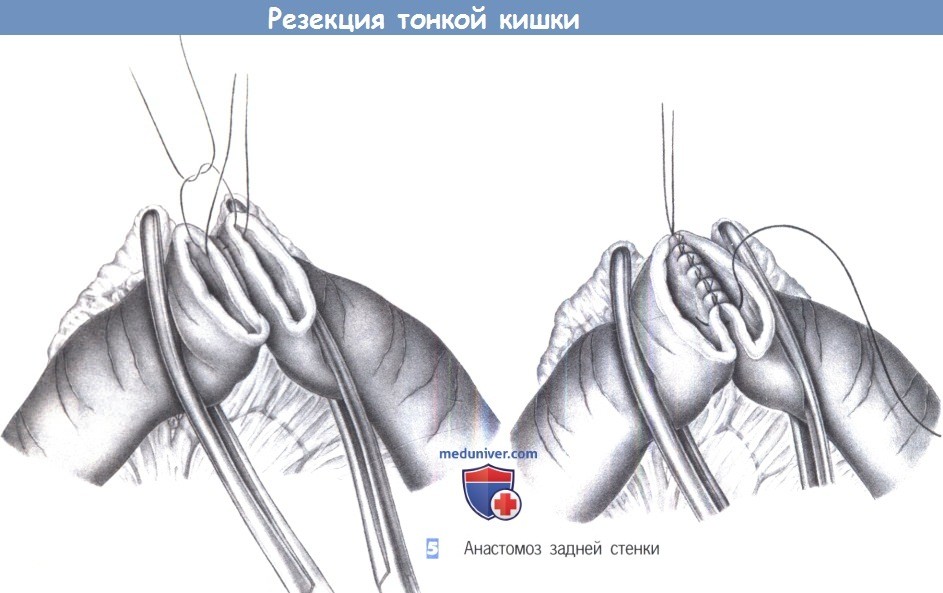
5. Анастомоз задней стенки. После резекции сегмента кишки ее концы сопоставляются и анастомозируются. Создается однорядный анастомоз 3-0 PGA. Швы проводятся через кишечную стенку с интервалом около 0,5 см.
Для достижения широкого контакта серозных оболочек, в стежок следует брать мало слизистой и много серозы. Угловые швы задней стенки обозначаются зажимами.
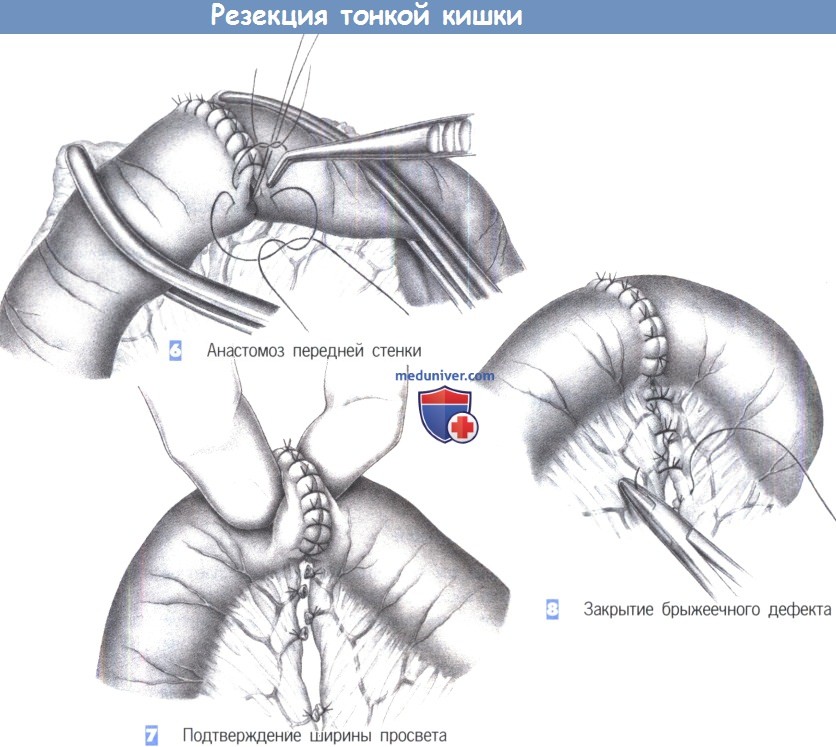
6. Анастомоз передней стенки. Сшивание передней стенки производится с использованием той же техники шва. Последний шов задней стенки преднамеренно оставляется длинным и обшивается наружным стежком.
7. Подтверждение ширины просвета. После завершения шва тщательная пальпация между большим и указательным пальцем позволяет подтвердить адекватность ширины просвета. Указательный палец должен легко проникать в просвет, так чтобы большим пальцем легко ощущался его конец, указывая на то, что указательный палец со всех сторон окружен кольцом анастомоза. Осторожное сжатие кишечного просвета с обеих сторон кольца швов также позволяет подтвердить герметичность.
8. Закрытие брыжеечного дефекта. Закрытие брыжейки производится отдельными швами так, чтобы не повредить сосудистые аркады. Повреждение сосуда может подвергнуть опасности жизнеспособность кишки, что создаст риск несостоятельности анастомоза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Резекция тонкой кишки
Резекция тонкой кишки — хирургическая операция, целью которой является удаление ее пораженного участка, когда лечение другими методами уже не представляется возможным. Относится к разряду сложных оперативных вмешательств с высокими рисками и назначается при наличии веских на то оснований. Требует достаточно длительной реабилитации, строгого диетического питания и изменения самого образа жизни.
Решение о проведении резекции тонкой кишки и хирургической технике ее выполнения принимает врач, профессионализм и опыт которого во многом определяет эффективность лечения. Обращение в Центр хирургии «СМ-Клиника» — это гарантия приема у специалиста самой высокой квалификации с опытом хирургической практики в данной области.
Преимущества проведения резекции тонкой кишки в «СМ-Клиника»
Новейшее оборудование передовых европейских производителей и современный хирургический инструментарий.
Штат высококлассных специалистов, постоянно повышающих свою квалификацию.
Выполнение подобных операций любой сложности, использование передовых хирургических техник ее выполнения.
Подготовка к операции
При плановой операции, когда есть достаточно времени для подготовки, пациент проходит все необходимых обследования, включая лабораторные анализы крови и мочи, ЭКГ, осмотр хирурга, кардиолога, стоматолога, терапевта, УЗИ исследование и КТ органов брюшной полости. При наличии других хронических заболеваний может быть назначена консультация специалистов других направлений. Всю необходимую подготовку можно пройти в нашем Центре хирургии за 1-2 дня.
При необходимости проведения экстренной резекции объем предоперационной подготовки зависит от жизненных показаний и включает в себя необходимый минимум для безопасного хирургического вмешательства. Дежурный хирург производит осмотр пациента, осуществляется КТ и УЗИ брюшной полости, забор крови и мочи на срочные лабораторные анализы.
Техника проведения операции
Резекция тонкой кишки
Вид анестезии — общая эндотрахеальная. Врач рассекает брюшину, производит визуальную ревизию внутренних органов брюшной полости, определяет точные границы участка, подлежащего удалению, и производит его отсечение от брыжейки. Техника данной манипуляции зависит от размера очага патологии с тем, чтобы максимально сохранить кровоснабжение кишечника. После иссечения пораженного участка производится его сшивание вручную или с применением хирургического сшивающего аппарата. Техника выполнения шва зависит от объема удаляемого участка и его расположения. Различают три вида соединения (анастомоза):
Продолжительность операции — 1 час.
Другие виды операций на тонкой кишке
В зависимости от клинической картины операция может проводиться как открытым, так и лапароскопическим доступом.
В первом случае пациенту спустя некоторое время требуется повторная операция по реконструкции кишечника для восстановления естественного прохождения каловых масс по всей его длине.
Резекция кишки: толстой или тонкой
Оперативное вмешательство, целью которого является удаление пораженной части толстого или тонкого кишечника, входит в число основных способов лечения ряда заболеваний. В первую очередь, это относится к развитию в кишечнике злокачественного новообразования, причем способ и объем операции зависят от локализации опухолевого очага, его размеров, индивидуальных особенностей пациента.
Резекция толстой кишки
Давайте подробно рассмотрим, что такое резекция толстой кишки, в каких случаях показана эта операция и как она проводится.
Резекцией толстой кишки называется оперативное вмешательство, направленное на удаление пораженного участка кишечника. В некоторых случаях показано полное удаление всех отделов толстой кишки. После удаления необходимой области оставшиеся концы кишки сшиваются между собой с формированием анастомоза.
Резекция толстой кишки: показания
Основной причиной проведения резекции являются онкозаболевания. Согласно медицинской статистике, рак кишечника входит в тройку лидеров по частоте встречаемости как среди мужского, так и женского населения планеты.
В группу риска по развитию злокачественных новообразований толстого кишечника входят пациенты, страдающие следующими заболеваниями:
В зависимости от локализации онкообразования, его размеров и стадии развития симптоматика выражается в таких нарушениях, как:
После проведения диагностических обследований и выяснения места расположения и размера опухоли принимается решение о способе хирургической терапии. Частичная резекция подразумевает удаление участка кишки, вовлеченного в злокачественный процесс:
Резекция тонкой кишки
Что такое резекция тонкой кишки? Это операция, направленная на удаление участков тонкой кишки с патологическими изменениями. После резекции пораженного фрагмента кишечника производится сшивание здоровых концов кишки и формирование анастомоза с целью восстановления проходимости и непрерывности тракта. [2]
Показаниями к данному способу хирургического лечения выступают:
Способы проведения операции
Изучив анамнез и результаты обследований пациента, врачи принимают решение не только об объеме, но и о способе проведения операции.
Выделяют два способа резекции кишки:
Резекция кишечника проводится под общим наркозом и длится в среднем около 1,5-3 часов.
Что происходит после операции?
После окончания оперативного вмешательства пациента отвозят в палату интенсивной терапии, где он приходит в себя от наркоза и проводит первые часы. При удовлетворительном самочувствии больной через несколько часов переводится в палату хирургического отделения.
Поскольку в первую неделю после резекции пациент испытывает боли, ему назначаются определенные обезболивающие, которые могут вводится внутривенно, эпидурально или перорально.
Через короткое время после вмешательства рекомендуется вставать с кровати, садиться в кресло и ходить по палате. Двигательная активность ускоряет восстановление, уменьшает риск развития послеоперационной пневмонии или спаечного процесса.
Первые 3-4 дня после резекции пациент должен есть жидку и мягкую пищу, после чего может возвращаться к обычному рациону. Также рекомендуется ежедневно выпивать 1,5-2 литра жидкости.
В Украине разрешено применение протоколов лечения, утвержденных Европейской ассоциацией онкологов ESMO и Американской Национальной онкологической сетью NCCN.
Стандартной схемы лечения, эффективной для каждого пациента с этим диагнозом, не существует. Методы и режим проведения терапии, длительность лечения подбираются индивидуально, в зависимости от стадии заболевания, возраста и общего состояния пациента, наличия у него противопоказаний.
Разобраться в ситуации и составить индивидуальный план обследований и лечения сможет только квалифицированный врач онколог.
Используемые источники литературы
Отзывы пациентов
Отзывы не редактируются, но проходят проверку модератором для защиты от недобросовестной рекламы.
Спасибо за понимание!
Просьба указывать реальный почтовый ящик, если хотите, чтобы мы Вам ответили (жалоба, вопрос, предложение и т.д.). Ваши персональные данные не передаются третьим лицам и не используются в рекламных рассылках.
Напишите свой отзыв
Контакты
 |