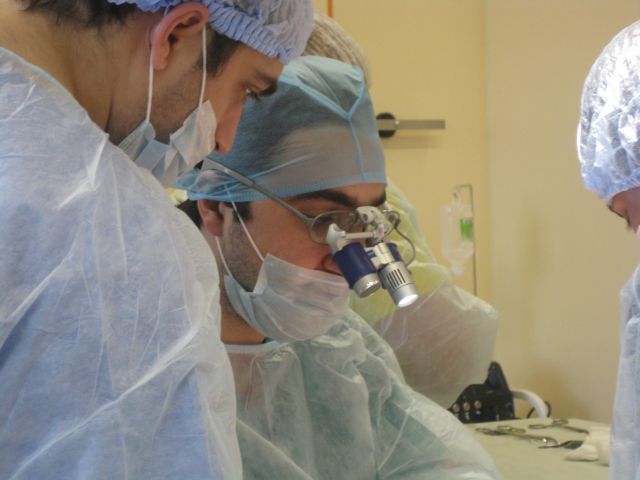
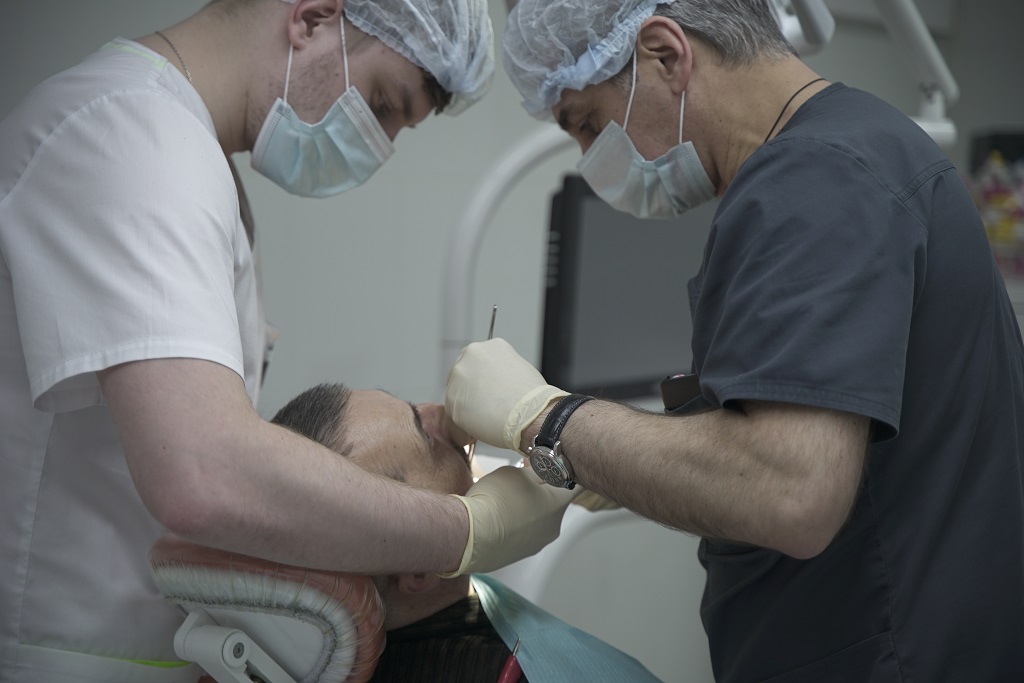
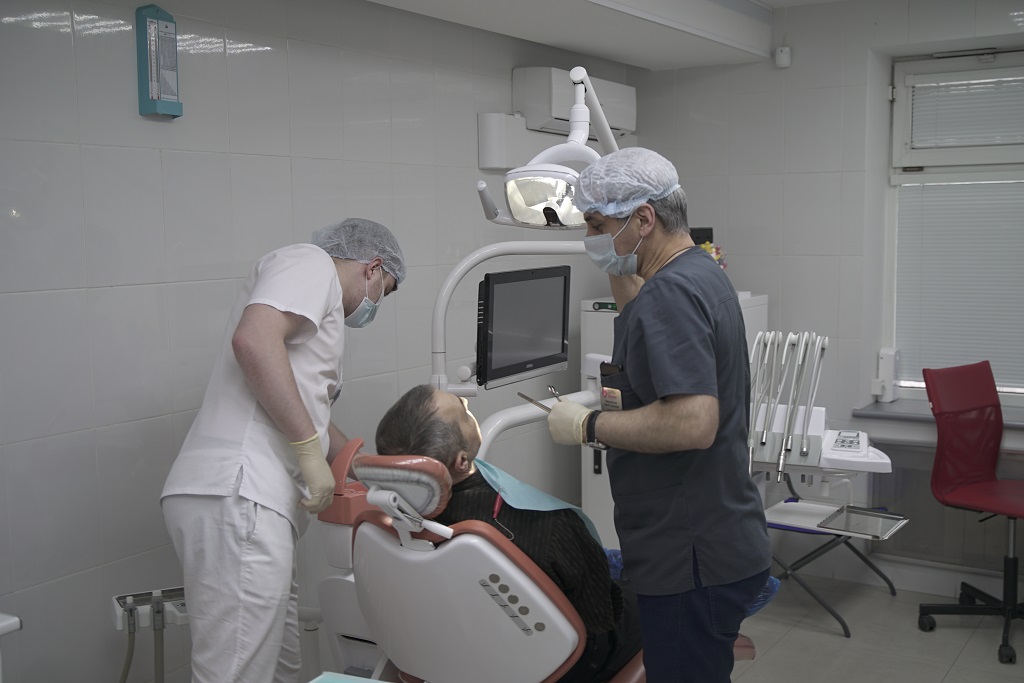
Реконструкция нижней челюсти
Сочи, Москва, Краснодар
Операция по восстановлению нижней челюсти после травм и онкологических заболеваний.
Опухоль нижней челюсти подразумевает полную или частичную резекцию нижней челюсти. Если не выполнять реконструктивную операцию, то человек становится инвалидом и выпадает из общества.
Реконструкция нижней челюсти позволяет полностью восстановить внешний вида пациента, функцию жевания и речи, не прибегая к съёмным протезам.
Видео-репортаж
Небольшой видео-репортаж Первого канала о моей пациентке, показанной выше.
Отзыв пациентки спустя 5 лет после операции:
Варианты разреза
Существует три варианта доступа к опухоли:
Классический доступ уходит в прошлое, но в России до сих широко применяется, т.к. большинство хирургов не обладают необходимыми навыками проведения операции только через разрез в шейной складке.
В своей практике я использую все варианты доступов в зависимости от показаний.
Операция
Если пациент панирует установить дентальные импланты, то к планированию и проведению операции подключается хирург-имплантолог. Удаление опухоли, реконструкция и имплантация выполняется за одну операцию.
Микрохирургические операции челюстно-лицевой хирургии
Для тотальных и субтотальных дефектов нижней челюсти предпочтителен малоберцовый кожно-костный лоскут. Малоберцовая кость обладает достаточно большими опорными свойствами, имея в наличие достаточно большое количество кортикального компонента, и легко поддается моделированию для воссоздания анатомических контуров. Подвздошный или по-другому паховый кожно-костный лоскут оптимален для реконструкции небольших дефектов нижней челюсти, в последних случаях возможно иногда применение свободной подвздошной кости.
Для тотальных и субтотальных дефектов верхней челюсти оптимальны лучевой кожно-костный и малоберцовый кожно-костный лоскуты. В тех случаях, когда дефект охватывает скуло-верхнечелюстной контрфорс в сочетании с дефектом альвеолярного отростка, возможно выполнить восполнение костного дефекта кортикально-губчатыми теменными трансплантатами и нижнечелюстными, взятыми с ветви и подбородочной области свободными трансплантатами, обладающими мезенхимальным происхождением, что оптимально для реконструкции средней зоны лица.
Безусловно, доминантной остается алгоритм, направленный на приживление лоскута на сосудистой ножке. Если приходится выбирать между удобством для последующей дентальной имплантации в виде наличия кортикальной пластинки костного компонента аутотрансплантата в области воссозданного альвеолярного отростка для последующей имплантации и от этого коим или иным образом снижается надежность работы сосудистого анастомоза, необходимо выбирать надежность приживления. Часто возникают споры между хирургами-имплантологами и реконструктивными хирургами о том, как должна располагаться в области дефекта подвздошная кость, однако опыт показывает, что компромиссов не может быть, поскольку при тромбозе сосудистого анастомоза, теряется весь лоскут. Необходимо также понимать, что расположение губчатого компонента в области альвеолярного отростка не мешает последующей имплантации, поскольку в течение 6 месяцев происходит образование новой.
Для возвращения и нормализации функции жевания и способности питаться необходимо наличие:
В литературе мы не нашли определенного алгоритма или подходов, направленных на возвращение таких жизненно важных способностей как сосание и глотание, жевание и нормализация речевой функции. Для нормализации питания пациента необходимо наличие губ, в противном случае происходит слюнотечение с последующей мацерацией кожи и невозможность приема и отправления пищи в пищевод. Пациенты с дефектами мягких тканей приротовой области постоянно страдают гастритами, воспалительными явлениями ротоглотки, поскольку вакуумное свойство эвакуации пищи в пищевод снижено, многие адаптируются глотать с открытым ртом, запрокидывая голову назад, у последних усвоение углеводов нарушено, поскольку слюна принимает участие в очищении полости рта от остатков пищи, налета и бактерий, благодаря буферным свойствам, она нейтрализует отрицательное действие сильных кислот и щелочей в пределах емкости буфера, обеспечивает поступление ионов, необходимых для реминерализации зубов, обладает противобактериальными, противогрибковыми и противовирусными свойствами. Клод Бернар доказал, что мы распознаем функции органа, выявляя последствия его отсутствия. С точки зрения функционального возвращения способности питаться второе место нашего алгоритма занимает наличие челюстей. Для устранения дефектов части или всей челюсти мы применяем предоперационное планирование.
Предоперационное планирование челюстей ведется при помощи 3D визуализирующих программ, позволяющих моделировать размеры и формы аутотрансплантатов с учетом позиционирования мыщелковых отростков нижней челюсти в височных ямках (в переднее-верхнее положение в суставных впадинах) по КТ-сканам. Несмотря на то, что мы выполняем реконструкцию в прежнем прикусе, чаще всего приходится сталкиваться с уже ремоделированным ВНЧС и нарушенным прикусом. Поэтому необходимо планирование с учетом последующего достижения центральной окклюзии в центральном соотношении. Функциональное исследование окклюзии заключается в сравнении центральной окклюзии (ЦО- окклюзия при которой наблюдается максимальный контакт между зубами верхней и нижней челюсти) и центрального соотношения (ЦС-состояние, при которой головки нижней челюсти занимают переднее-верхнее положение в суставных впадинах). В случае существенной разницы необходимо описание различий. Так существенная разница между этими состояниями чаще встречается при асимметричных деформациях и при деформациях II-го класса по Энглю. Определение ЦС важно для правильного составления операционного плана.
При планировании устранения верхнечелюстных дефектов, мы учитываем необходимость восстановления контрфорсов, а также воздухоносность верхней челюсти. Контрфорсы являются важнейшей составляющей для опоры альвеолярного отростка, в противном случае после протезирования возникает подвижность верхней челюсти.
Хотя восстановление утраченной гайморовой полости и слизистой выстилки не является возможным, необходимо восстановление анатомической близости, поэтому заполнение скуловерхнечелюстного контрфорса подвздошной костью является некорректным. Оптимально использование свободных расщепланных нижнечелюстных или теменных аутокостных блоков по форме в комбинации с костью на сосудистом питании. В дальнейшем, возможно, с развитием технологий применения стволовых клеток, мы научимся восстанавливать и истинную слизистую выстилку верхнечелюстных или околоносовых пазух.
В реконструкции верхней челюсти мы используем малоберцовый аутотрансплантат для реконструкции тотальных дефектов и лучевой при субтотальных. При использовании лучевого кожно-костного лоскута в последующем для постановки дентальных имплантатов возникает необходимость воссоздания второго кортикально-губчатого слоя альвеолярного отростка с лингвальной стороны, что возможно сделать при помощи теменных или нижнечелюстных свободных аутоблоков.
В челюстно-лицевой микрохирургии при необходимости воссоздания изгибов костей, в выборе трансплантатов с наличием кости мы ограничены подвздошным, малоберцовым, лучевым лоскутами, поскольку лишь последние позволяют 3 D моделирование костного компонента конгруентно дефекту.
Чаще всего даже при оптимальном выборе трансплантата, проведении всех диагностических мероприятий, мы сталкиваемся с дизокклюзией при устранении субтотальных дефектов челюстей, поскольку до сих пор в стране остается открытой проблема одномоментной реконструкции после резекции. Необходимо понимать, что если реконструкция выполняется не одномоментно с резекцией челюсти и даже не накладывается временная титановая конструкция для поддержания прикуса, происходит ремоделирование височно-нижнечелюстного сустава как со здоровой, так и со стороны патологии и нарушение трофики жевательной мускулатуры. В этих случаях до постановки дентальных имплантатов и до протезирования прижившегося трансплантата, выполняется ортодонтическая фиксация прикуса в виде применения брекет-систем и мини-имплантатов, а также миорелаксация жевательных мышц со стороны здоровой челюсти в применении Ботекс-терапии или миотроника.
Микрохирургическая аутотрансплантация в целях реконструкции челюстей в своем развитии на наш взгляд прошла несколько этапов:
1-й этап – качественное взятие аутотрансплантата, минимальное ее моделирование, и перенос в реципиентную зону. Основной задачей этого этапа было обеспечение приживления трансплантата (с 1978 – 1990 гг).
Нами разработан алгоритм лечения пациентов с дефектами челюстей:
1. Предоперационное 3 D планирование и изготовление стереолитографических и накусных шаблонов. Планирование с учетом последующей дентальной имплантации и протезирования. Выбор оптимального лоскута.
2. Восстановление контрфорсов при возможности, анатомических контуров альвеолярного отростка челюстей при помощи свободных и на сосудистой ножке костных трансплантатов.
3. Ремоделирование ВНЧС при устранении субтотальных дефектов нижней челюсти.
4. Дентальная имплантация и протезирование.
Микрохирургическая операция: резекция нижней челюсти, пораженной опухолью с одномоментной реконструкцией малоберцовым трансплантантом на сосудистой ножке
| 1. Резекция нижней челюсти, пораженной опухолью в пределах здоровых тканей |  | |
| 2. Этап контроля резекции по предоперационному шаблону |  | |
| 3. Забор малоберцовой кости на сосудистой ножке | 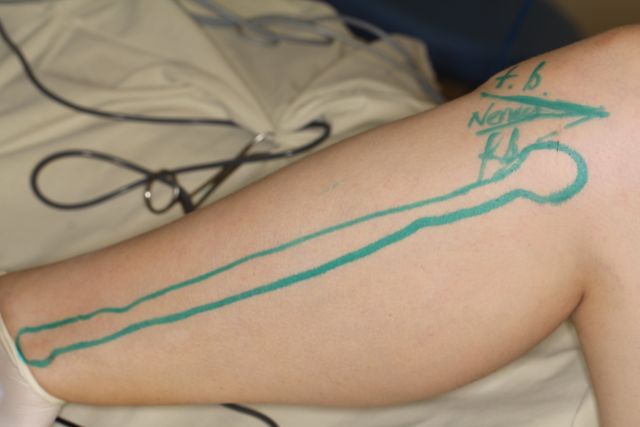 |  |
| 4. Этап моделирования забранного трансплантанта с использованием авторского прибора Караяна А.С. и Назаряна Д.Н. |  | |
| 5. Контроль смоделированного трансплантанта на предперационном шаблоне |  | |
| 6. Фиксация трансплантанта на сосудистой ножке к оставшимся здоровым фрагментам нижней челюсти |  | |
| | Дикарев Алексей Сергеевич |
Анатомия нижней челюсти
Нижняя челюсть крепится к черепу с помощью мыщелкового отростка.
Зубы крепятся к нижнему альвеолярному отростку челюсти.
В толще нижней челюсти проходят нижний альвеолярный нерв и кровеносные сосуды через нижнечелюстной канал. Нижний альвеолярный нерв обеспечивает чувствительность зубов, дёсен, кожи подбородка.
Варианты резекции нижней челюсти при раке
Реконструкция нижней челюсти
Реконструкция может быть выполнена одновременно с резекцией опухоли нижней челюсти. Реконструктивный этап длится 8 часов.
Для реконструкции нижней челюсти используется два вида лоскута:
Радиальный лоскут предплечья (RFF/chinese flap)
Малоберцовый лоскут (fibula free flap)
Реконструкция малоберцовым лоскутом позволяет провести дентальную имплантацию несъёмных зубов.
Виртуальное планирование реконструкции нижней челюсти
Планирование операции выполняется в специальной программе на компьютере: хирург определяет как правильно выделить лоскут, как удалить опухоль, как имплантировать лоскут.
Если пациент панирует установить дентальные импланты, то к планированию и проведению операции подключается хирург-имплантолог. Удаление опухоли, реконструкция и имплантация могут быть выполнены за одну операцию.
Варианты доступов при реконструкции нижней челюсти
Существует три варианта доступа для выполнения реконструкции нижней челюсти:
Классический вариант уже уходит в прошлое, в редких случаях требуется разрез по подбородку.
Видео одномоментной резекции и реконструкции нижней челюсти
Реконструкция нижней челюсти в России
В России реконструктивными операциями на голове и шее занимаются единицы хирургов. Именно поэтому в России до сих пор для лечения рака нижней челюсти применяется лучевая терапия, которая даёт худший прогноз выживаемости пациента по сравнению с хирургией.
Посмотрите истории пациентов, перенёсших реконструкцию нижней челюсти:
Резекция верхушки корня зуба
Методы современной стоматологии направлены на сохранение зубной единицы. К удалению прибегают в крайнем случае, если щадящие техники лечения неэффективны. Резекция верхушки корня зуба (апикоэктомия) – микрохиругическое вмешательство по иссечению пораженных инфекцией тканей с частью травмированного зубного корня. Операция проводится, если воспаление приняло форму кисты или гранулемы. Главным условием успешности подобного хирургического вмешательства, является своевременность обращения пациента к стоматологу. Если патологический процесс распространится на большую часть корня, зуб придется удалять.
Показания к операции
Когда операция не проводится
Как любое иное хирургическое вмешательства, апикоэктомия имеет ограничения и противопоказания. К ним относят:
Некоторые из ограничений к резекции корня – это показание к удалению пораженной единицы. Вторая часть относится к общим противопоказаниям к любому хирургическому вмешательству. Риск проведения операции для пациента оцениваются индивидуально.
Специалисты клиники Илатан прилагают все усилия для спасения зубной единицы, если для этого существует возможность. Но при наличии прямых показаний к удалению, к примеру, обширном поражении зубных тканей, апикоэктомию врач предлагать не будет.
Подготовка к процедуре
Предоперационная подготовка включает дезинфекцию зубного канала и его пломбирование. Канал герметично пломбируют на 2/3 длины за пару дней до вмешательства. Резекция верхушки корня проводится под местной инфильтрационной (для верхней челюсти) или проводниковой (для нижней челюсти) анестезией.
Этапы резекции
Резекция корня занимает 40-60 минут, зависит от расположения зуба. На клыках и резцах вмешательство провести легче, чем на многокорневых единицах.
Восстановительный период
Вся операция длится около часа, восстановительный период занимает до полугода и больше, в зависимости от того, насколько быстро регенерирует костная ткань. В первые 1-2 суток после хирургической процедуры, пациента беспокоит умеренная боль, отек, покраснение десны. Через 3-4 дня неприятные симптомы уменьшаются, состояние улучшается. Чтобы послеоперационный период прошел быстро и беспроблемно, врач даст необходимые рекомендации по уходу, назначит обезболивающие препараты, а также короткий курс антибиотикотерапии.
Уход после резекции зуба
Возможные осложнения
Резекция корня – микрооперация, цель которой сохранить полную функциональность пораженного зуба. Обычно, риск осложнений минимальный, но полностью их исключить нельзя. Иногда возможны следующие осложнения:
Иногда осложнения обусловлены особенностями строения челюсти, например, близкое расположение корней к верхнечелюстной пазухе. К осложнениям, вызванным несоблюдением врачебных рекомендаций, относят отек, воспаление тканей. Игнорирование совета по ограничению физнагрузки, чревато развитием кровотечения, несоблюдение гигиены – инфицированием раны.
Стоимость резекции корня зуба
Цена резекции корня формируется в зависимости от объемов хирургического вмешательства, затратами на расходный материал, анестезию. Результат процедуры полностью оправдывает потраченные средства. Ведь это дешевле, чем удаление с дальнейшей имплантацией и протезированием. Сколько стоит резекция зуба врач точно скажет после осмотра и диагностики.
Что такое резекция нижней челюсти
© Д.В. Сикорский, А.А. Чернявский, А.Н. Володин, С.О. Подвязников, С.В. Пенин, 2013
УДК 616.716.4-089.87:616.31-006.6
1 ГБУЗ НО «Нижегородский областной онкологический диспансер», Филиал №1, г. Нижний Новгород
2 ГБОУ ВПО «Нижегородская государственная медицинская академия» Минздрава РФ, г. Нижний Новгород
3 ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава РФ, г. Москва
Резюме. В статье представлены сведения о хирургической технике сегментарной резекции и реконструкции нижней челюсти с помощью титановой пластины с укрытием ее мышечной частью пекторального лоскута и функциональных результатах в хирургическом лечении местнораспространенного рака передних отделов полости рта после проведенного ранее лучевого и химиолучевого лечения.
Ключевые слова: нижняя челюсть, сегментарная резекция, реконструктивная пластина, пекторальный лоскут.
Сегментарная резекция подбородочного отдела нижней челюсти в ряде случаев является неотъемлемым компонентом комбинированной расширенной операции по поводу местнораспространенного и рецидивного орофарингеального рака. В данной клинической ситуации всегда актуален вопрос возможности реконструкции нижней челюсти после ее сегментарной резекции [2].
Непрерывность дуги нижней челюсти не восстанавливается после сегментарной резекции у соматически ослабленных больных, особенно при большой протяженности резецированного участка нижней челюсти; при отсутствии возможности медицинского учреждения обеспечить адекватную реконструкцию.
В этих случаях восполняется дефицит только мягких и покровных тканей переднего отдела полости рта, например с использованием пекторального кожномышечного лоскута [5,9]. Такой компромиссный вариант реконструктивного этапа операции обеспечивает восстановление целостности эпителиального покрова без фиксации между собой фрагментов нижней челюсти, которые в последующем дислоцируются медиально и кзади за счет тяги крыловидных мышц (преимущественно медиальной) [1].
Известна тяжесть функциональных нарушений, которые влечет за собой нарушение непрерывности дуги нижней челюсти с сегментарной резекцией подбородочного отдела. Кроме дефицита мягких и покровных тканей по окончании резекционного этапа операции, имеется дефект нижней челюсти в подбородочном отделе.
Именно резекция подбородочного отдела нижней челюсти, являющегося местом фиксации групп мышц языка, обуславливает наиболее тяжелые функциональные нарушения, связанные с дислокацией языка кзади без прежних взаимоотношений с дугой нижней челюсти.
В ходе выполнения сегментарной резекции подбородочного отдела нижней челюсти пересекаются оба передних брюшка двубрюшной мышцы. При этом смещается вниз и кзади подъязычная кость, к которой крепятся надподъязычные и подподъязычные мышцы, также принимающие участие в акте глотания.
Указанные функциональные нарушения вызваны нарушением подвижности языка, преимущественно с ограничением выдвигания его вперед, и проявляются затруднением глотания и артикуляции. То есть данные нарушения высококоординированного акта глотания и артикуляции приводят к наиболее выраженной социальной дезадаптации пациентов.
Невозможность адекватного глотания обуславливает необходимость длительного зондового питания и гастростомии. Аспирация содержимого полости рта в верхние дыхательные пути является показанием к сохранению трахеостомы на длительный срок для проведения адекватных санаций. Длительное сохранение трахеостомы особенно необходимо при стойкой дислокации языка кзади, которая может приводить к асфиксии, особенно в положении лежа на спине и во время сна. Такие больные являются полностью зависимыми от постоянного постороннего ухода из-за невозможности самостоятельного приема пищи и из-за сложностей общения вследствие затрудненного речеобразования.
Эти наиболее тяжелые в функциональном отношении последствия операции, сопровождающейся сегментарной резекцией подбородочного отдела нижней челюсти, кроме боязни косметических дефектов, зачастую служат причиной отказа пациентов от необходимого им хирургического вмешательства в комбинированном и комплексном лечении.
В данной работе основной интерес представляют клинические случаи, при которых прогнозируется восстановление самостоятельного глотания после проведения операции, т.е. без вмешательств в задних отделах полости рта и на структурах ротоглотки.
Материалы и методы
В основу данной работы положены клинические наблюдения над 81 больным местнораспространенным и рецидивным орофарингеальным раком, которым было проведено хирургическое лечение в 1-м онкологическом отделении ГБУЗ НО «Нижегородский областной онкологический диспансер», Филиал № 1 (до 2010 года — ГУЗ НО «Онкологический диспансер г. Нижнего Новгорода») в период с 2005 по 2011 год (табл. 1).
В первую (основную) группу вошли пациенты, которым выполнены комбинированные расширенные операции, заключающиеся в одновременном удалении орофарингеальной опухоли и лимфатических узлов шеи с нарушением непрерывности дуги нижней челюсти — 40 больных.
Во второй (контрольной) группе — 41 больной — хирургическое лечение выполнялось в типовом варианте без вмешательства на нижней челюсти и заключалось в стандартном иссечении первичной опухоли (14 больных), операции на путях лимфооттока шеи (17 больных) или одновременное их выполнение (10 больных).
К нарушениям непрерывности дуги нижней челюсти отнесены срединная мандибулотомия как доступ к опухолям «задних локализаций» и сегментарная резекция нижней челюсти, в том числе и с одномоментной реконструкцией.
Сегментарная резекция нижней челюсти выполнена 31 больному. Из них первичное восстановление непрерывности дуги нижней челюсти реконструктивной титановой пластиной Конмет выполнено 8 пациентам. По характеру и объему выполненных операций больные разделены на 2 группы (диаграмма 1)Клинический пример дан в виде выписки из истории болезни.
Больная З. 60 лет, история болезни № 2509, госпитализирована в 2009 году с диагнозом: мукоэпидермоидный C-r малой слюнной железы передних отделов дна полости рта, врастающий в подбородочный отдел нижней челюсти T4аN0M0 IVа ст.
Состояние после лучевой терапии в 2008 г. СОД 60 Гр Meta в лимфатические узлы шеи слева при излеченной первичной опухоли. Состояние после хирургического лечения в 2009 г. Рецидив с деструкцией подбородочного отдела нижней челюсти.
В связи с предполагаемой низкой чувствительностью опухоли, имеющей гистологическое строение, соответствующее мукоэпидермоидному раку, к химиопрепаратам, а также возврат заболевания после подведения СОД 60 Гр, единственно возможным вариантом противоопухолевого лечения остается выполнение многокомпонентной операции.
Выполнено фасциально-футлярное иссечение клетчатки шеи справа, трахеостомия, сегментарная резекция подбородочного отдела нижней челюсти и резекция тканей дна полости рта, реконструкция
подбородочного отдела нижней челюсти титановой пластиной Конмет, пластика пекторальным кожно мышечным лоскутом. Реконструктивная пластина выбрана для восстановления непрерывности дуги нижней челюсти в связи с отсутствием микрохирургических возможностей для реваскуляризации костного аутотрансплантата.
Мышцы языка подшиты к мышечной ножке пекторального лоскута, которой укрыта титановая реконструктивная пластина, с целью уменьшения дислокации языка кзади. Этот прием мы считаем обязательным при выполнении реконструктивного этапа операции после сегментарной резекции подбородочного отдела нижней челюсти. Таким образом формируется дно полости рта с фиксацией мышц языка. Также этот прием препятствует смещению подъязычной кости кзади и вниз, обеспечивая ее адекватное положение после операции.
В ближайшем послеоперационном периоде отмечен тотальный некроз кожной площадки. После некрэктомии, заключавшейся в удалении нежизнеспособных кожи и подкожно-жировой клетчатки с тканью молочной железы, отмечено адекватное кровоснабжение большой грудной мышцы, которой была укрыта реконструктивная пластина. В дальнейшем обращенная в полость рта поверхность большой грудной мышцы подверглась эпителизации.
Восстановление глотания происходило длительно, в течение 2 месяцев. Такой длительный период реабилитации связан не только со сроками эпителизации большой грудной мышцы в полости рта и продолжением зондового кормления, а в большей степени с продолжительностью формирования адекватных рубцов между мышцами языка и большой грудной мышцей, которые фиксированы между собой. Также длительно сохраняли трахеостому для адекватной санации трахеи при обучении глотанию.
В сравнении функциональных результатов обязательно следует учитывать разделение пациентов на группы в зависимости от состояния нижней челюсти по окончании резекционного этапа операции.
В контрольной группе восстановление глотания соответствовало срокам заживления послеоперационной раны в полости рта с учетом предшествовавшего операции функционального дефицита, а также купирования послеоперационного отека.
В основной группе на восстановление адекватного глотания оказывали влияние различные факторы, в том числе имеется зависимость от удаления мягких тканей и нарушения непрерывности дуги нижней челюсти.
При выполнении тотальной глоссэктомии всем пациентам наложена гастростома на фоне невозможности самостоятельного глотания вследствие массивного мягкотканного дефекта структур, обеспечивающих акт глотания. В случаях резекции стенок ротоглотки восстановление глотания происходило с замедлением.
Уровень сегментарной резекции также оказывалвесомое влияние на восстановление самостоятельного глотания. Так, резекция тела нижней челюсти,ее задней трети и ветви без удаления значительного объема мягких тканей не приводила к значимым нарушениям глотания.
Основные проблемы с восстановлением самостоятельного адекватного глотания были у пациентов, которым выполнена сегментарная резекция подбородочного отдела нижней челюсти. Это та группа больных, у которых прогнозировалось восстановление самостоятельного глотания. Именно у этих пациентов потребовалось более длительное нахождение трахеостомы и носопищеводного зонда в послеоперационном периоде — до 2,5 месяца после выполненной им операции.
В настоящее время в хирургии опухолей головы и шеи реконструкция нижней челюсти осуществляется в основном с помощью реконструктивной пластины
[8] или посредством реваскуляризированных костных аутотрансплантатов [1, 6]. Использование реконструктивной пластины осуществимо гораздо чаще, чем реваскуляризированных костных аутотрансплантатов, которые применимы только в условиях высокотехнологичной оснащенности.
Вопрос отторжения реконструктивной пластины весьма актуален и в настоящее время окончательно не решен. Подтверждением тому служит целый ряд публикаций, посвященный изучению и обсуждению данной проблемы. Поэтому разработка новых способов укрытия реконструктивной пластины при восстановлении нижней челюсти после сегментарной резекции является актуальной.
Прорезывание реконструктивной пластины, используемой для восстановления непрерывности дуги нижней челюсти, является весьма серьезным осложнением и может привести к необходимости повторной операции в этой тяжелой группе пациентов.
Поэтому многие авторы предлагают принимать определенные меры по предотвращению прорезывания реконструктивной пластины через кожу и со стороны полости рта [7].
Нами наблюдались случаи некроза кожной площадки пекторального кожно-мышечного лоскута при выполнении реконструкции пострезекционного дефекта [10]. В этой ситуации кожная площадка выполняет функцию «биологической повязки» — формирование грануляций на мышечной ткани происходит изолированно от окружающей среды и, после удаления нежизнеспособной кожи, зачастую, дефект оказывается адекватно укрытым мышечной тканью, покрытой грануляциями, которые быстро эпителизируются.
Этот феномен мы использовали для обоснования использования мышечной части лоскута для укрытия реконструктивной пластины при дефиците мягких тканей после окончания резекционного этапа операции.
На основании собственных клинических наблюдений был предложен, осуществлен и внедрен в практику способ укрытия реконструктивной пластины мышечной частью пекторального лоскута в случае сегментарной резекции нижней челюсти и восстановлении ее непрерывности титановой пластиной при достаточной площади покровных тканей (кожа и слизистая оболочка) и дефиците мягких тканей [3].
По результатам работы получен патент на изобретение №2477083 «Способ укрытия реконструктивной пластины при реконструкции нижней челюсти после сегментарной резекции», опубликован Бюл. № 7, 10.03.2013 [4].
Проводя клинические наблюдения за пациентами с местнораспространенным и рецидивным орофарингеальным раком, мы пришли к выводу, что нарушение непрерывности дуги нижней челюсти, по сравнению с другими факторами, оказывает наиболее значимое влияние на частоту развития послеоперационных осложнений, а также и на частоту прогрессирования опухоли после выполнения хирургического лечения.
На оценку хирургической техники и функциональных результатов другие факторы оказывают меньшее влияние. Даже разница в полученной СОД меньше влияет на развитие послеоперационных осложнений.
Сегментарная резекция подбородочного отдела нижней челюсти приводит к наиболее значимым для пациентов функциональным нарушениям — затруднению дыхания, глотания и артикуляции.
При этом даже реконструкция нижней челюсти не всегда приводит к полной реабилитации, так как даже фиксация мышц языка к пекторальному лоскуту, которым укрыта реконструктивная пластина, не обеспечивает прежних взаимоотношений языка с восстановленной дугой нижней челюсти.
Предложенный способ может быть рекомендован для укрытия реконструктивной пластины мышечной частью пекторального лоскута без кожной площадки при восстановлении дуги нижней челюсти после ее сегментарной резекции в случаях достаточных по площади покровных тканей (кожа, слизистая оболочка) и при дефиците мягких тканей.
2. Матякин Е.Г. Виды резекций нижней челюсти и методы пластики при раке полости рта / Е.Г. Матякин, М.Д. Алиев, А.А. Уваров [и др.] // Тезисы докладов I Международного симпозиума по пластической и реконструктивной хирургии в онкологии. — М., 1997 — С. 104/106.
3. Сикорский Д.В. Укрытие реконструктивной пластины с использованием мышечной части пекторального лоскута при реконструкции нижней челюсти после сегментарной резекции / Д.В. Сикорский, А.Н. Володин, А.А. Чернявский // Опухоли головы и шеи. — 2012. — № 1. — С. 17—22.
4. Сикорский Д.В. Способ укрытия реконструктивной пластины при реконструкции нижней челюсти после сегментарной резекции / Д.В. Сикорский, А.Н. Володин // Патент RU кл. A61B17/00 № 2477083 // Бюл. № 7, 10.03.2013.
5. Ariyan S. The pectoralis major myocutaneous flap. Aversatile flap for reconstruction in the head and neck / S. Ariyan // Plast. Reconstr. Surg. — 1979. — Vol. 63. — № 1. — P. 73—81.
6. Davidson J. A comparison of the results following oromandibular reconstruction using a radial forearm flap with either radial bone or a reconstruction plate / J. Davidson, В. Boyd, P. Gullane [et al.] // Plast. Reconstr. Surg. — 1991. — Vol. 88. — № 2. — P. 201—208.