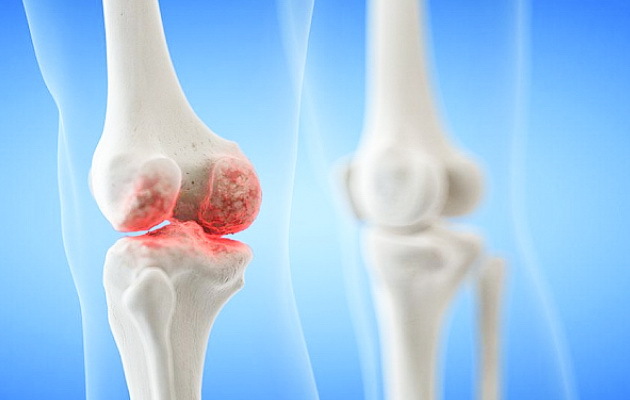
Ревматизм суставов
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Поражение суставов при ревматизме — постинфекционно-иммунологическое заболевание с воспалением соединительной ткани сердечно сосудистой, дыхательной и суставной систем. Страдают дети и подростки в возрасте 6-15 лет, у взрослых патологию диагностируют крайне редко. Возникает после перенесенного фарингита, ангины. Характеризуется воспалением, лихорадкой, слабостью, суставной болью. Клиническая картина зависит от пораженного органа или системы.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Июля 2021 года
Дата проверки: 19 Июля 2021 года
Содержание статьи
Причины ревматизма суставов
Основные причины воспаления соединительной ткани сердца и суставов следующие:
Патология активизируется при снижении иммунитета.
Симптомы патологии
При ревматическом поражении суставов наблюдаются следующие симптомы:
Чаще патология сопровождается кардитом. Особенность болезни — полное излечение при своевременном назначении адекватной противоревматической терапии.
Стадии развития
По классификации выделяют активную и неактивную фазы течения болезни. По характеру и продолжительности течения делят на следующие стадии:
По клиническим проявлениям:
Также выделяют дерматологическую форму — кольцевидная эритема, и хорею с выраженными неврологическими симптомами.
Как диагностировать
Что такое ревматизм суставов и как диагностируют патологию (симптомы схожи с большинством болезней суставов). Диагноз ставит врач ревматолог на основании результатов:
Инструментальная диагностика включает: рентген, ЭКГ, УЗИ, КТ.
МРТ – предпочтительный метод диагностики, выявляющий структурные изменения тканей в суставах, окружающих тканей, локализацию и распространенность инфекционно-воспалительного процесса.
К какому врачу обратиться
Лечением ревматизма суставов занимается врач-ревматолог. После диагностики могут понадобиться консультации инфекциониста, кардиолога, ортопеда или невролога. Восстановлением после лечения занимается физиотерапевт, врач ЛФК.
Реактивный артрит: причины
Кстати, установить предрасположенность к РеА можно лабораторно. Исследования доказали, что артриту в 50 раз более подвержены носители антигена HLA-B27 (их среди пациентов 65-95%).
Реактивный артрит: симптомы
Реактивный артрит может поражать один сустав, но чаще носит системный характер и затрагивает от 2 до 6 сочленений.
Чаще всего заболевание проявляет себя в суставах нижних конечностей. Эпизод начинается остро, с болей в области пораженных хрящей, повышения общей температуры тела и температуры суставов, утомляемости. Тупая ноющая боль ощущается во всем сочленении, усиливается в состоянии покоя. В ночное время суставы начинает выкручивать, по пробуждении или изменении позы отдыха наблюдается скованность, которая вызвана отеком и уходит после “разминки”, направленной на отток жидкости. Болевой синдром наблюдается при любых движениях, в особенности, с большой амплитудой, а также усиливается при пальпации пораженного сустава.
Первыми начинают болеть крупные и мелкие суставы конечностей, при этом пальцы ног и рук постепенно деформируются и распухают из-за накопления экссудата в суставе и отека мягких тканей. При тяжелом течении болезни и на поздних ее стадиях возникают также боли в позвоночнике (от них страдает примерно каждый 10-й пациент), которые свидетельствуют о разрушении межпозвоночных дисков и воспалительном процессе в прилегающих тканях.
Также ухудшается аппетит, снижается масса тела, увеличиваются лимфоузлы (особенно, в области паха, шеи, подмышечных впадин).
Первые признаки реактивного артрита обычно проявляются спустя месяц после попадания инфекции в организм (например, после полового акта или ОРЗ).
Клинические симптомы реактивного артрита таковы:
Классическая “триада” реактивного артрита, известная также как болезнь Рейтера, включает:
Как лечить реактивный артрит
Лечение реактивного артрита ведется по трем направлениям:
Симптоматическое лечение направлено на устранение болей и локального воспаления. Если при обследовании не были выявлены проблемы с сердцем и почками, терапия заболевания проводится амбулаторно, т.е. на дому с выполнением врачебных рекомендаций по реактивному артриту.
Лечение реактивного артрита медикаментами
Лечение реактивного артрита препаратами основано на применении нестероидных противовоспалительных средств и антибактериальной терапии. Для снятия воспаления могут использоваться иммунодепрессанты (только по назначению врача).
Выбор препаратов диктуется степенью воспаления, наличием висцеральных осложнений.
Топические средства (мази, кремы, гели на спиртовой основе) при необходимости комбинируются с внутрисуставными инъекциями глюкокортикостероидных препаратов (ГКК) и анальгетиками. При системном воспалении ГКК назначает перорально или инъекционно. Медикаментозное лечение мелких суставов проводится при помощи аппликаций с димексидом. При хронификации болезни лечащий врач должен выбрать базисный препарат. При постоянном обострении лечение может быть непрерывным.
Немедикаментозное лечение реактивного артрита
При реактивном артрите применяется лекарственный фонофорез, диадинамотерапия, ультразвуковая терапия, магнито- и лазеротерапия. Если больному противопоказаны другие виды физиотерапии, можно применять лечение пиявками.
В период ремиссии рекомендован массаж и лечебная физкультура с инструктором.
Диета при реактивном артрите
Специальная диета при реактивном артрите отсутствует, однако поддержание здорового, богатого хондропротекторами рациона предупреждает рецидивы заболевания.
Прогноз при реактивном артрите
Острый или подострый реактивный артрит при респираторной инфекции (ОРЗ, ОРВИ) быстро излечивается при помощи антибиотиков и НПВП. В хронической форме заболевание может вызывать приобретенные пороки сердечно-сосудистой, нервной системы, провоцировать болезни почек, легких и глаз.
Осложнения реактивного артрита встречаются нечасто и характерны для агрессивного течения заболевания у генетически предрасположенных пациентов. Чаще всего встречается эрозивное поражение суставов, деформация стопы, рецидивы или хронификация РеА. Иногда наблюдается недостаточность аортального клапана, катаракта и другие осложнения, которых можно избежать благодаря соблюдению клинических рекомендаций по реактивному артриту.
Клинические рекомендации при реактивном артрите
Также рекомендуется соблюдение гигиенического режима, здоровый образ жизни, иммуногенетическое консультирование. Предупреждение рецидивов требует раннего обращения к врачу по поводу симптомов и лечения реактивного артрита, тщательного выполнения медицинских рекомендаций.
Реактивный артрит у детей
Причины реактивного артрита у детей
Симптомы реактивного артрита у детей
Как правило, симптомы предшествующей инфекции на момент выявления РеА уже отсутствуют. Урогенитальные инфекции (такие как хламидиоз) могут вообще никак не заявлять о себе примерно в 40% случаев. По этой причине значимыми у детей являются следующие симптомы:
За 2-6 недель до появления ревматических признаков может наблюдаться:
Уже упомянутый синдром Рейтера может наблюдаться у детей в течение нескольких месяцев, а при отсутствии лечения может перерастать в ювенильный ревматоидный артрит.
Лечение реактивного артрита у детей
Ревматизм
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
«Men’s Health», медицинский блог (август 2016г.)
Еще в начале 20 века под понятием «ревматизм» подразумевались практически любые болезни суставов – у врачей не было необходимости и возможности дифференцировать эти недуги, тем более что и набор целительных процедур не отличался разнообразием. Сегодня же в арсенале врача-ревматолога широкий выбор методов диагностики, позволяющих отличать ревматизм от множества других заболеваний ревматологического профиля, для каждого из которых существует своя стратегия лечения.
Ревматизм – это заболевание преимущественно детей в возрасте от 6 до 15 лет, причем страдает в данной возрастной группе только 1 ребенок из 1000.
Ревматизм обычно начинается спустя некоторое время после стрептококковой инфекции носоглотки, а через несколько лет может превратиться в хроническое, неизлечимое заболевание. К счастью, только 1-3% пациентов, перенесших инфекцию, становятся жертвами ревматизма.
Причины ревматизма
Почему одни люди заболевают ревматизмом, а другие при тех же самых условиях нет? Больше шансов получить ревматизм у людей, часто болеющих лор-заболеваниями. В группе риска те, чьи родственники имеют данное заболевание, и те, у кого в крови обнаружился B-клеточный маркер D8/17.
Итак, факторы риска:
Клиническая картина ревматизма
Пусковым механизмом для развития ревматизма является попадание в организм стрептококка, в результате чего иммунная система начинает вырабатывать антитела для борьбы с инфекцией. Однако в самом организме, а именно в соединительных тканях и сердечной мышце, имеются такие же по структуре молекулы. В силу наличия этого фактора иммунитет начинает «воевать» со своими клетками. В итоге происходит поражение соединительной ткани, а это чревато пороками сердца и деформацией суставов.
Формы ревматизма
Симптомы ревматизма
Ревматизм имеет самые разнообразные проявления: поражение сердца, суставов, нервной и дыхательной системы. Через 2-3 недели после заболевания ангиной или фарингитом появляются первые признаки ревматизма: лихорадка, слабость, усталость, головная боль. У некоторых людей острый ревматизм начинается через 1-2 дня после переохлаждения, даже без связи с инфекцией.
Ревматизм сердца
Уже в начале заболевания начинаются боли в сердце, усиленное сердцебиение, одышка даже в состоянии покоя.
Ревматический полиартрит
При суставном ревматизме ног и рук появляются боли в коленных, локтевых, лучезапястных, плечевых суставах. Суставы отекают, активные движения в них ограничиваются. Как правило, после приема нестероидных противовоспалительных препаратов боли при ревматизме быстро проходят.
Кожный ревматизм
При кожном ревматизме повышается проницаемость сосудов. Поэтому на нижних конечностях появляются кожные высыпания.
Ревматический плеврит
Достаточно редкое проявление болезни. Основные симптомы: температура тела держится выше 38 градусов, сильные боли в области грудной клетки, сухой кашель, одышка, при аускультации можно услышать плевральный шум. Чаще заболевание ограничивается достаточно легкой формой плеврита.
Реактивный артрит
В последние годы отмечается рост заболеваемости реактивным артритом. Причины и механизм развития болезни изучены далеко не полностью, но уже существуют клинически подтвержденные схемы лечения, позволяющие подавлять воспалительный процесс на ранних стадиях. Надеемся, что информация из этой статьи поможет пациентам своевременно заподозрить заболевание и обратиться за медицинской помощью. Как лечить реактивный артрит, хорошо знают специалисты московской клиники «Парамита».
Что такое реактивный артрит (РеА)
Термин «реактивный артрит» впервые был использован более 50 лет назад для названия артритов, развивающихся после перенесенного иерсиниоза при отсутствии в суставах возбудителей инфекции. Но уже через несколько лет это название стали связывать с некоторыми инфекциями желудочно-кишечного тракта, мочеполовых органов и носоглотки.
В настоящее время реактивным артритом считается негнойное воспаление суставов, развивающееся не позднее, чем через 6 – 8 недель после перенесенной урогенитальной, кишечной или носоглоточной инфекции. Код по МКБ-10 М02.
Болеют чаще молодые мужчины в возрасте 17 – 40 лет после перенесенных половых инфекций (женщины болеют значительно реже). У детей, подростков, а также лиц любого возраста и пола реактивный артрит может развиваться после перенесенных кишечных инфекций, а также инфекций носоглотки.
Выделяют также синдром Рейтера, развивающийся после перенесенной урогенитальной инфекции и проявляющийся в виде трех основных симптомов: артрита, конъюнктивита и уретрита.
Причины заболевания
Основными причинами реактивного артрита являются перенесенная инфекция и генетическая предрасположенность. К инфекциям, способным вызывать РеА, относятся:
Перенесенная инфекция является триггером (пусковым фактором), запускающим цепь иммуно-аллергических и воспалительных реакций. Происходит это преимущественно у генетически предрасположенных лиц, имеющих в организме антиген HLA–B27, вызывающий дисбаланс в иммунной системе, что приводит к усиленному образованию простагландинов и цитокинов – биологически активных веществ, вызывающих воспаление.
Длительный воспалительный процесс поддерживается также не полностью удаленными инфекционными возбудителями и появлением антител к ним. Особенно длительно протекают реактивные артриты, вызванные урогенитальной инфекцией (хламидиями, микоплазмами, уреаплазмами), внедряющейся в клетки и сохраняющей жизнеспособность в течение длительного времени. Сбои в иммунной системе вызывают аллергические и аутоиммунные (с аллергией на собственные ткани организма) процессы, также поддерживающие длительное воспаление.
Симптомы реактивного артрита
Независимо от причины заболевания, реактивный артрит развивается одинаково. К моменту появления первых симптомов реактивного артрита все проявления триггерной инфекции заканчиваются или протекают незаметно.
Первые признаки РеА
Заболевание начинается через 3 – 30 дней (иногда больше) после перенесенной инфекции остро с повышения температуры тела, головной боли, недомогания, появления воспалительного процесса в суставах. Поражаются чаще один или несколько асимметрично расположенных суставов нижних конечностей. Чаще всего это коленный, голеностопный и суставы пальцев стоп.
Кожа и подкожные ткани над пораженным суставом покрасневшие, отекшие, болезненные. Иногда сразу же появляются боли в нижней части спины – признак поражения крестцово-подвздошных сочленений и суставов позвоночника. При появлении первых признаков воспаления суставов необходимо обращаться в врачу. В клинике «Парамита» вам обязательно помогут.
Явные симптомы
Реактивный артрит может протекать в виде:
Кроме симптомов реактивного артрита с болями и нарушением функции пораженных суставов характерно также поражение околосуставных тканей – связок, сухожилий, околосуставных капсул (энтезиты). Особенно характерно поражение пятки (подпяточный бурсит), сопровождающееся сильными болями и воспаление околосуставных тканей, а также 1-го пальца стопы с покраснением и отеком тканей – «палец-сосиска». Такие симптомы могут полностью нарушать функцию нижних конечностей – передвигаться становится невозможно из-за боли.
РеА урогенитального происхождения часто сочетается с длительно протекающим уретритом у мужчин или цервицитом у женщин, а также с поражением глаз (синдром Рейтера). Поражение глаз может протекать в виде небольшого конъюнктивита, но в некоторых случаях поражаются и более глубокие оболочки глаза.
Иногда при реактивном артрите появляются псориазоподобные высыпания на коже, ладонях и подошвах, а также похожие на псориатические поражения ногтей. На слизистой полости рта появляются безболезненные эрозии. Возможно также увеличение лимфатических узлов в паховой области.
Опасные симптомы
Наиболее опасным является реактивный артрит, связанный с урогенитальной инфекцией. Эта форма заболевания склонна к длительному рецидивирующему течению с последующим формированием ревматоидоподобного течения. Поэтому очень важно своевременно проводить адекватное лечение артрита.
Чем опасно заболевание
Опасность реактивного артрита в том, что он может перейти в длительно протекающее хроническое рецидивирующее заболевание с трудом поддающееся лечению.
Стадии РеА
Воспалительный процесс в суставах протекает в несколько стадий:
Возможные осложнения
Реактивный артрит нужно начинать лечить как можно раньше.
При длительном хроническом течении синдрома Рейтера возможно поражение зрительного нерва и слепота, а также к поражение репродуктивной системы и бесплодие.
Что делать при обострении
Если воспалительный процесс принял хроническое рецидивирующее течение, то необходимо проводить длительное лечение под контролем врача. При появлении первых признаков рецидива реактивного артрита следует:
Возможная локализация воспаления
При кишечной и урогенитальной формах реактивного артрита чаще поражаются суставы нижних конечностей. При носоглоточной форме – суставы верхних конечностей и височно-челюстной сустав.
Артрит нижних конечностей
Поражение нижних конечностей преимущественно начинается с больших пальцев ног и поднимается вверх (симптом лестницы), асимметрично поражая вышележащие суставы. При реактивном артрите воспаляются от одного до пяти суставов:
Хондропротекторы что это как выбрать, насколько они эффективны
ВЫ можете нам позвонить:
8 (8452) 98-84-68
и
+7-967-500-8468
или
Реактивный артрит
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные).
Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями.
Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.
История
Термин «реактивный артрит» впервые введен финскими учеными К. Aho, K. Sievers и Р. Ahvonen, в 1969 году описавшими возникновение артрита при энтероколите, вызванном иерсиниями. При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
Позже, по мере развития методов визуализации и лабораторной диагностики, в суставной среде больных были обнаружены внутриклеточные включения Chlamydia trachomatis, фрагменты ДНК и РНК микробов, а также циркулирующие иммунные комплексы. Позднее было выяснено, что в норме сустав не является стерильным, и в нем зачастую присутствует различные микроорганизмы.
По мере изучения была выявлена тесная взаимосвязь реактивного артрита с антигеном HLA–B27. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27 и могут повреждать при иммунном ответе собственные ткани организма.
Этиология
На сегодняшний день способность вызывать реактивный артрит выявлена у многих микроорганизмов:
Возбудители кишечных инфекций:
Yersinia enterocolitica
Yersinia pseudotuberculosis
Salmonella enteritidis
Salmonella typhimurium
Shigella flexneri
Shigella sonnei
Shigella Newcastle
Campylobacter jejuni
Clostridium difficile
Возбудители урогенитальных инфекций:
Chlamydia trachomatis
Возбудители инфекций дыхательных путей:
Mycoplasma pneumoniae
Chlamydophila pneumoniae
Эпидемиология
После перенесенной хламидийной урогенитальной инфекции реактивный артрит развивается в 1 — 3 % случаев. После кишечной — в 1,5 — 4 % случаев. Заболевают люди в возрасте 20 — 40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Патогенез
В развитии реактивного артрита выявлен феномен перекрестного реагирования антител к возбудителю с антигеном HLA-B27 главного комплекса гистосовместимости организма хозяина. Возможным объяснением этого является теория «молекулярной мимикрии» — структурное сходство белков клеточной стенки бактерий с белками клеток больного человека.
Существует несколько иммунологических гипотез патогенеза реактивного артрита.
Антиген-презентативная гипотеза: согласно ей комплекс HLA-B27 способен представлять на себе микробные пептиды, вызывающие артрит. Взаимодействуя с цитотоксическими CD8 Т-лимфоцитами, они вызывают лизис клеток хрящевой ткани и воспалительный процесс.
Нарушения сборки тяжелых цепей антигена HLA-B27: предложена в 2000 году R.A. Colbert и соавторами. Согласно ей, под воздействием полисахаридов микробных клеток нарушается синтез тяжелых цепей антигена HLA-B27. Это ведет к нарушению активности макрофагов, снижает эффективность их иммунного ответа и уничтожения бактериальных клеток, и может приводить к развитию воспаления в суставе.
Цитокиновая гипотеза. Предложена J. Sieper в 2001 году. Основана на исследованиях, показывающих дисбаланс цитокинов у больных реактивными артритами. Выявлено снижение Тh1-иммунного ответа (продукция ИФ-γ, ФНО-α, ИЛ-2 и ИЛ-12) в пользу Th2-иммунного ответа (синтез ИЛ-4 и ИЛ-10). При этом в макрофагах синовиальной жидкости снижается продукция ИФ-γ и ФНО-α и увеличивается продукция ИЛ-4, что способствует персистенции бактерий в суставе. Данная гипотеза находится в разработке и до настоящего времени окончательно не сформулирована.
В настоящее время положение о реактивных артритах как стерильных утратило свою актуальность. Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%). При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке.
Клиническая картина
Поражение суставов: Развивается в течение месяца после перенесенной инфекции. Поражаются преимущественно крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев) с одной стороны. Также могут быть вовлечены и другие суставы, редко более шести, часто возникает артрит крестцово-подвздошных суставов (сакроилеит) и вышележащих отделов позвоночника.
Поражение сухожилий: Вместе с суставами часто поражаются и сухожилия, в месте их прикрепления к кости, сухожильные сумки пальцев стоп и кистей с развитием дактилита.
Поражение слизистых оболочек: Конъюнктивит — чаще малосимптомный или бессимптомный, кратковременный. Могут развиваться неинфекционные уретрит, кольцевидный баланит, цервицит, эрозии полости рта, увеит.
Поражение кожи: Кератодермия (keratoderma blennorrhagica) — безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях.
Поражение ногтей: Чаще выявляется на пальцах стоп: жёлтое окрашивание, шелушение и разрушение ногтя.
Системные проявления: Увеличение лимфоузлов, особенно паховых. Перикардит, миокардит, приводящий к нарушениям проводимости сердца; недостаточность аортального клапана, плеврит, воспаление почек (гломерулонефрит). Возможно развитие полиневрита.
Синдром Рейтера
Основная статья: синдром Рейтера
Классическое проявление реактивного артрита, сочетает в себе «триаду Рейтера»: поражение суставов (артрит, синовит), глаз (конъюнктивит, увеит), и слизистых мочеполовых органов (уретрит). В случае присоединения кожных проявлений (кератодермия) носит название «тетрада Рейтера». Впервые описана Бенджамином Броди, а затем в 1916 году немецким военным врачом Гансом Конрадом Рейтером у переболевшего дизентерией солдата.
В настоящее время рассматривается как особая форма реактивного артрита. Заболевание начинается через 2 — 4 недели после перенесенной хламидийной или кишечной инфекции, чаще с поражения урогенитального тракта. Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Диагностика
Диагностические критерии
Критерии III Международного совещания по реактивному артриту (Берлин, 1996 г):
Исследование на результат:
Общий анализ крови: лейкоцитоз, повышение СОЭ, нормохромная анемия.
Общий анализ мочи: возможна протеинурия, микрогематурия, лейкоцитурия
АТ, ПЦР: к хламидиям часто положительны
АТ: к гонококкам положительны только в случае микст-инфекции
Анализ кала: Возможно выявление сальмонелл, шигелл
Антиядерные АТ: Отсутствуют
Ревматоидный фактор: Отсутствует
Дополнительные исследования включают анализ синовиальной жидкости. Признаками достоверного диагноза реактивного артрита являются: низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000-10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Инструментальные исследования
Обязательные: рентгенологическое исследование пораженных суставов. Характерно: изменения могут быть замечены только при длительном течении заболевания; возможно выявление одностороннего сакроилеита, чаще у носителей антигена HLA-B27. Грубые изменения кости и хряща, оссификаты — нехарактерны.
Дополнительные: эхокардиография (выявление поражения аортальных клапанов).
Лечение
Исход болезни тесно связан с уничтожением (эрадикацией) возбудителя, в связи с чем необходимо длительное применение антибактериальных препаратов. Цели симптоматического лечения — устранение болей и воспаления в суставах.
Лечение обычно проводится амбулаторно, госпитализации требуют случаи тяжелого артрита с системными проявлениями, неясные случаи, требующие уточнения диагноза.
Немедикаментозное лечение
Показан двигательный режим: покой пораженной конечности в течение первых двух недель заболевания, однако фиксация сустава и иммобилизация не показаны. Холод на пораженный сустав. В дальнейшем назначается ЛФК по индивидуальному плану. Необходимости придерживаться специальной диеты нет.
Лекарственная терапия
1. Антибактериальная терапия имеет первостепенную важность в случае выявления хламидийной инфекции, проводится длительно. Применяются препараты в основном трех групп, действующих на внутриклеточные микроорганизмы: макролиды, фторхинолоны и тетрациклины.
Доксициклин 0,3 г в сутки, внутрь в 2 приёма в течение 30 дней;
Азитромицин 1 г в сутки в первый день, затем по 0,5 г/сут внутрь в течение 30 дней;
Кларитромицин 0,5 г в сутки, внутрь в 2 приёма в течение 30 дней;
Спирамицин 9 МЕ в сутки, в 3 приёма в течение 30 дней.
Препараты второго ряда (при непереносимости или неэффективности вышеуказанных ЛС):
Офлоксацин 600 мг в сутки внутрь в 2 приёма в течение 30 дней;
Ципрофлоксацин 1500 мг в сутки, внутрь в 2 приёма в течение 30 дней;
Ломефлоксацин 400—800 мг в сутки, внутрь в 1-2 приёма в течение 30 дней.
В случае энтероколита эффективность антибиотиков не доказана.
2. НПВП — оказывают симптоматическое действие: снимают боль и воспаление суставов.
Диклофенак внутрь 2-3 мг/кг/день в 2-3 приема;
Напроксен внутрь 15-20 мг/кг/день в 2 приема;
Ибупрофен внутрь 35-40 мг/кг в 2-4 приема;
Нимесулид внутрь 5 мг/кг в 2-3 приема;
Мелоксикам внутрь 0,3-0,5 мг/кг в 1 прием.
Все без исключения НПВС оказывают негативное влияние на желудок и почки! Поэтому небходимо использовать наименьше возможную дозу.
При приеме НПСВ необходимо следить за анализами крови для контроля почек и печени. Так же обязательно использовать препараты для защиты желудка (Омепрозол. )
3. Глюкокортикоиды — при тяжелом течении артрита применяются для внутрисуставного введения. Необходимым условием является исключение септического артрита.
4. Иммуносупрессоры — применяются при тяжелом и затяжном течении, появлении признаков спондилоартрита, высокой активности артрита.
Течение и прогноз
Продолжительность первичного случая в среднем составляет 3-6 мес. Зачастую симптомы сохраняются до 12 и более месяцев. Отмечается большая склонность к развитию рецидивов у больных с синдромом Рейтера, как из-за возможности реинфицирования, так персистирования хламидийной инфекции.
Исход острого в хронический артрит наблюдается у 20-50 % больных.
В 15 % случаев развивается тяжелое нарушение функции суставов.
Наиболее тяжелое протекание реактивного артрита — у ВИЧ-инфицированных больных.
Сроки временной нетрудоспособности при остром течении составляют 30-60 дней, при подостром 35-65 дней, при обострении хронического — 30-35 дней.
При затяжном течение реактивного артрита, имеется большая вероятность перехода его в одно из хронических заболеваний группы серонегативных спондиартритов (Анкилозирующий спондилит)
Профилактика
Профилактика реактивного артрита сводится к профилактике вызывающих его инфекций: соблюдение гигиенического режима в отношении кишечных инфекций, кипячение воды, мытье рук, соблюдение правил хранения и приготовления пищи. Людям, имеющим положительный антиген HLA-B27, рекомендуется профилактический прием антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сут). Для профилактики хламидиоза применяются средства защиты при случайных половых контактах.
© 2021 Медицинский центр «ООО «Практическая ревматология»