Cиндром Морганьи-Адамса-Стокса
Синдром Морганьи-Адамса-Стокса_- это внезапный обморок, в результате резкого снижения сердечного выброса и острого нарушения сердечного ритма, вызывающего ишемию мозга. Нарушения сердечного ритма может выражаться блокадами, пароксизмальной тахикардией, фибрилляцией желудочков и др. Обморок может сопровождаться судорогами, нарушением дыхания.
Симптомы синдрома Морганьи-Адамся-Стокса
Симптомы синдрома Морганьи-Адамся-Стокса выражаются внезапным головокружением, потемнением в глазах, шумом в ушах и последующей потерей сознания. Затем появляются судороги, кожа становится бледной, кончики пальцев, губы, нос, уши приобретают синюшный оттенок. Пульс плохо прощупывается, Артериальное давление не удается измерить. Зрачки расширяются. В подобных ситуациях следует оказать соответствующую помощь, восстанавливающую нормальную сократительную работу сердца, после чего пациент приходит в сознание. Обморок может быть вызван стрессами, чувством тревоги или резким изменением положения тела. Во время приступа применяются экстренные реанимационные мероприятия. В случае длительного кислородного голодания, которое длится дольше 5 минут, может существенно пострадать нервная система, интеллект. Прогноз будет тем хуже, чем чаще возникают приступы МАС.
Лечение синдрома Морганьи-Адамса-Стокса
Лечение синдрома Морганьи-Адамса-Стокса наши специалисты проводят после предварительного обследования пациента с целью определения характера нарушений, которые провоцируют проявление этого заболевания. При диагностировании используются современные методы исследования, включающие и суточный мониторинг. Применение антиаритмических препаратов и электрокардиостимуляция являются основными направлениями в лечении синдрома МАС. Своевременное диагностирование и соответствующее лечение позволяют значительно улучшить качество жизни больного.
Что такое приступы мас
Синонимы синдрома Морганьи-Адамса-Стокса. S. Adams—Stokes. S. Stokes. S. (M.) Stokes—Adams. Полная атриовентрикулярная сердечная блокада. «Сердечная блокада». S. Spens. Приступ Adams—Stokes. «Медленный пульс» (Charcot).
Определение синдрома Морганьи-Адамса-Стокса. Приступообразно развивающиеся расстройства мозгового кровообращения, вызванные поражением сердца или кровеносных сосудов.
Авторы. Morgagni Giovanni Battista — итальянский хирург, анатом и патолог. Падуя, 1682—1771. Adams Robert — ирландский врач, Дублин, 1791—1875. Stokes William — ирландский врач, Дублин, 1804—1878. Spens Thomas — британский врач. Эдинбург, 1764—1842. Впервые синдром описал Morgagni в 1765 г.
Название синдрома предложил в 1893 г. Huchard. Впоследствии соответствующие клинические наблюдения опубликовали Adams (1827), Stokes (1846), а также Spens (1792 — 1793).
Симптоматология синдрома Морганьи-Адамса-Стокса:
1. Приступообразно развивающаяся потеря сознания, иногда с эпилептиформными припадками. Могут встречаться также (в ослабленной форме) чрезвычайно кратковременные расстройства (по типу абсанса).
2. Приступам часто предшествуют ауроподобные состояния (чувство недомогания, давления в груди, головокружение).
3. Во время приступов развивается резко выраженная брадикардия, потеря пульса, падение артериального давления, бледность (иногда сочетающаяся с цианозом). Брадикардия может быть и в межприступном периоде.
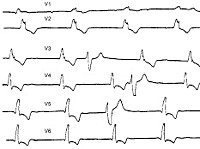
4. ЭКГ: во время приступов — трепетание или мерцание желудочков или асистолия, затем — частичная или полная атрио-вентрикулярная блокада.
Этиология и патогенез синдрома Морганьи-Адамса-Стокса. Единой этиологии страдания нет. Условиями развития приступов являются нарушения сердечной проводимости и раздражимости. Разрешающими факторами могут быть экстракардиальные неврогенные влияния (продолговатый мозг, центр кровообращения, вагус) или психические раздражения («мозговой S. Morgagni—Adams—Stokes» в узком смысле).
Анатомической основой синдрома являются воспалительные, токсические, дегенеративные или врожденные изменения миокарда (например, дефект межжелудочковой перегородки с отсутствием узла Kent).
Дифференциальный диагноз. Семейные брадикардии. S. Wolff— Parkinson—White (см.). S. Hegglin II (см.). Пароксизмальная тахикардия. Альтернирующая брадикардия — тахикардия. Предсердная брадикардия.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Синдром Морганьи–Адамса–Стокса
Синдром Морганьи–Адамса–Стокса (синдром МАС) — нарушение сознания, обусловленное резким снижением сердечного выброса и ишемией головного мозга вследствие остро возникшего нарушения сердечного ритма
Классификация
• Брадиаритмическая форма (см. Блокада атриовентрикулярная, Синдром слабости синусно-предсердного узла). Тяжесть синдрома МАС зависит от двух факторов: •• длительности асиситолии ••• при длительности 4–4,5 с чёткой симптоматики может не быть ••• 5–9 с — головокружение, потемнение в глазах ••• 10–15 с — потеря сознания; •• состояния мозгового кровообращения (каждый больной имеет свой индивидуальный порог начала приступа).
• Тахиаритмическая форма — возникает при высокой частоте сердечного ритма (200 в минуту и более), особенно при сниженной сократительной функции миокарда. Высокая частота сердечного ритма часто возникает при наличии дополнительных проводящих путей с коротким эффективным рефрактерным периодом (>270 мс), при развитии фибрилляции, трепетания предсердий, реципрокной АВ-тахикардии (см. Синдром Вольффа–Паркинсона–Уайта, Фибрилляция предсердий, Трепетание предсердий, Тахикардия желудочковая, Синдром удлинения интервала Q–T).
Клинические проявления • Внезапное головокружение или потеря сознания • Бледность • Артериальная гипотензия • Тоникоклонические судороги (при асистолии желудочков длительностью более 15 с) • Резкая брадикардия или тахикардия.
Специальные исследования • ЭКГ • Суточное мониторирование ЭКГ • ЭхоКГ • Электрофизиологическое исследование
ЛЕЧЕНИЕ
Брадиаритмическая форма • Временная эндокардиальная или трансторакальная наружная ЭКС • Медикаментозная терапия позволяет выиграть время для подготовки к проведению ЭКС •• Атропин — 1 мг в/в, повторяют через 3–5 мин до получения эффекта или достижения общей дозы 0,04 мг/кг •• При отсутствии эффекта — аминофиллин в/в струйно медленно в дозе 240–480 мг •• При отсутствии эффекта — либо допамин в дозе 100 мг, либо эпинефрин в дозе 1 мг (изопреналин 1 мг) в 250 мл 5% р-ра глюкозы в/в, постепенно увеличивая скорость инфузии до достижения минимально достаточной ЧСС • Хирургическое лечение — показана имплантация ЭКС.
Тахиаритмическая форма • Купирование пароксизма тахикардии электроимпульсной терапией. При синдроме удлинённого интервала Q–T, осложнённого желудочковой тахикардией типа «пируэт», показано внутривенное введение препаратов магния (см. Тахикардия желудочковая, Синдром удлинения интервала Q–T) • Хирургическое лечение •• При синдроме Вольффа–Паркинсона–Уайта — абляция дополнительных проводящих путей •• При фибрилляции и трепетании предсердий — абляция пучка Хиса с имплантацией ЭКС (в режиме VVI) •• При желудочковой тахикардии — имплантация кардиовертера-дефибриллятора.
Синонимы • Синдром Адамса–Стокса • Синдром Адамса–Морганьи–Стокса • Синдром Спенса • Синдром Стокса.
МКБ-10 • I45.9 Нарушение проводимости неуточнённое
Код вставки на сайт
Синдром Морганьи–Адамса–Стокса
Синдром Морганьи–Адамса–Стокса (синдром МАС) — нарушение сознания, обусловленное резким снижением сердечного выброса и ишемией головного мозга вследствие остро возникшего нарушения сердечного ритма
Классификация
• Брадиаритмическая форма (см. Блокада атриовентрикулярная, Синдром слабости синусно-предсердного узла). Тяжесть синдрома МАС зависит от двух факторов: •• длительности асиситолии ••• при длительности 4–4,5 с чёткой симптоматики может не быть ••• 5–9 с — головокружение, потемнение в глазах ••• 10–15 с — потеря сознания; •• состояния мозгового кровообращения (каждый больной имеет свой индивидуальный порог начала приступа).
• Тахиаритмическая форма — возникает при высокой частоте сердечного ритма (200 в минуту и более), особенно при сниженной сократительной функции миокарда. Высокая частота сердечного ритма часто возникает при наличии дополнительных проводящих путей с коротким эффективным рефрактерным периодом (>270 мс), при развитии фибрилляции, трепетания предсердий, реципрокной АВ-тахикардии (см. Синдром Вольффа–Паркинсона–Уайта, Фибрилляция предсердий, Трепетание предсердий, Тахикардия желудочковая, Синдром удлинения интервала Q–T).
Клинические проявления • Внезапное головокружение или потеря сознания • Бледность • Артериальная гипотензия • Тоникоклонические судороги (при асистолии желудочков длительностью более 15 с) • Резкая брадикардия или тахикардия.
Специальные исследования • ЭКГ • Суточное мониторирование ЭКГ • ЭхоКГ • Электрофизиологическое исследование
ЛЕЧЕНИЕ
Брадиаритмическая форма • Временная эндокардиальная или трансторакальная наружная ЭКС • Медикаментозная терапия позволяет выиграть время для подготовки к проведению ЭКС •• Атропин — 1 мг в/в, повторяют через 3–5 мин до получения эффекта или достижения общей дозы 0,04 мг/кг •• При отсутствии эффекта — аминофиллин в/в струйно медленно в дозе 240–480 мг •• При отсутствии эффекта — либо допамин в дозе 100 мг, либо эпинефрин в дозе 1 мг (изопреналин 1 мг) в 250 мл 5% р-ра глюкозы в/в, постепенно увеличивая скорость инфузии до достижения минимально достаточной ЧСС • Хирургическое лечение — показана имплантация ЭКС.
Тахиаритмическая форма • Купирование пароксизма тахикардии электроимпульсной терапией. При синдроме удлинённого интервала Q–T, осложнённого желудочковой тахикардией типа «пируэт», показано внутривенное введение препаратов магния (см. Тахикардия желудочковая, Синдром удлинения интервала Q–T) • Хирургическое лечение •• При синдроме Вольффа–Паркинсона–Уайта — абляция дополнительных проводящих путей •• При фибрилляции и трепетании предсердий — абляция пучка Хиса с имплантацией ЭКС (в режиме VVI) •• При желудочковой тахикардии — имплантация кардиовертера-дефибриллятора.
Синонимы • Синдром Адамса–Стокса • Синдром Адамса–Морганьи–Стокса • Синдром Спенса • Синдром Стокса.
МКБ-10 • I45.9 Нарушение проводимости неуточнённое
Неотложная помощь при приступе аритмии у больных с синдромом Адамса-Стокса-Морганьи
При данном синдроме наблюдается прекращение или резкое урежение эффективной сократительной деятельности сердечной мышцы. Больной обычно теряет сознание, возможны остановка дыхания, резкое побледнение кожных покровов, судороги. Продолжительность приступов при синдроме Адамса-Стокса-Морганьи составляет от нескольких секунд до нескольких минут. Нормальная сердечная деятельность восстанавливается самостоятельно или после оказания медицинской помощи. В некоторых случаях данный синдром может привести к смертельному исходу. Именно поэтому важно своевременно и правильно провести реанимационные мероприятия.
Общая информация о синдроме: распространенность, механизм развития
Синдром Адамса-Стокса-Морганьи наиболее распространен среди пациентов с атриовентрикулярной блокадой II–III степени. Он также наблюдается у больных с синдромом слабости синусового узла, преждевременным возбуждением желудочков, мерцательной тахиаритмией, пароксизмальной тахикардией.
В основе механизма развития синдрома Адамса-Стокса-Морганьи лежит асистолия желудочков на фоне сохранения активности предсердий, что обычно наблюдается у пациентов с атриовентрикулярной блокадой. Во время приступа у больных может возникнуть фибрилляция или трепетание желудочков. В редких случаях остановка кровообращения связана с гемодинамически неэффективными приступами мерцательной аритмии или пароксизмальной тахикардии.
Оказание неотложной помощи
Как и при любой остановке системного кровообращения, при возникновении синдрома Адамса-Стокса-Морганьи следует начать реанимационные мероприятия. Во время приступа у пациентов с атриовентрикулярной блокадой нередко сердечная деятельность в полном объеме восстанавливается после непрямого массажа миокарда. В этом случае нет необходимости в проведении реанимации в полном объеме. Если приступ возник на фоне гемодинамически неэффективной тахиаритмии, для восстановления нормального ритма требуется экстренная ЭИТ (электроимпульсная терапия).
Синдром Адамса-Стокса-Морганьи у пациентов с синдромом слабости синусового узла или атриовентрикулярной блокадой является показанием к электростимуляции сердца. Если в наличии имеется соответствующее оборудование, процедуру можно провести даже до госпитализации. Например, для восстановления ритма можно использовать стимуляцию при помощи пищеводного электрода.
При синдроме Адамса-Стокса-Морганьи также может применяться медикаментозное лечение. Препараты вводятся подкожно или внутривенно (капельно). Некоторые средства могут использоваться в виде таблеток (сублингвально). Конкретные препараты подбирает врач.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Препарат Пропанорм может быть найден
в удобной пациенту аптеке, в том числе с использованием on-line сервисов, например:
Синдром Морганьи-Адамса-Стокса
Синдром Морганьи-Адамса-Стокса – это комплекс симптомов, обусловленных резким снижением сердечного выброса и ишемией головного мозга у больных, страдающих выраженными нарушениями ритма. Проявляется в виде приступов синкопе, судорог, фибрилляции желудочков, асистолии. Диагноз устанавливается по наличию характерной клинической картины, изменениям на электрокардиограмме, результатам суточного мониторирования. Заболевание дифференцируют с эпилепсией, истерическим припадком. Лечение состоит из реанимационных мероприятий в момент развития симптоматики и последующего терапевтического восстановления нормальной работы сердца.
МКБ-10
Общие сведения
Впервые синдром Морганьи-Адамса-Стокса был описан итальянским анатомом и врачом Д. Морганьи в 1761 году. В период с 1791 по 1878 г заболевание изучалось ирландскими кардиологами Р. Адамсом и В. Стоксом. С учетом вклада всех специалистов синдром был назван их именами. Патология распространена среди пациентов, страдающих сердечными болезнями, в первую очередь – блокадами внутрисердечной проводимости и синдромом слабости синусового узла. Чаще диагностируется у людей старше 45-55 лет, мужчины составляют около 60% от общего числа больных. Максимальное количество случаев регистрируется в развитых странах, жители которых склонны к гиподинамии и подвержены воздействию кардиотоксических веществ. В государствах «третьего мира» синдром встречается сравнительно редко.
Причины
К развитию болезни приводят врожденные органические изменения в строении проводящей системы, а также нарушения, возникающие под влиянием внешних патогенетических факторов. К их числу относят передозировку антиаритмическими средствами (новокаинамид, амиодарон), профессиональную интоксикацию хлорорганическими соединениями (винилхлорид, четыреххлористый углерод), дистрофические и ишемические изменения миокарда, затрагивающие крупные узлы системы автоматизма (синатриальный, атриовентрикулярный). Кроме того, синдром может формироваться в результате возрастной дегенерации АВ-центра. Непосредственно приступ имеет следующие причины:
Патогенез
В основе лежит резкое сокращение сердечного выброса, которое становится причиной замедления кровотока, недостаточного снабжения органов и тканей кровью, кислородом, питательными веществами. Первоначально от гипоксии страдают нервные структуры, в том числе головной мозг. Работа ЦНС нарушается, происходит потеря сознания. Чуть позже возникают судорожные мышечные сокращения, свидетельствующие о выраженном кислородном голодании тканей. Длительные приступы, особенно обусловленные фибрилляцией желудочков, могут привести к постгипоксической энцефалопатии, полиорганной недостаточности. При сохранении минимального кровотока (блокады, аритмии) заболевание протекает легче. Приступы в большинстве случаев не приводят к отсроченным последствиям.
Классификация
Патогенетическая систематизация, учитывающая причины и механизмы формирования приступа, используется при плановом лечении и выборе мер профилактики. При оказании экстренной помощи синдром Морганьи-Адамса-Стокса удобнее классифицировать по виду нарушения коронарного ритма, поскольку это позволяет быстро определить оптимальную тактику лечения. Различают следующие виды патологии:
Симптомы
Классический припадок характеризуется быстрым развитием и определенной последовательностью изменений. В течение 3-5 секунд с момента возникновения аритмии или блокады у пациента формируется предобморочное состояние. Внезапно появляется головокружение, головная боль, дискоординация, дезориентация, бледность. На коже выступает обильный холодный пот. При пальпаторной оценке пульса обнаруживается резко выраженная тахикардия, брадикардия или неровный ритм.
Возможно абортивное течение приступа с редукцией симптоматики в течение очень короткого временного промежутка. Кора мозга не успевает подвергнуться выраженной гипоксии. Основными симптомами, наблюдаемыми при этом варианте патологии, являются головокружение, слабость, преходящее нарушение зрения, помрачение сознания. Проявления исчезают за несколько секунд без медицинского вмешательства. Подобные разновидности МАС крайне сложно диагностировать, поскольку аналогичная симптоматика выявляется при множестве других состояний, в т. ч. при цереброваскулярной болезни.
Осложнения
Диагностика
Первичную диагностику осуществляют сотрудники СМП, прибывшие на вызов. Окончательный диагноз устанавливает кардиолог, основываясь на результатах электрокардиографии и холтеровского мониторирования. Дифференциальную диагностику проводят с эпилептическим припадком, истерией. Отличительной особенностью истинной эпилепсии является смена тонических судорог клоническими, гиперемия лица, предшествующая аура. При истерическом происхождении патологии утраты сознания не происходит, присутствует синусовый сердечный ритм. Признаками болезни МАС считаются наличие аритмии того или иного характера, стремительное развитие клинической картины. В процессе диагностического поиска используют следующие методы:
Неотложная помощь
Помощь при синдроме МАС включает непосредственное купирование приступа и профилактику рецидивов. При развивающемся припадке спасательные мероприятия производит присутствующий медицинский работник независимо от его профиля и специализации. Осуществляются комбинированные реанимационные мероприятия. Лечение включает:
Прогноз и профилактика
Прогноз благоприятный при быстром купировании приступа и при его абортивном варианте. Нормализация сердечного ритма и кровоснабжения головного мозга в течение 1 минуты с момента формирования клинической картины не сопровождается отсроченными последствиями. Длительный период асистолии или фибрилляции желудочков снижает вероятность благополучного восстановления коронарного ритма и повышает риск ишемического поражения головного мозга. Специфические меры профилактики не разработаны. Общие рекомендации по предотвращению кардиологических болезней включают отказ от курения и алкоголя, исключение гиподинамии, занятия спортом, соблюдение принципов здорового питания. При появлении первых признаков нарушений в работе сердца следует обратиться к врачу для обследования и лечения.