Что такое задержка полового развития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кокоревой Кристины Дмитриевны, детского эндокринолога со стажем в 3 года.
Определение болезни. Причины заболевания
Условно выделяют два типа задержки полового развития:
При патологической задержке организм ребёнка вряд ли сможет самостоятельно «запустить» половое развитие, поэтому такая форма нарушения требует лечения.
Также к гипогонадизму приводят генетические аномалии. Сейчас известно около 30 генов, мутации в которых могут препятствовать половому созреванию.
Кроме врождённых причин развития гипогонадизма выделяют приобретённые. К ним относятся:
Непатологическая задержка возникает на фоне:
Симптомы задержки полового развития
У мальчиков п ри нормальном половом развитии к 14 годам увеличиваются яички: они должны быть больше 4 мл. Оценить их объём в миллилитрах можно с помощью орхидометра.
Если эти вторичные половые признаки не возникают, стоит обратиться к детскому эндокринологу. Он поможет выяснить, с чем связана задержка полового развития.
Маленькая грудь (по мнению девочки или родителей) не является признаком патологии, так как полностью сформированная молочная железа независимо от размера сможет выполнить свою основную задачу — выкормить ребёнка.
Патогенез задержки полового развития
Другие формы гипогонадизма встречаются при нормально функционирующем гипофизе и гипоталамусе. В этом случае проблема кроется в половых железах, которые не отвечают на стимулы мозговых структур. Такой патогенез наблюдается при хромосомных аномалиях: синдроме Клайнфельтера и Шерешевского — Тёрнера.
Классификация и стадии развития задержки полового развития
Российская ассоциация эндокринологов подразделяет гипогонадизм на три типа:
Первые два типа гипогонадизма относятся к перманентной (постоянной) форме болезни. Транзиторная форма является временной и включает в себя конституциональную задержку полового развития и задержку на фоне декомпенсации других заболеваний.
Осложнения задержки полового развития
Диагностика задержки полового развития
Когда к эндокринологу приходят пациенты с жалобами на отсутствие половых признаков, задача доктора ответить на главный вопрос : нужна ли ребёнку помощь врача или нет? Потому что задержка может оказаться временной и половое развитие у такого ребёнка обязательно начнётся, но позже.
Чтобы ответить на этот вопрос, доктор собирает анамнез (историю болезни), уточняет наследственные особенности, проводит осмотр, назначает лабораторные и инструментальные исследования.
При сборе анамнеза врач может поинтересоваться, не было ли у ребёнка крипторхизма, т. е. проблем с опущением яичек в мошонку, не проводились ли операции по этому поводу.
Чтобы определиться с дальнейшей тактикой, врач может назначить:
С помощью пробы врач оценивает уровень ФСГ и ЛГ в крови. У ребёнка с поздним пубертатом уровень этих гормонов обычно повышается, а у ребёнка с гипогонадизмом остаётся прежним.
Чтобы ответить на главный вопрос, нуждается ли ребёнок в заместительной гормональной терапии, не всегда достаточно одной консультации специалиста: иногда ребёнка нужно госпитализировать в эндокринологическое отделение и провести специальные тесты.
Лечение задержки полового развития
При непатологической задержке полового развития можно придерживаться наблюдательной тактики: каждые 6–12 месяцев наблюдаться у врача, измерять рост, оценивать его скорость, степень полового развития, костный возраст и гормональный статус.
Иногда, чтобы «запустить» половое развитие, прибегают к «пробной» гормонотерапии. Обычно инъекции тестостерона назначают на 3–6 месяцев. Считается, что колебания уровня тестостерона, которые возникают в ходе лечения, позволяют запустить собственное половое созревание, тем самым решив проблему психологической и социальной адаптации подростка.
К лечению гипогонадизма у мальчиков есть несколько подходов. Один из них — приём препаратов тестостерона. Они помогают увеличить размер полового члена, но не влияют на объём яичек и формирование сперматогенного эпителия, т. е. пациенты остаются бесплодными.
Подход к лечению гипогонадизма у девочек универсален:
Прогноз. Профилактика
Приобретённые формы нарушения лучше поддаются лечению, чем врождённые.
Половое созревание у юношей – гормональные, физические и психологические изменения
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Половое-созревание-у-юношей.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Половое-созревание-у-юношей.jpg?fit=825%2C550&ssl=1″/>
Половое созревание у юношей – это период фундаментальных биологических и социальных изменений в общем развитии. Происходят изменения в распределении жировой и мышечной ткани, развитие сосудистой и дыхательной систем, увеличение силы и выносливости.
У юношей меняются физические и психические характеристики.За все несут ответственность генетические факторы и факторы окружающей среды, взаимодействующие с работой гормонов.
Половое созревание у юношей – продолжительность
Возраст наступления половой зрелости для юношей – 9 лет. В это время у них в организме происходят первые внешние изменения. Но гормональные изменения, приводящие к этим внешним изменениям, начинаются несколько раньше.
Половое созревание длится от 4 до 6 лет и представляет собой начало подросткового возраста. Юноши должны знать, как справляться с процессом взаимодействия между изменениями в физическом росте, эмоциях, умственном росте и половом созревании.
Половое созревание у юношей – гормональные изменения
Гормоны – это узкоспециализированные химические вещества, транспортируемые кровью по всему телу. Они передают определенные сообщения клеткам, тканям и органам.
Эндокринная система, отвечающая за выработку и регулирование гормонов, присутствующих в организме с рождения, активизирует железы, участвующие в процессе полового развития у юношей:
У юношей секреция тестостерона и сперматогенез наблюдаются только в период полового созревания. Этого не происходит до полового созревания.
Первоначальное повышение уровня гормонов у юношей наблюдается в возрасте от 6 до 9 лет, и это называется адренархе. Два года спустя гонадные гормоны начинают более интенсивно секретироваться. Это у юношей происходит несколько позже, чем у девочек.
Кроме того, у юношей развиваются первичные и вторичные половые признаки, и это происходит в возрасте от 9 до 15 лет (в среднем около 12 лет).
Половое созревание у юношей – физические изменения
Рост юношей в период полового созревания связан с рядом телесных изменений. Половое созревание приносит с собой одно из самых быстрых и значительных ускорений в физическом росте юношей с младенчества.
У юношей быстрое увеличение роста и веса происходит в 11 лет, достигает пика в 13 с половиной лет и заканчивается в 17 лет.
Изменения, происходящие с юношами при половом созревании
В среднем на 28 см (10 см в год), а в конце роста в среднем выше девочек
В среднем они набирают 9 кг за год в 14 лет, а к концу полового созревания весят в среднем больше девочек
Соотношение жира и мышц
Уменьшается жир на руках и ногах, они набирают мышечную массу. В конце полового созревания у них в 1,5 раза больше мышечной и костной ткани, чем у девочек. Соотношение жира и мышечной ткани в конце подросткового возраста составляет 3 : 1
Сначала ускоряется рост рук, ног и ступней, а затем туловище, плечи расширяются по отношению к бедрам
Половое созревание у юношей
Половое созревание у юношей контролируется андрогенами – мужскими половыми гормонами.
Тестостерон, секретируемый семенниками, играет важную роль в половом созревании мужчин. Он способствует ряду физических изменений у юношей: развитие мышц, рост волос на теле и лице, изменение голоса и появление других мужских половых признаков.
У юношей сперматогенез (производство зрелой спермы) происходит, когда в организме достигаются уровни андрогенов и уровни выброса гонадотропинов, как и у взрослых мужчин.
Со временем развиваются первичные и вторичные половые признаки.
Первичные половые признаки включают репродуктивные органы, то есть половой член, мошонку и яички. Вторичные половые признаки – видимые физические признаки, служащие дополнительными показателями половой зрелости (мышцы, соски, подбородок, физический рост и т. д.).
Порядок полового созревания у юношей обычно сопровождается следующими изменениями:
Половое созревание у юношей – первое семяизвержение
Важно отметить, что спермария у юношей не является аналогом менархе у девочек. Считается, что сперма так же важна для юноши, как и менархе для девочек, но очень мало известно о значении этого события для юношей, а также о реакции юношей на сперму.
Хотя большинство юношей не готовы к этому событию, похоже, оно не вызывает у них страха, стресса или дискомфорта. И все же юноши не склонны рассказывать о своем первом опыте родителям или друзьям.
Нормальный возрастной диапазон пубертатных изменений таков, что один из двух юношей одного хронологического возраста уже прошел все описанные изменения, а у другого они еще даже не начались.
Преждевременное половое созревание у юношей – симптомы и особенности
Преждевременное половое созревание чаще встречается у девочек, чем у юношей. Но не исключено, что из-за взаимодействия среды и генов некоторые юноши начинают развиваться раньше. Если у юношей в более раннем возрасте происходит внезапное увеличение роста, веса и мышечной массы, весьма вероятно, что это преждевременное половое созревание.
Взрослые и сверстники воспринимают таких людей как независимых, уверенных в себе и физически привлекательных. Поэтому они пользуются большой популярностью среди сверстников. Кроме того, у юношей до 9 лет можно заметить увеличение яичек и полового члена и общий физический рост.
Что касается преждевременного полового созревания у юношей, то также возможно появление бородавок, растут волосы на руках, ногах и гениталиях. Все эти явления приносят с собой различные психологические и эмоциональные изменения. Поэтому и родители, и дети сталкиваются с множеством проблем.
Преждевременно созревшие юноши чаще раньше вступают в половые отношения. Взрослые ожидают от них более зрелого поведения и большей ответственности. Иногда это может вызвать конфликты и неподобающее поведение. Кроме того, раннее созревание юношей связано с проблемами адаптации в более позднем возрасте.
Позднее половое созревание у юношей – симптомы и особенности
У юношей также может наблюдаться позднее половое созревание. Наиболее частые причины – хронические заболевания, чрезмерные физические нагрузки, занятия спортом в детстве или подростковом возрасте, а также недостаточное потребление пищи для нормального функционирования организма.
Позднее половое созревание может иметь наследственную предрасположенность. У таких юношей, вероятно, были родители или некоторые другие близкие члены семьи, столкнувшиеся с той же проблемой.
Эти люди находятся в худшем положении, чем те, кто рано взрослеют. Юноши, позже достигшие половой зрелости, имеют меньший рост и вес. Поэтому они стесняются своей внешности, у них развиваются психологические комплексы.
В отношениях со сверстниками чувствуют себя отвергнутыми, ведут вызывающе и назойливо, чтобы привлечь их внимание.
Половое созревание у юношей – поведение и умственное развитие
Психологические изменения при половом созревании – необходимый процесс взросления, и они происходят в разных сферах жизни.
Все гормональные, сексуальные и физические изменения, происходящие в период полового созревания, делают подростков более чувствительными к стрессу, поэтому подростковый период считается периодом уязвимости или периодом, особенно чувствительным к возникновению психологических изменений.
Половое созревание у юношей наступает незаметно. Однако по мере того как его признаки становятся более заметными, окружение иногда склоняется к некорректным комментариям. В целом юноши, как правило, меньше говорят о различных аспектах полового созревания, чем девочки. И когда они это делают, то обычно на более поздней стадии развития.
У юношей в поведении можно заметить появление импульсивности и агрессии. Эксперты считают, что это больше вызвано деятельностью, которой занимаются юноши, чем какими-то биологическими или гормональными изменениями в период полового созревания.
Юноши положительно реагируют на свой физический рост и развитие. Обычно в худшем положении находятся те из них, у кого этот процесс задерживается. Из-за того, что сверстники их высмеивают.
Одно из объяснений состоит в том, что любая культура отдает предпочтение мужчинам, выглядящим сильными и крупными. Это соответствует пропорциям тела, которые получают юноши при нормальном половом созревании.
Половое созревание у юношей – отношения с родителями
Юноши часто любят бунтовать, поэтому впадают в рискованное поведение. Их отношения с родителями бывают сложными, потому что они считают, что те не могут их понять. Родители также могут возлагать большие надежды на юношей, потому что ошибочно по внешности думают, что они уже взрослые.
Затем возникает проблема чувства давления и чрезмерного контроля. Из-за неспособности справиться с родительскими требованиями и ожиданиями, юноши уходят в себя, замыкаются. Поэтому они меньше говорят о происходящих с ними изменениях, боятся рассказать о плохих вещах, которые делают, потому что знают, что потеряют родительское доверие.
Родители должны понимать, что хотя юношА растет и выглядит так, как будто он уже вошел в мир взрослых, но социально-эмоциональное развитие не обязательно соответствует внешности.
Известно, что юноши эмоционально созревают позже девочек. Поэтому было бы хорошо, если родители дадут им время и пространство, чтобы почувствовать себя свободными и учиться контролировать собственное поведение.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Функциональная задержка полового развития: причины, диагностика, лечение
Рассмотрены механизмы полового созревания, основные клинические критерии функциональной задержки полового развития, методы его диагностики, подходы к лечению и варианты гормональной терапии, применяемые препараты.
Mechanizms of sexual development are covered, main clinical criteria of functional latency of sexual development, diagnostic methods, approaches to treatment and variants of endocrinotherapy, applied preparations.
Пубертатный период — переходное состояние между детством и половой зрелостью, когда под контролем нейроэндокринных факторов наступают физические и психические изменения в организме ребенка. Происходит динамическое изменение наружных и внутренних половых органов, развитиe вторичных половых признаков, дифференцировка полового поведения. Сроки наступления пубертата зависят от множества генетических факторов и внешних условий: расовая и этническая принадлежность, особенности экологии, географическое местоположение и даже характер питания — все эти факторы играют большую роль в становлении репродуктивного периода [1]. В настоящее время возраст наступления полового созревания значительно ниже, чем в прошлое столетие. Для детей европейской популяции и США в 95% случаев пубертат наступает в возрастном интервале от 8 до 13 лет у девочек и от 9 до 14 лет у мальчиков [2].
Эмбриогенез половой системы
Физиология полового развития связана с набором хромосом, обусловливающих развитие половых желез в эмбриогенезе либо по пути дифференцировки в яичник (при наборе 46ХХ), либо в тестикул (при наборе 46XY). Для развития женских наружных и внутренних гениталий наличие яичников необязательно. Напротив, мужской фенотип может сформироваться только при наличии активного эмбрионального тестикула. Таким образом, формирование женского фенотипа (развитие наружных и внутренних гениталий по женскому типу) — это пассивный процесс, развивающийся без активного участия со стороны половых гормонов. Первичная половая дифференцировка начинается на 6–7 неделе эмбрионального развития. При наличии двух нормальных Х-хромосом гонады развиваются в яичник, в то время как Y-хромосомы ответственны за формирование яичка.
Наружные гениталии обоего пола развиваются из полового бугорка (зачаток кавернозных тел, головки клитора и пениса), лабиоскротальных валиков (большие половые губы и мошонка) и урогенитального синуса (наружная часть уретры при мужском типе, нижние 2/3 влагалища при женском). Внутренние гениталии мальчиков и девочек развиваются из вольфовых и мюллеровых протоков соответственно. Оба вида протоков изначально имеются у плода любого пола, только у девочек отсутствие тестостерона приводит к регрессу вольфовых протоков, а у мальчиков наличие антимюллерова фактора, секретируемого клетками Сертоли, обуславливает регресс мюллеровых протоков, исчезающих на 10-й неделе эмбрионального развития. К этому времени яички уже способны синтезировать тестостерон, способствующий дифференциации вольфовых протоков в семенные пузырьки, семявыносящие протоки и придатки тестикула. Трансформация первичной гонады в яичник происходит на 17–20 неделе эмбрионального развития, когда примордиальные клетки образуют овоциты, окруженные слоем гранулезных клеток (аналог клеток Сертоли). К рождению их количество составляет около 2 млн. При наличии одной Х-хромосомы овоциты яичника подвергаются дегенерации еще до рождения. Вторая Х-хромосома необходима для поддержания массы яичника и его развития.
Нейрогуморальная регуляция репродуктивной системы
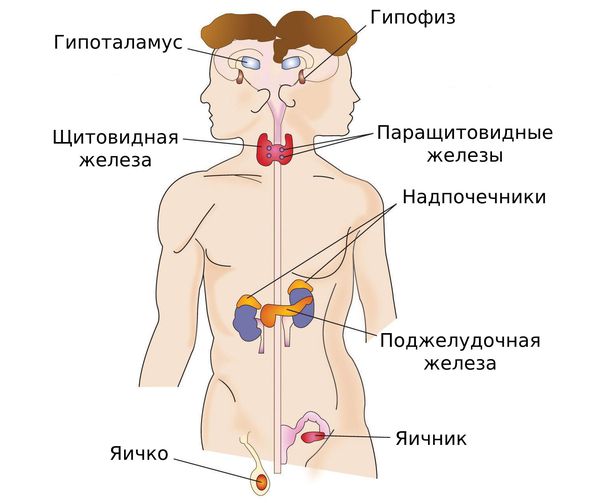
Репродуктивная система человека работает по иерархическому принципу, демонстрируя четыре уровня организации: центральную нервную систему, гипофиз, гонады, органы и периферические ткани как мишени половых гормонов. Участие центральной нервной системы осуществляется через гипоталамус, где синтезируется и секретируется гонадотропин-релизинг-гормон, он же релизинг-гормон лютеинизирующего гормона (Гн-РГ, ЛГ-РГ). Своевременное начало пубертата зависит от импульсной секреции Гн-РГ, стимулирующей выброс из аденогипофиза гонадотропных гормонов — лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ), контролирующих функцию гонад. Пульсовой ритм секреции ЛГ-РГ осуществляется под влиянием многочисленных нейротрансмиттеров и нейромодуляторов. Стимулирующее влияние на секрецию гонадолиберина способны оказывать норэпинефрин, нейропептид Y, стимулирующие аминокислоты (глютамат), окситоцин, эндотелин, галанин и гипофизарный аденилциклаза-активирующий пептид. Препубертатное нарастание ЛГ-РГ ингибируется низкой концентрацией половых стероидов, а также опиоидными пептидами и гамма-аминомасляной кислотой (ГАМК) через механизмы ЦНС [3, 4]. ГАМК блокирует выброс гонадолиберина в половозрелом возрасте, но стимулирует перинатальный и препубертатный выброс Гн-РГ [2].
В ответ на эпизодическую секрецию ЛГ-РГ появляются импульсные выбросы гонадотропинов, что свидетельствует о начале пубертата. ЛГ стимулирует образование андрогенов в клетках Лейдига у мужчин и в тека-клетках фолликулов у женщин. ФСГ обеспечивает созревание гранулезы фолликулов в яичниках у женщин и ароматизирование в ней андрогенов в эстрогены; у мужчин — регулирует сперматогенез.
Андрогены воздействуют на различные ткани в организме человека. Основная их функция — дифференцировка и развитие мужских половых органов. Кроме того, андрогены влияют на дифференцированное половое поведение, активизируют анаболические процессы в скелетной и сердечной мускулатуре (при посредничестве соматотропного гормона), усиливают активность потовых и сальных желез, волосяных фолликулов тела; усиливают эритропоэз; снижают концентрацию липопротеидов высокой плотности. Известно, что рецепторы к андрогенам есть как в мужском, так и в женском организме, а различие в фенотипе обусловлено разным их количеством и качеством. В женском организме, в третичных фолликулах андрогены, синтезирующиеся в тека-клетках, ароматизируются гранулезой в эстрогены. Эстрогены обуславливают развитие гениталий и вторичных половых признаков: рост влагалища, матки, фаллопиевых труб; стимулируют развитие протоков и стромы молочных желез, регулируют распределение жира в организме по женскому типу; повышают минерализацию костей.
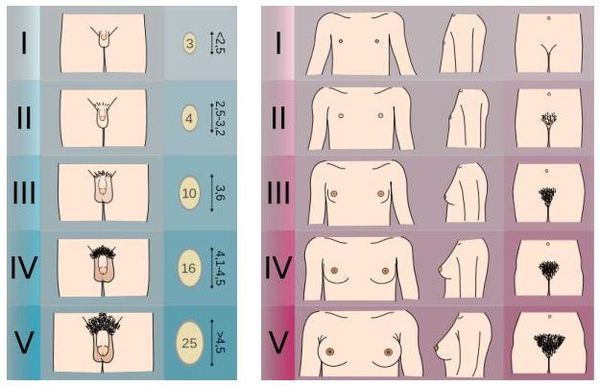
Внешние проявления действия половых гормонов в виде увеличения молочных желез, вторичного оволосения у девочек и увеличения объема тестикул, размеров полового члена и вторичного оволосения у мальчиков оцениваются в динамике по шкале Дж. М. Таннера (табл. 1). У обоих полов имеет место тесная взаимосвязь между степенью (стадией) полового развития и началом «ростового скачка», или пика роста. У девочек достоверное ускорение роста начинается одновременно с началом развития грудных желез (стадия II по Таннеру), у мальчиков период ускоренного роста начинается значительно позже, не ранее чем через 2 года от начала роста в объеме тестикул (стадия III–IV по Таннеру, объем тестикул более 10,0 мл) (табл. 2).
Критерии начала пубертатного периода
У девочек критериями начала пубертата является увеличение молочных желез, у мальчиков — увеличение объема тестикул более 4 мл. Лобковое оволосение девочек начинается через 3–6 месяцев после появления молочных желез. У мальчиков оно сопровождает нарастание объема тестикул. Рост волос в подмышечных впадинах как у девочек, так и у мальчиков проявляется позже на 1–1,5 года от начала пубертата.
В случае наличия вторичного оволосения без увеличения тестикулярного объема у мальчиков и увеличения молочных желез девочек речь идет не о варианте нормального полового развития, а об андрогеновой активности надпочечников (адренархе) и синдроме неправильного пуберата.
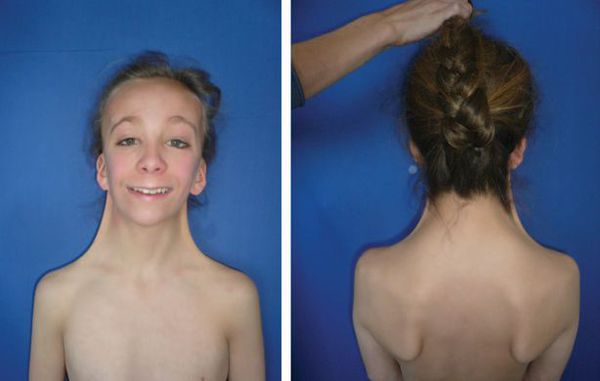
Таким образом, отсутствие увеличения молочных желез у девочек к 13 годам и увеличения объема тестикул более 4 мл у мальчиков к 14 годам независимо от выраженности вторичного оволосения рассматривается как задержка полового развития. В этом случае необходимо искать наиболее вероятную причину этой патологии для последующего правильного выбора метода лечения.
Причины задержки полового развития
В соответствии с иерархическим принципом регуляции полового созревания, задержка пубертата может быть связана с нарушением на одном из уровней гипоталамо-гипофизарно-гонадной оси.
Причиной развития функциональной задержки пубертата являются нарушения на уровне центральной нервной системы, когда запускаются триггеры импульсной секреции Гн-РГ.
Врожденные или приобретенные аномалии ЦНС и гипоталамо-гипофизарных структур вызывают полное или частичное нарушение способности гипоталамуса секретировать ЛГ-РГ или гипофиза — вырабатывать ЛГ и ФСГ, что приводит к развитию гипогонадотропного гипогонадизма.
Дефект гонад, врожденного или приобретенного характера, которые неспособны к выработке достаточного количества половых гормонов, лежит в основе гипергонадотропного гипогонадизма.
В клинике в подавляющем большинстве случаев встречается функциональная задержка пубертата, и лишь у 0,1% подростков причины задержки полового созревания имеют органическую природу, обусловленную патологией гипофизарно-гонадной системы или патологией гонад [2].
Функциональная задержка пубертата
Можно выделить несколько вариантов функциональной задержки развития.
Конституциональная задержка роста и пубертата (КЗРП) носит наследственный характер — в этом случае один или оба родителя такого ребенка имели позднее половое созревание. КЗРП составляет от 60% до 80% всех форм задержанного пубертата. Чаще он встречается у мальчиков — это обусловлено большей зависимостью синтеза андрогенов в мужском организме от наличия в крови ЛГ, в то время как у девочек инициация синтеза эстрогенов зависит в основном от ФСГ, который повышается даже при незначительной импульсной секреции ЛГ [2].
Соматогенная задержка пубертата сочетается с различными патологическими состояниями, вызванными нарушениями питания (при нервной анорексии, гипо- или авитаминозе, дефиците белка или минеральных веществ), ожирением, хроническими заболеваниями (пороки сердца, заболевания желудочно-кишечного тракта, печени, почек, легких и др.), негативными социальными факторами и др.
Ложная адипозо-генитальная дистрофия: развивается у мальчиков с поражением ЦНС инфекционного, гипоксического или травматического генеза, возникшего в любом возрасте, но чаще в перинатальном периоде. В отличие от адипозо-генитальной дистрофии, нарушения гипоталамо-гипофизарно-гонадной системы имеют преходящий характер и обычно сочетаются с хроническими инфекциями (тонзиллит) и ожирением [5].
Природа функциональной задержки пубертата многообразна: существует ряд факторов, влияющих на гипоталамическую функцию и способных в определенных случаях оказывать ингибирующее влияние на инициацию полового развития.
Нередко у детей с функциональной задержкой пубертата отмечается гиперпролактинемия. Это может быть связано с тем, что при многих заболеваниях, приеме ряда лекарственных средств снижается синтез или выброс дофамина, ингибирующего продукцию пролактина. Таким образом, возникает гиперпролактинемия, которая блокирует импульсное выделение гонадолиберина.
Важную роль в инициации полового созревания играет лептин. Лептин секретируется адипоцитами в кровь в изменяющихся количествах в зависимости от потребностей организма и действует как гормон, контролирующий массу жировой ткани (Friedman J. M., 1995). Лептин подавляет выброс нейропептида Y, мощного стимулятора пищевой активности, вызывающего чувство голода [6]. Действие лептина основано на активации специфического лептинового рецептора (ЛР), экспрессируемого в ЦНС в гипоталамусе, мозжечке, коре, гиппокампе, таламусе, сосудистых сплетениях и эндотелии мозговых капилляров. Связывание лептина с рецепторами инициирует деятельность гипоталамических гормонов [7]. Как недостаточный уровень лептина (например, при нервной анорексии), так и избыточный (при ожирении) вызывает снижение гонадотропной функции и задержку пубертата.
К задержке пубертата может привести нарушение в системе гормон роста (ГР) — инсулиноподобный ростовой фактор-1 (ИРФ-1). У большинства детей с функциональной задержкой полового развития отставание в росте наблюдалось и до пуберата, что позволило предположить, что в основе КЗРП лежат первичные нарушения в синтезе и секреции ГР и ИРФ-1, приводящие к поздней активации импульсной секреции ЛГ-РГ [2].
Задержка роста и полового развития детей может быть связана с наличием мутантных форм ЛГ. Для гена бета-субъединицы ЛГ характерен полиморфизм: кроме нормального гена обнаружены еще два часто встречающихся его аллельных варианта. Накопление данных об особенностях фенотипов носителей аллельных вариантов бета-субъединицы ЛГ обнаружило, что часть этих лиц имела нарушения в системе репродукции [8]. У детей с полиморфизмом ЛГ отмечалось задержанное половое созревание при нормальных сроках инициации пубертата.
Клиника
Основными клиническими критериями функциональной задержки пубертата, как уже упоминалось выше, является отсутствие увеличения молочных желез у девочек к 13 годам и увеличения объема тестикул более 4 мл у мальчиков к 14 годам независимо от выраженности вторичного оволосения. Правда, следует отметить, что при функциональной задержке полового развития вторичное оволосение также, как правило, задерживается, в отличие от детей с гипогонадной патологией.
Рост у детей с функциональной задержкой пубертата ниже нормы — для мальчиков этот факт является более ощутимым, чем для их сверстниц, и служит основной причиной обращения к врачу. Отставая от возрастной нормы, рост и костный возраст соответствуют друг другу, что обуславливает наличие нормальных пропорций тела.
Помимо задержки развития гениталий, вторичных половых признаков, сниженных темпов роста при КЗРП у детей наблюдается снижение костной плотности, ювенильный остеопороз — в пубертатный период происходит пик набора костной массы, который неизбежно нарушается при патологии полового развития. С другой стороны, остеопения может быть не следствием позднего пубертата, а сопровождать его, отмечаясь у данного ребенка на протяжении всей его жизни и являясь генетически обусловленной.
При функциональной задержке пубертата базальная концентрация гонадотропных и половых гормонов соответствует допубертатным значениям, но в то же время отмечается повышение ночной секреции Гн-РГ и увеличение уровня гонадотропинов в ответ на введение аналогов Гн-РГ — эти маркеры начинающегося пубертата могут служить основанием для дифференциальной диагностики между функциональной задержкой пубертата и гипогонадизмом.
Диагностика
При сборе анамнеза необходимо установить, имелась ли задержка роста и развития у родственников, особенно у родителей. Следует обратить внимание на сопутствующую патологию — нарушения питания, ожирение, хронические заболевания, негативная социальная среда — словом, выявить возможные факторы соматогенной задержки пубертата. При осмотре следует оценить показатели костного и ростового возраста — при функциональной задержке они соответствуют друг другу.
Антропометрический метод диагностики, состоящий в измерении роста, окружности грудной клетки, длины ноги, ширины плеч и таза и составлении на основании полученных данных морфограмм, позволит выявить диспропорциональное развитие и определить его тип. Выделяют следующие патологические типы морфограмм:
1) инфантильный тип — уменьшение поперечных размеров (окружности грудной клетки, ширины плеч и таза) по отношению к росту;
2) евнухоидный тип — увеличение длины конечностей относительно роста, т. е. уменьшение трохантерного индекса;
3) гиноидный тип — увеличение ширины таза по отношению к росту;
4) смешанный тип — инфантильно-евнухоидный, евнухоидно-гиноидный [9].
При функциональной задержке полового развития телосложение правильное, исключение составляют дети с ожирением — у них часто отмечается евнухоидное телосложение.
Устанавливая задержку полового развития у мальчиков на основании отсутствия увеличения объема тестикул, следует обратить внимание, насколько их объем отличается от пубертатных значений — при функциональной задержке полового развития этот показатель соответствует периоду, близкому к началу пубертата (объем 3,5–3,8 мл).
Установив задержку полового развития, необходимо определиться с ее причиной — является ли она функциональной или связана с гипогонадизмом. Для этого исследуют гонадотропную регуляцию. При гипофизарном дефиците гонадотропинов (гипогонадотропный гипогонадизм) базальные уровни как половых гормонов, так и гонадотропных снижены, в то время как при первичном гипогонадизме уровни ЛГ и ФСГ повышены. Для дифференцирования гипогонадотропного гипогонадизма и функциональной задержки пубертата используют определение уровня ЛГ у подростков в ночные часы и функциональный тест с введением люлиберина. Первоначальным свидетельством наличия импульсной активности Гн-РГ является повышение ночной секреции ЛГ, появляющееся за два года до внешних проявлений пубертата. У подростков с функциональной задержкой пубертата ночной уровень ЛГ будет повышен. Введение аналогов ЛГ помимо выраженного подъема гонадотропинов вызовет увеличение уровня половых гормонов через 12–24 часа. Таким образом, при КЗРП наблюдаются признаки начала пубертата, при первичном гипогонадизме (гипергонадотропном) в ответ на введение аналогов ЛГ-РГ уровень ЛГ не превышает допубертатных значений, гипергонадотропный гипогонадизм, напротив, отличает высокий уровень ответа со стороны гипофиза при введении Гн-РГ [1].
Лечение
Вопрос о гормональной терапии при КЗРП вызывает много споров — кто-то находит КЗРП физиологическим вариантом пубертата, который просто манифестирует в более поздние сроки. Однако очевидны негативные психосоциальные и медицинские последствия задержки созревания и медленного роста: депрессия, конфронтационное поведение, низкая самооценка, плохая успеваемость в школе; не все пациенты достигают ожидаемого роста, могут отмечаться нарушения пропорции тела (взрослые, не получавшие лечения по поводу КЗПР, имеют относительно короткое туловище по сравнению с длиной конечностей) и снижение костной массы в периоде зрелости, что может способствовать в будущем частым переломам.
Таким образом, гормональная терапия КЗПР преследует следующие цели:
Варианты гормональной терапии КЗРП
Половые стероиды. Мальчикам назначается небольшие дозы тестостерона пролонгированного действия на короткий промежуток времени (тестостерона энантат в дозе 50–100 мг в/м 1 раз в месяц или тестостерон (смесь полиэфиров) — Сустанон-250, Омнадрен ® 250 — 100 мг в/м 1 раз в месяц).
Так как тестостерон вызывает закрытие зон роста, назначать его следует при достижении подростка костного возраста в 12 лет.
Результаты лечения: развитие вторичных половых признаков, ускорение роста, появление или заметный рост лобкового оволосения. Увеличение объема тестикул является хорошим индикатором отсутствия гипогонадотропизма. После прекращения лечения половое развитие продолжается спонтанно и поддерживается нормальная скорость роста. Рекомендуются циклы по 3–6 месяцев, чередующиеся с аналогичными периодами наблюдения, во время которых следует проводить тщательный мониторинг прогрессии спонтанного пубертата (увеличение тестикулярного объема и тест с гонадолиберином). Терапия может длиться до одного года, но чаще всего достаточно одного цикла для того, чтобы добиться роста тестикул и увеличения уровня тестостерона в сыворотке крови до нормы. Однако если эффект не наступает и после проведения трех циклов, следует заподозрить наличие гипогонадизма [3].
Для подростков с костным возрастом менее 12 лет используют анаболические стероиды новой генерации, не обладающие андрогенизирующим эффектом, главным образом стимулирующие (Оксандролон и др.).
У девочек опыт лечения половыми стероидами значительно меньше и необходимость в нем остается предметом дискуссий. Назначают эстрогены в очень малых дозах, для избежания раннего закрытия зон роста. Кроме того, при назначении высоких доз эстрогенов в начальном периоде лечения происходит избыточное развитие грудных желез в субареолярном регионе, что становится впоследствии косметическим дефектом.
Литература
В. В. Смирнов, доктор медицинских наук, профессор
Н. В. Маказан
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития, Москва




_550.gif)
_550.gif)