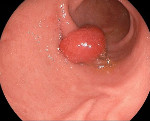
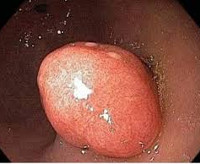
Полип пищевода ( Эзофагеальный полип )
Полип пищевода — это доброкачественное эзофагеальное новообразование на ножке или широком основании с экзофитным типом роста, происходящее из эпителиальной оболочки органа. Зачастую протекает бессимптомно. Может проявляться дисфагией, болями за грудиной и в эпигастрии, диспепсией, затруднением дыхания. Диагностируется с помощью эзофагогастродуоденоскопии, контрастной рентгенографии пищевода и гистологического исследования биоптата. Лечится хирургическими методами, для удаления полипа проводится эндоскопическая электроэксцизия, электрокоагуляция, лазерная коагуляция, лигирование или клипирование.
МКБ-10
Общие сведения
Полипы пищевода — сравнительно редкий вариант доброкачественных эзофагеальных неоплазий, выявляемый у 0,5-3% пациентов. Заболеванию более подвержены мужчины старше 40 лет. Новообразования могут формироваться в любом участке органа, но чаще локализуются в местах физиологических сужений на передней эзофагеальной стенке. До 80-85% полипов располагается в нижней трети пищевода. Неоплазии бывают единичными и множественными. В области гастроэзофагеального перехода в 57-58% случаев выявляются полипы на широком основании, в нижней и средней трети — опухоли на ножке, склонные к эрозированию.
Причины и факторы риска
Возникновение полипа пищевода обычно связано с частым воздействием различных повреждающих факторов на слизистую оболочку органа. Определенную этиологическую роль играет наследственная склонность пациента к гиперрегенерации, сопровождающаяся множественным полипозом. По мнению специалистов в сфере современной гастроэнтерологии и онкологии, основными предпосылками к формированию эзофагеальных полипов являются:
Факторы риска
Возникновению полипов способствует длительное пребывание в неблагоприятных экологических условиях, частые стрессовые ситуации, курение. Некоторые авторы рассматривают в качестве причины полипообразования в месте кардиоэзофагеального перехода нарушение эмбриогенеза слизистой, приводящее к дистопии эмбриональных тканей, из которых формируются эпителиальные неоплазии.
Причины
Патогенез полипов пищевода основан на гиперрегенерации эзофагеальных эпителиоцитов под действием повреждающих факторов. Воспалительные процессы, травмы, раздражение пищей и химически активными веществами стимулирует избыточную пролиферацию эпителия и нарушает его дифференцировку. В результате на некоторых участках слизистой формируются очаги гиперплазии, из которых образуются полипы. В зависимости от типа клеток, участвующих в неопластическом процессе, полипозные новообразования бывают гиперпластическими (с типичной клеточной структурой) и аденоматозными (с дисплазией железистых эпителиоцитов).
Симптомы полипов пищевода
Заболевание длительное время протекает бессимптомно, что объясняется маленькими размерами и медленным ростом новообразования. Первыми признаками полипов пищевода являются дискомфорт и незначительные боли при проглатывании твердой пищи. По мере прогрессирования болезни и увеличения размеров неоплазии возникает тошнота и рвота после еды, отмечается отрыжка, периодическое или постоянное ощущение умеренной боли за грудиной, нарушения дыхания, связанные со сдавливанием воздухоносных путей крупным полипом. При расположении полипов на ножке в нижней части пищевода зачастую выявляются резкие боли в эпигастральной области, вызванные ущемлением опухоли при смыкании кардиального сфинктера. Общее состояние пациентов обычно не нарушено.
Осложнения
При длительном течении заболевания происходит постоянная мацерация полипов частичкам пищи, что со временем приводит к эрозиям и изъязвлениям. Иногда открывается массивное кровотечение из эзофагеальных сосудов, представляющее опасность для жизни больного. Неинтенсивные повторные кровопотери вызывают железодефицитную гипорегенераторную анемию с характерной бледностью кожных покровов и слизистых, головокружением, мельканием «мушек» перед глазами, общей слабостью. Наиболее опасное осложнение полипов пищевода — малигнизация с формированием эзофагеального рака или аденокарциномы: озлокачествление гиперпластических новообразований происходит в 0,25-7,1% случаев, аденоматозных — в 18-75%. У пациентов также может возникать кахексия, которая обусловлена невозможностью полноценного энтерального питания на поздних стадиях заболевания.
Диагностика
Новообразование зачастую выявляется случайно при эндоскопическом диагностическом обследовании по поводу другой патологии ЖКТ. В начальном периоде болезни, характеризующемся бессимптомным течением, постановка диагноза затруднена. О возможном наличии у пациента полипов пищевода свидетельствуют длительно существующие жалобы на перемежающую дисфагию и загрудинные боли неустановленной этиологии. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование верхних отделов пищеварительного тракта. Наиболее информативными являются:
Изменения в клиническом анализе крови (снижение количества гемоглобина и эритроцитов) появляются при развитии железодефицитной анемии вследствие изъязвления полипов и кровотечения. В биохимическом анализе крови может обнаруживаться гипоальбуминемия, обусловленная недостаточным питанием. Дополнительно выполняется реакция Грегерсена (на скрытую кровь в кале) для исключения кровотечений из нижних отделов ЖКТ. При недостаточной информативности других методов назначается КТ или МРТ.
Дифференциальная диагностика проводится с функциональными заболеваниями пищевода (ахалазией, кардиоспазмом, эзофагоспазмом), дивертикулами, злокачественными новообразованиями, воспалительной патологией (рефлюкс-эзофагитом, туберкулезным эзофагитом). При загрудинных болях необходимо исключить ишемическую болезнь сердца, бронхолегочную патологию. В рамках дифдиагностики, помимо осмотра гастроэнтеролога, пациенту рекомендована консультация кардиолога, пульмонолога.
Лечение полипов пищевода
При наличии одного или нескольких небольших гиперпластических полипов пищевода, случайно обнаруженных при эндоскопическом исследовании верхних отделов ЖКТ и не проявляющихся клинически, возможно динамическое наблюдение за пациентом с лечением основного заболевания (ГЭРБ, эзофагита, рефлюкс-гастрита), коррекцией диеты и проведением контрольных эзофагоскопий каждые 6-12 месяцев. Консервативных методов терапии заболевания не существует. Обнаружение гистологически подтвержденных аденоматозных новообразований, их интенсивный рост (более чем в 1,5 раза за год), размеры свыше 5 мм, повышенная кровоточивость, сочетание с воспалением и эрозией, возникновение выраженной клинической симптоматики служат показаниями для оперативного удаления полипов. Пациентам с эзофагеальным полипозом проводятся:
Прогноз и профилактика
Исход болезни зависит от своевременности диагностики и морфологического варианта образования. При гиперпластическом полипе пищевода, который отличается доброкачественным течением, прогноз благоприятный. При аденоматозных неоплазиях существует высокий риск злокачественной трансформации, что при отказе от оперативного лечения значительно ухудшает прогноз для пациента. Меры специфической профилактики патологии не разработаны. Для предупреждения полипозных разрастаний необходимо проводить раннее выявление и лечение воспалительных заболеваний пищевода, избегать употребления грубой, плохо пережеванной пищи, ограничить прием алкоголя.
Опухоли пищевода
Доброкачественные опухоли пищевода
Встречаются редко, протекают бессимптомно до определенных размеров, могут выявляться как случайная находка при рентгенологическом исследовании или фиброгастродуоденоскопии. Опухоли могут расти преимущественно в просвет (экзофитные эпителиальные опухоли, полипы) или интрамурально (эндофитные, неэпителиальные опухоли).
Внутрипросветные или эпителиальные:
1. Папиллома (из многослойного плоского эпителия пищевода) — единичные или множественные папилломы имеют четкие, ровные или бугристые контуры с характерным внутренним рельефом (сосочковый, бородавчатый или шагреневый). Иногда выступающие в просвет пищевода папилломы напоминают цветную капусту. Опухоли растут на ножке или широком основании. Врожденные папилломы (папиллярная фиброма из эктопированных клеток) чаще выявляются в раннем возрасте, приобретенные обычно развиваются на фоне хронического эзофагита
2. Аденома (аденоматозные полипы) — из железистого эпителия или в нижней трети пищевода — из эктопированных участков слизистой желудка; чаще встречается в абдоминальном отделе пищевода; бывает на ножке, на широком основании, имеет гладкую поверхность ярко-розового цвета; на длинной ножке — флоттирующая папиллома.
Внутрипросветные опухоли могут осложниться кровотечением.
Опухоли имеют высокий процент малигнизации, поэтому их необходимо удалять.
Внутристеночные, или интрамуральные, являются подслизистыми, выявляются тогда, когда опухоль больших размеров, происходит выбухание слизистой:
• лейомиомы (75% от общего числа внутристеночных опухолей) ;
Внутристеночные опухоли могут осложняться кровотечением, изъязвляться, нарушать нормальную проходимость пищевода вплоть до субстеноза, малигнизироваться.
Лейомиома пищевода — доброкачественная опухоль, которая выявляется в виде выбухающего в просвет округлого образования на широком основании с гладкой поверхностью и четкими границами, которая при инструментальной «пальпации» имеет плотноэластичную консистенцию и легко смещается. Лейомиомы растут в плотно-эластичной капсуле, рост медленный, слизистая оболочка под опухолью хорошо смещается, подвижна (это очень важный диагностический симптом). Как правило, слизистая над образованием не изменена, но в ряде случаев слизистая над опухолью может воспаляться вплоть до эрозирования и изъязвления. При выявлении лейомиомы, если слизистая над опухолью не изменена, биопсия не рекомендуется.
Наблюдать через полгода и впоследствии 1 раз в год в зависимости от характера дисплазии, если производилась биопсия слизистой оболочки, покрывающей опухоль, так как при этом возрастает риск малигнизации.
Если опухоль растет, нарушает проходимость пищевода, изъязвляется, осложняется кровотечением, показано оперативное лечение.
Липома пищевода — размерами до 10 мм, имеет вид уплощенного образования с фестончатыми краями серо-желтого цвета.
Злокачественные опухоли пищевода
Рак пищевода встречается у 5% больных злокачественными опухолями.
Преобладают мужчины пожилого и старческого возраста (80% пациентов старше 60 лет). На долю аденокарциномы приходится 5-10% злокачественных опухолей, а более 90% всех злокачественных опухолей пищевода являются плоскоклеточным раком.
К предрасполагающим факторам относят курение, злоупотребление алкоголем, особенности питания (горячая, жирная пища, копчености), ахалазию кардии, гастроэзофагеальную рефлюксную болезнь, стриктуры, полипы, дивертикулы пищевода.
Эзофагоскопия с биопсией имеет ключевое значение в диагностике злокачественных опухолей пищевода, в том числе для выявления ранних признаков рака и морфологической верификации диагноза.
Ранними эндоскопическими признаками рака пищевода являются локальное утолщение и ригидность стенки, сглаженность складки или складок, выявление участка измененного цвета, контактное кровотечение.
Раки пищевода могут расти как экзофитно, так и эндофитно или иметь смешанный рост.
Для экзофитной формы рака пищевода характерны раковые узлы с неровными краями и грубой поверхностью, на которой наблюдаются кровоточащие изъязвления, некротические массы и фибринозные налеты, сужение просвета. Нередко опухоль изъязвляется и имеет вид кратера с распадом в центре, плотными и ригидными краями.
При эндофитном росте наблюдаются стенозирующий (характерны циркулярное сужение просвета пищевода с ригидными стенками, сглаженность складок, измененная окраска с цианотичным оттенком и контактной кровоточивостью) и инфильтративно-язвенный (сопровождается также плоскими кровоточащими изъязвлениями, создающими картину «рваного рельефа») варианты опухоли.
Во всех случаях выявления злокачественных опухолей пищевода необходима множественная биопсия, особенно на границе опухоли со здоровыми тканями.
Аденокарцинома эндоскопически выглядит следующим образом:
• мозговидно-язвенная форма имеет вид бугристых образований серо-желтого цвета или узлов, похожих на цветную капусту, с геморрагиями и очагами некроза на поверхности; опухоль обычно распространяется вдоль пищевода и деформирует его просвет, имеет тенденцию быстро изъязвляться, а при инструментальной «пальпации» и биопсии определяется ригидность образующих опухоль тканей;
• сосочковая форма представлена разрастающимися полиповидными образованиями красного цвета, деформирующими просвет пищевода; при инструментальной «пальпации» и биопсии ткани опухоли мягкие, отделяются крупными фрагментами, легко и обильно кровоточат;
• фунгоидная, или грибовидная, форма представляет собой одиночный сплющенный узел на широком основании;
• язвенная форма выявляется как язва неправильной формы с несколько приподнятыми и изъязвленными краями, дно язвы неровное, с серо-грязным налетом; при инструментальной «пальпации» и биопсии определяется ригидность дна, краев язвы и периульцерозной зоны.
Плоскоклеточные ороговевающие или базально-клеточные раки обычно растут эндофитно, подслизисто, равномерно циркулярно суживая просвет пищевода, стенка в зоне опухолевого роста ригидная, имеет белесый оттенок, легко контактно ранима, кровоточит.
ЭНДОСКОПИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ПИЩЕВОДА
1. Ранний рак пищевода. Его обнаружение зависит от оценки изменений цвета. И белые, и красные пятна могут быть первым проявлением небольшого рака.
Выделяются следующие типы:
а) белый — приподнятый;
б) красный — эрозивный;
в) смешанный — эрозивный и приподнятый;
г) скрытый (диагностируется только с помощью окрашивания).
2. Более поздние стадии рака пищевода
а) полиповидный «злокачественный полип»;
б) язвенная форма («злокачественное изъязвление»).
• Рак более поздних стадий, неклассифицируемый.
По данным В. Т. Ивашкина и соавт. при эндоскопии рак пищевода I стадии выглядит как небольшое выбухание слизистой оболочки. У больных II стадией рака отмечается ригидность стенки пищевода — она остается неподвижной не только под влиянием пульсаций сердца, аорты,
дыхательных движений, но и при инструментальной «пальпации». Рак III и IV стадии выглядит как бугристая сероватая масса, легко кровоточащая при инструментальной «пальпации». При развитии распада виден кратер с подрытыми краями. Рекомендуется брать биопсийный материал
из не менее чем 5-6 мест из краев кратера.
Саркомы пищевода встречаются в 200 раз реже рака и составляют 8% сарком пищеварительного тракта; эндоскопически делятся на экзоэзофагеальные, интрамуральные (инфильтрирующие), эндоэзофагеальные. Наиболее частыми видами саркомы являются изолированный лимфогранулематоз, ретикулосаркома и лимфосаркома (злокачественные лимфомы), имеющая очаговую и диффузную формы. Реже встречаются фибросаркомы, миосаркомы, меланосаркомы и другие виды сарком.
Саркома пищевода мало отличима от рака, ей более свойственны плоские и многочисленные изъязвления, мягкость консистенции, сохраненная эластичность стенок, меньшая контактная кровоточивость, большая протяженность поражения, отсутствие супрастенотического расширения, яркость цвета.
Более точный ответ дают биопсия и цитологическое исследование биоптата.
Опухоли пищевода могут осложняться кровотечением, нарушением проходимости (стенозом), пенетрацией, перфорацией.
Доброкачественные новообразования пищевода
Что такое доброкачественные новообразования пищевода?
Доброкачественные новообразования пищевода – это опухоли, которые растут в верхней части желудочно-кишечного тракта (ЖКТ). Их главным отличием от рака пищевода является невозможность распространяться в виде метастазов и более благоприятный прогноз для пациента. Однако не стоит думать, что болезнь не несет угрозы здоровью человека. При отсутствии правильного лечения происходит постепенное разрушение пищевода с нарушением нормальной функции пищеварения. Поэтому при появлении любых подозрительных симптомов нужно обращаться за специализированной медицинской помощью.
Виды доброкачественных новообразований пищевода
Доброкачественные опухоли пищевода встречаются в 5-7% случаев всех онкологических заболеваний пищеварительного тракта. Эти патологии одинаково часто поражают мужчин и женщин. Страдают в основном пациенты в возрасте старше 35 лет, отдающие предпочтение острой и горячей пище.
В зависимости от характера роста опухоли пищевода бывают:
В зависимости от гистологической структуры новообразования могут быть очень разными. Наиболее распространенными являются аденомы, папилломы, полипы пищевода. Реже встречаются миксомы, рабдомиомы, лейомиомы, гемангиомы.
Симптомы доброкачественных новообразований пищевода
Доброкачественные опухоли пищевода отличаются медленным темпом роста. Это обуславливает отсутствие клинической симптоматики на ранних стадиях заболевания. Пациент может годами даже не подозревать о наличии новообразования и вести обычный образ жизни.
Признаки заболевания возникают уже при больших размерах опухолей, когда они напрямую начинают мешать пищеварению или сдавливать соседние органы. Наиболее распространенными симптомами патологии являются:
При больших размерах новообразований, когда они сдавливают бронхи, легкие или сердце, может возникать одышка, тахикардия, кашель, аритмии.
Причины доброкачественных новообразований пищевода
Точных причин развития онкологического процесса в пищеводе пока не установлено. Известно, что болезнь возникает из-за неправильного роста и размножения клеток в слизистой или мышечной оболочке органа. В результате хаотического и неконтролируемого разрастания тканей образуются патологические элементы.
Факторами, которые увеличивают риск возникновения доброкачественных опухолей пищевода, являются:
Известно также, что частое употребление острой и горячей пищи может выступать пусковым фактором для развития опухолей. Это обусловлено физическим и химическим раздражением слизистой оболочки рта и пищевода, что создает оптимальные условия для «поломки» механизмов, которые регулируют деление клеток.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика доброкачественных новообразований пищевода
Пациенты чаще всего обращаются за помощью к гастроэнтерологу, когда возникает нарушение глотания. При оценке жалоб пациента и сборе анамнеза заболевания врач может заподозрить наличие патологического новообразования в пищеводе.
Для подтверждения диагноза гастроэнтеролог может назначить:
Все указанные методики позволяют визуализировать полость пищевода и зафиксировать наличие новообразования. При выявлении опухоли пациент направляется к онкологу для выбора дальнейшей тактики лечения.
Мнение эксперта
Как онколог, хочу сказать, что доброкачественные опухоли пищевода несут прямую угрозу для здоровья пациента. Несмотря на свою условную безопасность, они могут переродиться в злокачественные опухоли с уже совсем другими последствиями для пациента. Поэтому нельзя игнорировать симптомы заболевания. Нужно обращаться за специализированной помощью и лечить новообразования. При своевременном начале терапии шанс выздороветь близится к 100%.
Мингболатов Фейзула Шахболатович, врач уролог-андролог, врач-онколог, к.м.н., врач высшей категории, доцент кафедры урологии РУДН
Методы лечения доброкачественных новообразований пищевода
Лечение доброкачественных образований пищевода проводится хирургическим путем.
Эффективных консервативных методов лечения доброкачественных опухолей пищевода не существует. Медикаменты применяются временно и только для уменьшения выраженности симптомов, доставляющих дискомфорт.
Хирургическое лечение
Оптимальным вариантом решения проблемы остается радикальная операция, направленная на полное удаление опухоли. Доступ к патологическому участку может быть осуществлен 2 путями:
С учетом размеров новообразования и степени поражения близлежащих тканей могут использоваться следующие хирургические методы лечения:
Выбор метода лечения проводится индивидуально в зависимости от особенностей конкретного клинического случая.
Полипы желудочно-кишечного тракта
За последнее время во всём мире, в том числе и в Беларуси наблюдается увеличение количества пациентов с полипами желудочно-кишечного тракта (ЖКТ). Это связано с одной стороны с некоторым абсолютным ростом данной патологии у взрослых и детей, с другой стороны с бурным развитием эндоскопии, являющейся основным достоверным методом диагностики данного заболевания. Полипы занимают значительное место среди различных заболеваний желудочно-кишечного тракта и в большом проценте случаев подвергаются малигнизации. Отсутствие достоверных клинических критериев, характерных только для полипов желудочно-кишечного тракта, ставит в затруднительное положение практических врачей при постановке диагноза и проведении дифференциальной диагностики, а также лечебной тактике, выборе метода и объема оперативного вмешательства, в зависимости от локализации, распространенности и морфологического строения полипов.
Что такое полипы ЖКТ?
Пищевод:
Доброкачественные опухоли пищевода встречаются редко, несколько чаще у мужчин и лиц среднего возраста. По отношению к раку пищевода они составляют 6,2%. Чаще развиваются в местах естественных сужений и в нижней трети пищевода.
Какими бывают доброкачественные опухоли пищевода?
Различают два типа доброкачественных опухолей — эпителиальные (полипы, аденомы, эпителиальные кисты) и неэпителиальные (лейомиомы, фибромы, невриномы, гемангиомы и др.), которые встречаются значительно чаще. Полипы и аденомы могут локализоваться на любом уровне пищевода, однако чаще они располагаются в проксимальном конце или в брюшном его отделе. Эти опухоли могут иметь широкое основание или длинную ножку. В последнем случае они иногда ущемляются в области кардии или выпадают из пищевода в глотку, вызывая соответствующую симптоматику. Это обычно четко ограниченные красноватые, иногда дольчатые опухоли. При поверхностном расположении сосудов они легко кровоточат при дотрагивании. Эти образования не надо путать с более часто встречающимися папилломатозными разрастаниями на слизистой оболочке пищевода, возникающими у пожилых людей вследствие хронических воспалительных изменений. Такие папилломы не достигают больших размеров.
Желудок:
12-перстная кишка:
Толстая кишка:
Доброкачественные опухоли толстой кишки могут происходить из любой неэпителиальной и эпителиальной ткани, составляющей кишечную стенку. Эпителиальные опухоли происходят из железистого эпителия, имеют вид отдельных или множественных полипов, занимающих иногда значительные участки толстой кишки. Одиночные полипы встречаются в 3 раза чаще, чем множественные. Ворсинчатая опухоль, представляя собой, множественные папиллярные разрастания слизистой оболочки, она может выглядеть то, как отдельный опухолевый узел, то выстилать стенку кишки на довольно обширном протяжении. С различной частотой (от 10 до 60% по различным статистикам) ворсинчатая опухоль дает начало злокачественному росту, ввиду чего имеет большое практическое значение, знание ее клинических особенностей.
Причины образования полипов
До сих пор нет общепризнанной теории этиологии возникновения полипов и полипоза. Существует несколько теорий возникновения полипов:
Однако единого мнения учёных на природу этого заболевания нет.
Клинические проявления полипов ЖКТ
Отсутствие достоверных клинических критериев, характерных только для полипов желудочно-кишечного тракта, ставит в затруднительное положение практических врачей при постановке диагноза и проведении дифференциальной диагностики, а также лечебной тактике, выборе метода и объема оперативного вмешательства, в зависимости от локализации, распространенности и морфологического строения полипов. Однако определённые симптомы в зависимости от локализации, размеров и влияния на организм всё же имеются.
Пищевод:
Небольшие доброкачественные опухоли пищевода встречаются достаточно часто. Они не вызывают клинических проявлений и нередко неожиданно обнаруживаются при эндоскопическом исследовании. Заболевание проявляется при наступлении дисфагии. Доброкачественные опухоли редко вызывают обтюрацию пищевода. Дисфагия наблюдалась только у 50% больных. При больших опухолях, кроме дисфагии, больные испытывают ощущение инородного тела в пищеводе, позывы на рвоту и тошноту, иногда боли при еде. Бывает, что большие опухоли не вызывают каких-либо симптомов и случайно выявляются при рентгенологическом или эндоскопическом исследовании. В отличие от рака пищевода дисфагия при полипах не имеет тенденции к неуклонному и быстрому нарастанию и может оставаться без изменения в течение нескольких месяцев или даже лет. В анамнезе некоторых больных отмечаются периоды улучшения проходимости пищи вследствие уменьшения спазмов. Течение полипов зависит от морфологической структуры и темпов роста. При быстром росте полипа возможна быстрая малигнизация, особенно в молодом возрасте. Общее состояние больных с полипом пищевода не страдает. Иногда отмечается некоторое похудание в связи с нарушением питания и естественным в таких случаях беспокойством.
Желудок:
Возможно существование полипов без клинических симптомов, в подобных случаях они являются случайной находкой при рентгенологическом или эндоскопическом исследовании. Болевая симптоматика, часто наблюдающаяся при полипах желудка, в значительной степени обусловлена степенью выраженности воспалительных явлений, на фоне которых существует полип. В большинстве случаев боли локализуются в подложечной области, вначале имеют связь с приемом пищи, а затем приобретают не зависящий от приема пищи характер. Если полипы закрывают выход из желудка, то у больного появляется рвота. Полипы, имеющие длинную ножку, могут выпадать в двенадцатиперстную кишку и ущемляться в привратнике, вызывая приступы резких схваткообразных болей в подложечной области с иррадиацией по всему животу. Больные жалуются на горький вкус во рту, тошноту, отрыжку. Аппетит не страдает. В случае нерезкой выраженности этих симптомов больные могут годами не обращаться к врачу. При изъязвлении полипа наблюдаются умеренные желудочные кровотечения (положительная реакция па скрытую кровь в кале), а в более выраженных случаях выявляется кровь в рвотных массах, дегтеобразный характер стула. Могут наступить обычные для кровопотери признаки: слабость, бледность кожных покровов, вторичная гипохромная анемия. Малигнизация полипа наступает исподволь: отмечаются потеря аппетита, общая слабость, похудание, т.е. развиваются признаки, характерные для рака желудка. Следует отметить, что начало перехода полипа в рак не удается уловить ни клинически, ни рентгенологически. Поэтому больные, у которых выявлены полипы желудка, должны находиться под систематическим динамическим наблюдением врача-эндоскописта; при малейшем подозрении на злокачественное превращение полипа больного следует подвергнуть оперативному лечению.
Толстая кишка:
Клиническая картина находится в зависимости от количества, местоположения и морфологического строения полипов. При одиночных полипах в течение длительного времени может не быть никаких жалоб. При множественных полипах и полипозе бессимптомного течения не встречается. Полипоз проявляется болями по ходу толстой кишки, учащенным, часто болезненным стулом с примесью крови, слизи, гноя. При полипах, расположенных в дистальных отделах толстой кишки, нередко отмечаются тенезмы, а при сочетании с полипами прямой кишки — неприятные ощущения, боли, зуд в области заднего прохода. Если наличие одиночного полипа беспокоит больных мало, то при множественных полипозах болезнь сопровождается кровотечениями во время, и после дефекации, поносом, приводящим к обезвоживанию, интоксикации и малокровию.
Диагностика полипов ЖКТ.
Основной метод диагностики – эндоскопическое исследование, позволяющее определить локализацию, размеры, форму полипа, а также выполнить прицельную биопсию. Кроме того, эндоскопическое исследование позволяет решить вопросы дальнейшей тактики ведения больного.
Лечение полипов ЖКТ.
Основным методом лечения полипов ЖКТ является эндоскопическая полипэктомия (малоинвазивная операция, выполняемая без вскрытия полостей).
Решение о способе полипэктомии принимается врачом-эндоскопистом в зависимости от локализации, формы, размеров полипа, результатов морфологического исследования, а также в соответствии с имеющимся оборудованием и квалификацией врача-эндоскописта.
Полипы размером менее 5 миллиметров подлежат динамическому эндоскопическому наблюдению 1 раз в 6 месяцев. Полипы размером более 4-х сантиметров при невозможности эндоскопического удаления подлежат хирургическому лечению.
Эндоскопическая полипэктомия выполняется в эндоскопических отделениях хирургических стационаров в рамках малоинвазивной хирургии одного дня.
После эндоскопической полипэктомии необходимы контрольные эндоскопические исследования через 1, 3, 6 и 12 месяцев и далее 1 раз в год пожизненно.
Зав. эндоскопическим отделением А.Э. Данович