Что такое печеночная пигментация
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени «отец медицины» был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения «желчный человек».
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
— Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
— Пожелтение склер глаз и кожи, тремор рук;
— Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
— «Печеночные ладони». Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
— Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
— Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
— Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
— Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
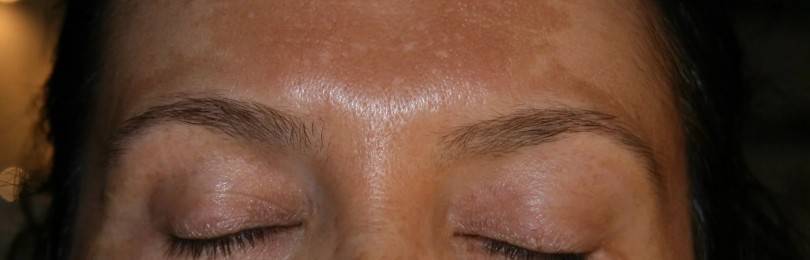
— Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
— Головокружение, головная боль, тахикардия;
— Нарушение зрения, особенно в вечернее время;
— Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
— Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
— Появление натоптышей на мизинцах ног.
— Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
Пигментные пятна на лице при заболеваниях печени
От состояния и функциональности печени зависят волосы, кожный покров, ногти. Поэтому печень и пигментные пятна на лице – взаимосвязанные вещи, поскольку именно хорошей работой железы обусловлена «чистота» кожи.
Устранить некрасивые дефекты можно косметическими средствами отбеливающего свойства, с помощью лазера и криотерапии, процедуры омоложения. Однако эти варианты не гарантируют того, что пятна не появятся снова.
Развитие печеночной пигментации базируется на нарушении работы печени. Именно поэтому лечение подразумевает установление точной причины их появления, воздействие на первоисточник проблемы.
Почему появляются печеночные пятна на коже лица, груди, верхних и нижних конечностей, как осуществляется лечение – аппаратные методики и народные средства – рассмотрим подробно.
Печеночная пигментация
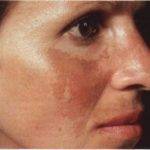
Меланин – пигментное вещество, синтез которого нарушается при ухудшении работы железы. При скоплении вещества в дерме компонент оседает на некоторых участках, которые изменяют естественный цвет.
Чаще всего локализация пигментации – это лицо, шея, верхние конечности, плечи. По мере прогрессирования заболеваний печени пятна увеличиваются, поражают новые участки кожного покрова.
Причины появления печеночных пятен на лице
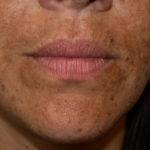
К причинам относят возрастной фактор, чрезмерное воздействие ультрафиолетовых лучей, гормональный дисбаланс (например, при беременности, эндокринных нарушениях). Еще провоцирующие факторы – климакс, влияние на кожный покров химических веществ.
Когда пятна формируются во время вынашивания ребенка, либо по причине химического ожога, то в большинстве случаев они нивелируются самостоятельно.
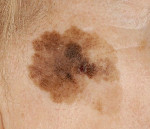
Сами по себе пятна не представляют опасности, это только косметический дефект, вследствие которого изменился окрас дермы. Если пятно увеличивается, болит, чешется либо кровоточит, необходимо обратиться к дерматологу-онкологу.
Пигментные пятна из-за печени появляются по причине разных болезней. Так, потемнение дермы возникает при следующих заболеваниях у мужчин и женщин:
Пятна могут проходить, если они связаны с определенным состоянием, например, их появление при беременности либо во время климакса – явление временное, в большинстве случаев кожа самостоятельно очищается.
Когда причиной выступают патологии печени, то устранение пятен – комплексный процесс, поскольку нужно влиять и на причину, чтобы они не появились вновь.
Лечение пигментных пятен при болезнях печени
Прежде чем убирать пятна с помощью лазера либо специализированных препаратов, рекомендуется посетить врача, обследовать печень, ЖКТ на предмет патологических процессов. Нивелирование внешнего дефекта никак не влияет на первопричину его появления, вероятность рецидива высока.
Ликвидация причины возникновения
Когда причиной пигментации на лице выступают печеночные болезни, то пятна будут появляться вновь и вновь после каждого удаления. Необходимо искать причину, воздействовать на нее. При избавлении от печеночной болезни пятна могут пройти сами.
Чтобы найти причину, требуется пройти ряд обследований – лабораторные анализы крови, урины, фекалий и инструментальные исследования – компьютерная томография, УЗИ, МРТ, фибросканирование (при подозрении на цирроз), биопсия.
Криодеструкция

Процесс такой – на пятна врач наносит жидкий азот специальным распылителем либо ватным диском.
К минусам криотерапии относят достаточно продолжительное заживление – в течение 3-х недель, наличие противопоказаний.
Фотоомоложение
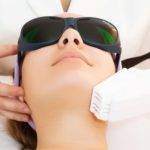
Согласно описанию процедуры, на кожу воздействуют импульсами, которые разрушают скопления меламина.
Излучение в полной мере безопасно для человека. После манипуляции обработанный участок темнеет, далее отшелушивается, обновляется, оттенок выравнивается.
Поскольку печень и пигментация лица связаны, фототерапия не может гарантировать 100% выздоровление, если отсутствует лечение больной железы.
Удаление лазером
Современное лазерное лечение помогает избавиться от пятен даже самого темного окраса, процедуру проводит врач. Процесс удаления включает в себя несколько этапов:
У методики имеются противопоказания – психические нарушения, повышенная температура тела, злокачественные новообразования, патологии сердечно-сосудистой системы, органические поражения ЦНС.
Народные средства
Очистить кожный покров от пятен, которые появились по причине заболеваний печени, помогают нетрадиционные методы.
Эффективны следующие варианты домашнего очищения:
| Щавель | Компресс из свежего щавеля отбеливает кожу. Необходимо измельчить в кашицу, положить на марлевую салфетку, приложить на 15 минут к пораженной области. Манипуляцию повторяют каждые 2-3 дня и до полного исчезновения дефекта. |
| Авокадо | Растительные составляющие эффективно отбеливают кожный покров. Втирают мякоть в пигментные пятна. |
| Лимон + белок яйца | Смешивают лимонный сок с яичным белком в равных пропорциях, наносят на пораженные зоны посредством ватного диска. |
| Уксус + лук | Сок лука и уксус смешивают в равных пропорциях. Жидкость раз в сутки наносят на пигментные пятна. |
| Бузина | Необходимо столовую ложку сухого растения залить 200 мл кипятка, настоять 5 часов, отфильтровать 2 раза. Полученный раствор используют для компрессов – 2-3 раза в день по 15 минут. |
| Звездчатка | На основе растения готовят отвар, протирают им пораженные участки несколько раз в сутки. |
Общие рекомендации
Необходимо ограничить время пребывания на солнце, отказаться от солярия. В летнее время использовать средства для защиты от ультрафиолетового воздействия, выбирая косметику с SPF не менее 30. Для предупреждения пятен регулярно используют средства по уходу за лицом, в составе которых имеются антиоксиданты.
Нужно уделить внимание питанию, состоянию печени. Нарушения работы железы приводит к появлению печеночной пигментации, поэтому наряду с удалением пятен требуется пройти лечение диагностированной болезни.
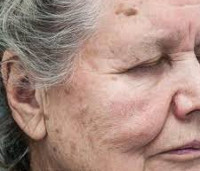
Старческое лентиго
Старческое лентиго (печёночное пятно) – разновидность простого доброкачественного пигментного пятна, возникающего под воздействием ультрафиолетовых лучей на фоне обменных нарушений возрастного характера. Появляется у пожилых пациентов, которые в молодости не защищали кожу от ультрафиолета. Представляет собой плоское коричневое пигментное пятно с размытыми границами до 1 см в диаметре. Локализуется на открытых участках кожи. Диагностируется на основании анамнеза и клинической картины с использованием дерматоскопии и биопсии. Старческое лентиго не требует терапии. По желанию пациента после консультации с косметологом возможно фотоомоложение, применение отшелушивающих и отбеливающих кожу средств.
Общие сведения
Старческое лентиго – доброкачественная пролиферация меланоцитов у пациентов пожилого возраста с образованием пятна, спровоцированного действием солнечных лучей. С этой точки зрения старческое лентиго напоминает веснушки или вульгарное пигментное пятно, возникающее как результат возрастного гиперкератоза кожи. Основным отличием лентигинозного пятна является смешанное пигментообразование, когда лентиго появляется на фоне возрастных изменений, гормональных сдвигов и солнечного ожога. По данным отечественных дерматологов, более 50% пациентов в возрасте 60 лет имеют как минимум одно или два лентигинозных пятна. Образуются такие пятна в результате кумулятивного эффекта ультрафиолетовых лучей при постоянной гиперинсоляции. Чаще страдают люди с очень светлой кожей.
Старческое лентиго не имеет гендерной окраски, дебютирует в любое время года, неэндемично. В отличие от других разновидностей лентиго, никогда не малигнизируется, но требует точной диагностики, поскольку может напоминать пограничный невус или злокачественное лентиго. До середины ХХ столетия в дерматологии существовало представление о том, что лентиго относится к одной из разновидностей плоского меланоцитарного невуса. Однако с 1962 года, благодаря работам венской школы дерматологии, лентиго рассматривают в качестве самостоятельной нозологии. Актуальность старческого лентиго связана с эстетическим дискомфортом, особенно при множественных пигментных пятнах, локализующихся на лице.
Причины старческого лентиго
Непосредственной причиной появления доброкачественного старческого лентигинозного пятна являются ультрафиолетовые лучи, воздействующие на эпидермис. В составе этого слоя кожи больше всего (до 85%) кератиноцитов, которые отвечают за загар – ответную реакцию кожи на солнечные лучи. Обычные клетки эпидермиса сами не вырабатывают меланин, а получают его путём транспортировки пигмента по клеточным отросткам от меланоцитов. Меланоциты – основные источники меланина и вторые по численности клетки эпидермиса. В эпидермисе пациентов со светлой кожей содержится небольшое количество меланина, что обеспечивает менее выраженную защитную реакцию кожи на действие солнечных лучей.
Гиперинсоляция стимулирует продукцию пигмента в меланоцитах, на коже появляется загар. При этом часть переполненных меланином клеток поднимается на поверхность кожи, а часть не достигает её поверхности и откладывается на уровне зернистого слоя. Происходит кумулятивное накопление меланина. Кератиноциты, наполненные меланином, достигшие поверхности и выполнившие функцию защиты от УФО, в последующем трансформируются в роговые чешуйки и отшелушиваются. Приблизительно через месяц после прекращения инсоляции эти клетки заменяются новыми, содержащими нормальное количество меланина. Кожа приобретает нормальную окраску.
Транзиторность кератиноцитов имеет положительную и отрицательную сторону. С одной стороны, меланин является антиоксидантом, полезным веществом, ингибирующим процесс окисления, связывающим свободные радикалы и препятствующим старению кожи. С другой, со временем меланин начинает сам продуцировать свободные радикалы, разрушающие клетки кожи и их ДНК, приобретает способность к опухолевой трансформации. После 50 лет прооксидантная активность меланина начинает преобладать над защитной оксидантной. В этот момент на коже появляется старческое лентиго. Оно может возникнуть как после очередного загара, так и спонтанно, за счёт кумулятивного эффекта меланоцитов.
Параллельно у пациентов, страдающих заболеваниями пищеварительного тракта или алкоголизмом, происходит нарушение билирубинового обмена. Из-за патологических сбоев в работе печени билирубин накапливается в коже. Токсическое повреждение клеток эпидермиса значительно уменьшает защитные свойства кожи, замедляет обменные процессы. Такая ситуация создаёт фон хронического воспаления, дополнительно стимулирующего возникновение печёночных пятен (старческого лентиго).
Симптомы старческого лентиго
Клинически заболевание проявляется спонтанным возникновением на коже одного или множества плоских безболезненных пигментных пятен жёлтого, бурого или тёмно-коричневого цвета диаметром не более 1 см. В редких случаях пятно старческого лентиго достигает 3 см в диаметре. Полихромность пятен создаёт мозаичную разноцветную картину. Контуры старческого лентиго нечёткие, чаще всего овальные, размытые. Иногда они приобретают очертания географической карты. Локализуется старческое лентиго на открытых участках кожного покрова – в области декольте, на предплечьях, лице, редко – на тыле ладони. Пятна старческого лентиго никогда не шелушатся, не обладают тенденцией к периферическому росту, не меняют окраску. Пигментированные образования хаотично разбросаны по поверхности кожи, при этом каждое пятно старческого лентиго обособлено.
Формирование элементов старческого лентиго не вызывает никаких субъективных ощущений, но способно причинять эстетический дискомфорт, особенно когда локализуется на лице. Обычно старческое лентиго не сопровождается обострением патологических процессов в желудочно-кишечном тракте, хотя возникает на фоне сформировавшейся язвенной болезни желудка, воспалительных изменений печени, злоупотребления алкоголем. Такая «тихая» симптоматика требует пристального внимания, поскольку под маской старческого лентиго может скрываться пограничный или злокачественный невус. В этом случае самым важным признаком становится цвет пятна и его выпуклость. При любом оттенке чёрного и минимальной выпуклости пятна требуется срочная консультация онколога.
Диагностика и лечение старческого лентиго
Дерматолог выставляет диагноз на основании анамнеза и типичной клинической картины старческого лентиго. Дополнительно применяют дерматоскопию и биопсию для исключения онкологической патологии. Гистологически при старческом лентиго хорошо заметна пролиферация меланоцитов эпидермиса, его утолщение. При этом межсосочковые промежутки эпидермиса напоминают по форме булаву, что является диагностическим признаком старческого лентиго. Иногда в диагностике используют анализ крови на онкомаркеры. Дифференциальный диагноз старческого лентиго проводят с веснушками, родимыми пятнами, плоским невусом, хлоазмой, сенильным кератозом. Простое доброкачественное старческое лентиго не требует специальной терапии, если не доставляет эстетических неудобств пациенту.
По желанию больного после консультации с косметологом и проведения кожных аллергических проб при старческом лентиго выполняют консервативное отбеливание кожи с помощью специальных косметических средств. Используют отшелушивание с фотодеструкцией меланоцитов. У белокожих пациентов с большой площадью патологической пигментации возможно применение химического пилинга лица. Больные со смуглой кожей должны осторожно относиться к такой процедуре, поскольку вместе с пигментированным пятном осветляются и окружающие здоровые ткани. Самым современным методом лечения старческого лентиго считается фотоомоложение. Единичные пятна старческого лентиго можно убрать с помощью методов лазерной косметологии.
Профилактика лентиго заключается в исключении контакта с солнечными лучами или ограничении инсоляции за счёт ношения широкополых шляп, солнечных очков, одежды с длинными рукавами. Летом обязательны солнцезащитные кремы. Пациентам со старческим лентиго следует отказаться от вредных привычек, провоцирующих патологический процесс. Прогноз относительно выздоровления неопределенный, при этом заболевание не представляет опасности для жизни и здоровья больного.
Кожа и слизистые оболочки как зеркало состояния печени
Человеческий организм представляет собой единое целое. Все патологические процессы, независимо от их локализации, влияют на организм в целом, а любые болезни внутренних органов в той или иной степени отражаются на поверхности тела. Этот постулат был известен врачам уже в древности. Еще китайский врач Чжу Чжэнь-Хэн проживающий во времена империи Юань (13 – 14 век) считал, что «если Вы хотите узнать состояние внутренних органов пациента, нужно осмотреть поверхность тела, потому что внутреннее состояние обязательно имеет свои проявления снаружи».
Это хорошо знали и земские врачи в Российской империи, которые могли поставить диагноз по совокупности внешних признаков. Возможно, кто-то скажет: «Ну что за архаизм, в 21 веке благодаря наличию современных методов исследования все делается гораздо проще и надежнее». И будет прав, но лишь отчасти. Конечно, такие инструментально-лабораторные методы как КТ, МРТ, УЗИ, лабораторные анализы, биопсия с гистологией, генетические исследования позволяют быстро поставить диагноз. Но скажите, многие ли из нас имеют доступ к ним, особенно лица, проживающие в небольших городках и деревнях вдали от «цивилизации». Да и не у каждого есть возможность их оплатить. Поэтому игнорирование «человеческого опыта» не является лучшим вариантом. К тому же, это ничего не стоит – достаточно знаний, а также умения наблюдать и анализировать.
В качестве примера, рассмотрим, по каким внешним признакам мы можем определить нарушения функции печени, а именно, рассмотрим характерные внешние симптомы, появляющиеся на коже, ее придатках (волосы, ногти) и слизистых оболочках.
Почему страдает кожа при нарушении функции печени?
Печень – чрезвычайно многофункциональный орган человека, выполняющий несколько важнейших для организма функций, таких как:
В основе нарушений функций этого органа лежит гибель (жировое перерождение, фиброз, цирроз) клеток печеночной ткани и изменение структуры печени, развивающиеся при различных заболеваниях, что неминуемо отражается на состоянии кожных покровов. Ниже мы рассмотрим характерные внешние симптомы, дадим им оценку, рассмотрим механизм их развития и выясним, при каких заболеваниях печени они встречаются.
Изменение цвета кожи
Для многих заболеваний печени характерным является изменение цвета кожи, которое может проявляться как:
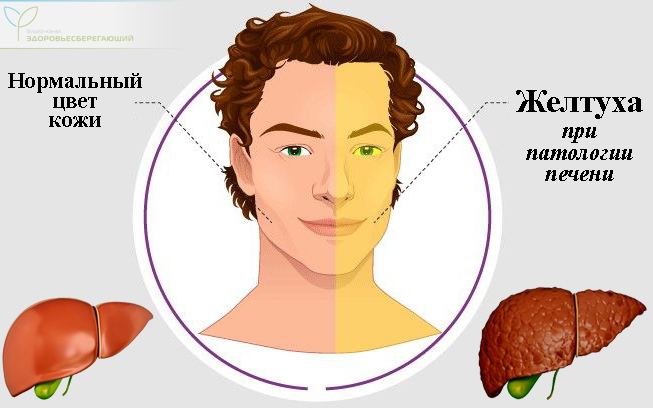
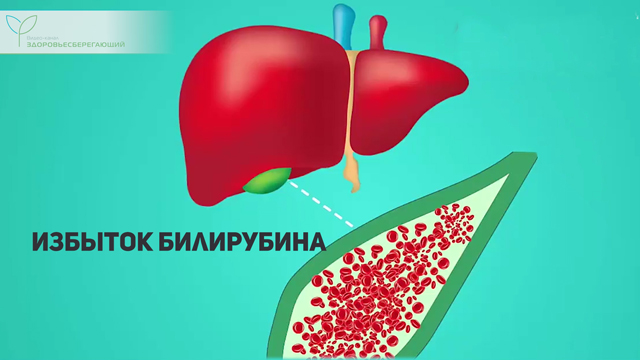
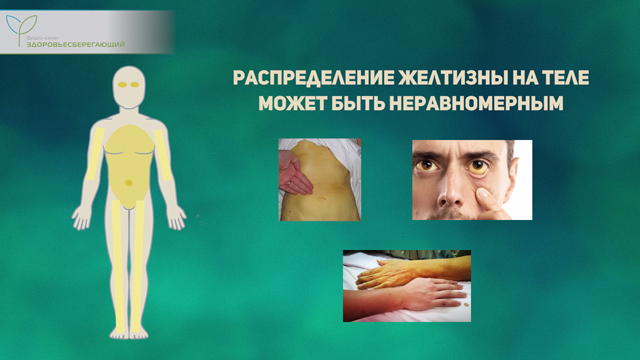
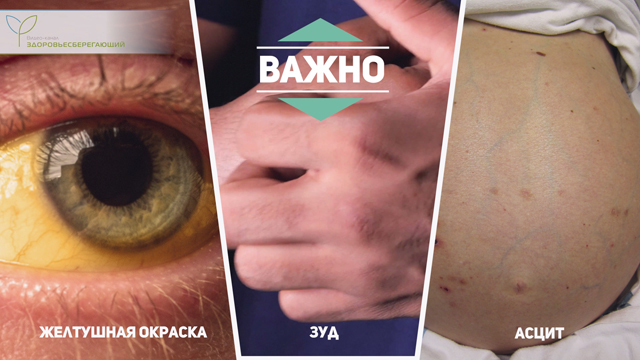
Желтушность кожных покровов и склер
В основе желтушной окраски кожных покровов лежит избыток в организме билирубина, который образуется в результате распада эритроцитов в печени, но из-за нарушения процесса его превращений уровень его повышается, и он накапливается в кожных покровах, меняя ее окраску. Выраженность желтизны может существенно различаться – от едва различимой слабо-желтого оттенка до выраженного ярко-желтого. При этом распределение желтизны на теле может быть неравномерным – чаще она сильнее выражена на туловище, особенно в зоне около пупка и склерах и менее выражена – на верхних и нижних конечностях.
Важно!
Желтушность определяется визуально при концентрации показателя билирубина 33 – 35 мкмоль/л при норме ниже 20 мкмоль/л. Выраженное желтое окрашивание характерно для механической закупорки или разрыва желчного протока, инфекционного, токсического и медикаментозного гепатита, застойной печени, а слабовыраженная желтуха – для атрофических форм цирроза.
Землистый цвет кожи лица и темная пигментация открытых участков кожи
Землистый (пепельно-серый оттенок) кожи лица и темная окраска кожных покровов появляется из-за отложения пигмента меланина в соединительной ткани (дерме) кожного покрова, что вызвано увеличением в организме содержания гормонов.
Важно!
Пепельно-серый оттенок кожи лица и тела относятся к характерным проявлениям портального цирроза.
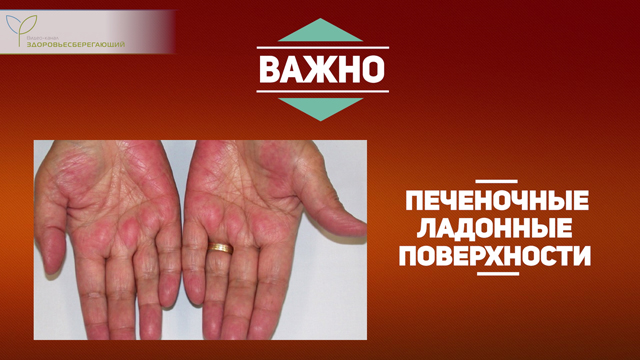
Эритема (покраснение) ладоней
Проявляется симметричным покраснением кожи ладоней в зоне большого пальца и мизинца на фоне относительно бледного центра ладони.
Развивается вследствие неспособности печени полноценно выполнять функцию утилизации «отработавших» гормонов эстрогенов, что приводит к развитию гиперэстрогении. Это влияет на стенки сосудов, вызывая расширение капилляров и открытие артериовенозных шунтов (места соединения артериального и венозного русла), что приводит к усилению притока крови на периферию, в частности в сосуды ладоней.
Важно!
Так называемые «печеночные ладонные поверхности» характерны практически для всех заболеваний печени с хроническим течением.
Образования на коже
Существует несколько типов доброкачественных новообразований, которые разделяются на:
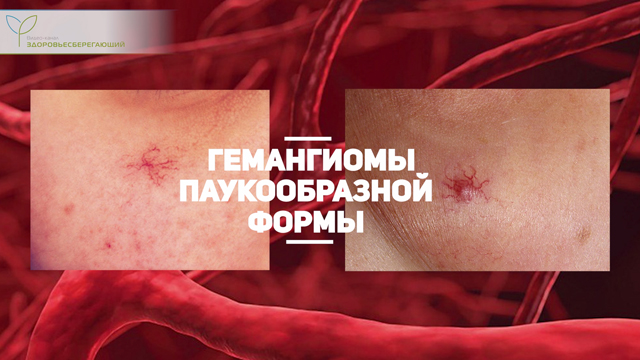
Новообразования сосудистого происхождения
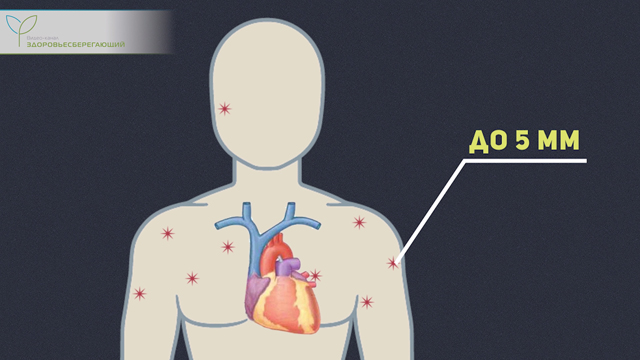
К наиболее характерным патологическим проявлениям относятся всевозможные гемангиомы паукообразной формы («паучки»). Морфологически они представлены локальными расширениями сосудов (венул и артериол) диаметром до 5 мм, красноватого цвета, которые пульсируют при нажатии на них. Располагаются исключительно в зонах бассейна верхней полой вены – кожных покровах грудной клетки, плечах, реже – на лице.
Их появление вызвано высвобождением гепарина и медиаторов, происходящее на фоне повреждения клеток печени (гепатоцитов).
Важно!
Образование гемангиом считается неблагоприятным прогностическим явлением.
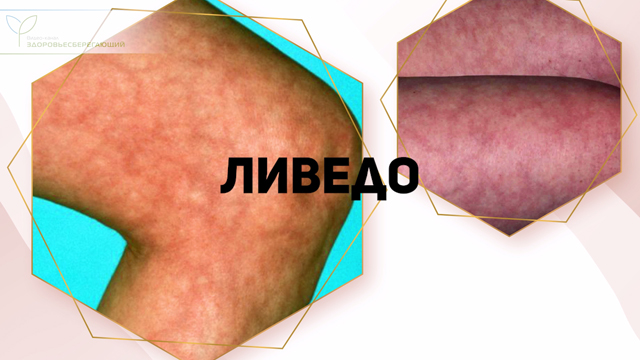
Еще одним проявлением сосудистых новообразований при патологии печени является ливедо в различных вариантах, которое представляет собой расширения сосудов кожных покровов в виде колец, сетки, кроны дерева.
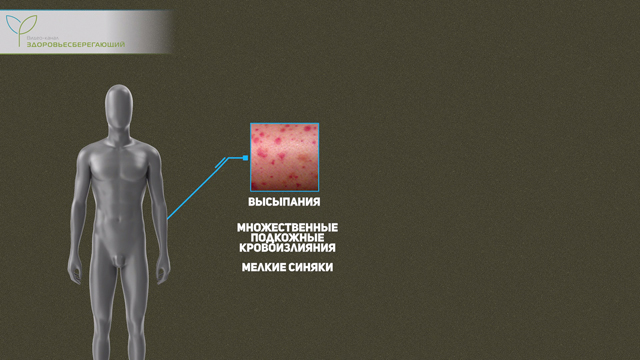
На стадии хронизации острого гепатита или его перехода в цирроз на конечностях могут появляться геморрагические (петехиальные) высыпания, множественные подкожные кровоизлияния и даже мелкие гематомы (синяки), что обусловлено нарушениями процессов свертывания крови.
Важно!
Сосудистые кровоизлияния могут проявляться частыми кровотечениями из носа и кровоточивостью слизистой ротовой полости.
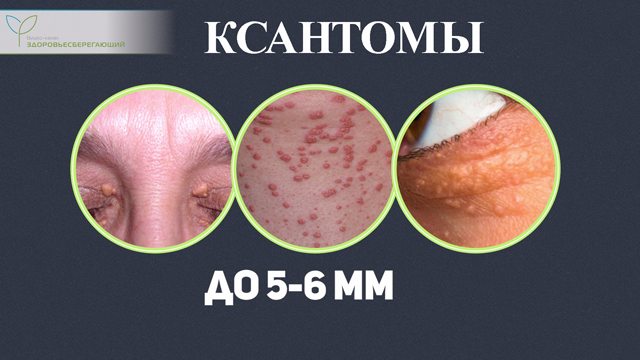
Новообразования процесса «накопления»
К типичным представителям этой группы относятся ксантелазмы или ксантомы, являющиеся проявлением расстройств жирового обмена, что характерно для многих заболеваний печени. Это основной и часто встречающийся вид отложений липидов или холестерина в структуре кожных покровов, представляющий собой плоские округлой формы узелки диаметром до 5 – 6 мм, имеющих желтоватый оттенок. Цитоплазмы клеток ксантом заполнены липидами. Для диагностики важно наличие множественных плоских ксантом.
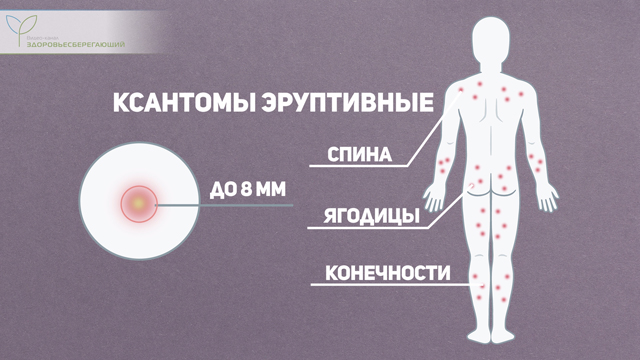
Кроме плоских могут встречаться безболезненные более крупные образования – ксантомы эруптивные, представленные в форме узлов диаметром до 8 мм вокруг которых часто присутствует венчик. Располагаются они рассеянно в различных частях тела, но чаще встречаются на кожной поверхности спины, конечностей и ягодиц.
Другие виды ксантом к патологии печени отношения не имеют.
Важно!
Для диагностики заболеваний печени важно наличие множественных плоских ксантом.
Новообразования гиперкератотического происхождения
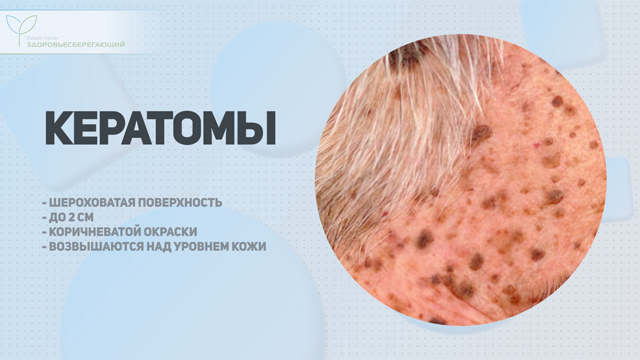
Этот тип новообразований чаще всего проявляется в виде старческих кератом, представляющих собой плотные образования с шероховатой поверхностью размером до 2 см, коричневатой окраски и возвышающиеся над уровнем кожи. Располагаются исключительно на кожном покрове туловища.
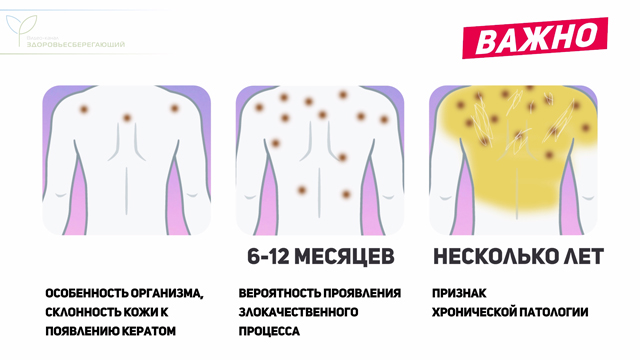
Важно!
Если кератом немного, то, скорее всего, это самостоятельная нозология, свидетельствующая о склонности кожи к их появлению. Но если на протяжении короткого периода времени (6 – 12 месяцев) наблюдается внезапное появление этих новообразований в больших количествах, то это может расцениваться как проявление злокачественного процесса в печени. Если процесс их образования не форсированный и численность кератом нарастает медленно (на протяжении нескольких лет), при этом появляется дополнительная симптоматика со стороны печени (желтушность, зуд кожи), то это может быть признаком хронической патологии.
Сухость, наличие расчесов на коже, вызванных зудом
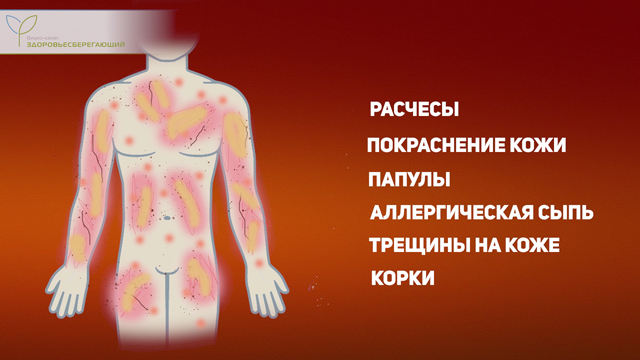
Зуд кожных покровов появляется при повышении уровня билирубина. Для кожного зуда на фоне холестаза (застоя желчи) характерен циркадный (суточный) ритм с максимальной интенсивностью в ночные или вечерние часы. Это вызвано повышением продуцирования желчи именно в этот период и увеличением количества попадающих в кровоток желчных кислот и билирубина. При этом прослеживается зависимость между тяжестью поражения печени и интенсивностью зуда. При тяжелых поражениях печени отмечается сухость (шелушение) кожи, зуд становится нестерпимым, что мешает вести привычный образ жизни.
Особенностью зуда при печеночной недостаточности является отсутствие каких-либо первичных элементов высыпаний. Визуально на коже присутствуют только экскориации (расчесы). Однако по мере нарастания зуда и его длительного присутствия на фоне постоянного расчесывания могут появляться покраснение кожи, папулы, аллергическая сыпь, трещины на коже и образование корок в зонах расчесов, реже – их инфицирование. У женщин зуд усиливается в период менструального цикла.
Важно!
Зуд может носить генерализованный характер, но чаще локализуется в области спины, на ладонях и подошвах.
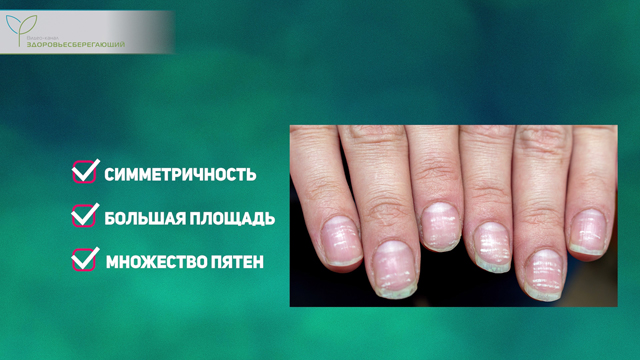
Белые пятна на ногтях (лейконихия)
Изменения структурно-цветовой характеристики ногтей происходит при нарушении белкового обмена, что является составляющей патогенеза многих заболеваний печени.
Однако для отнесения этого признака к значимым необходимо наличие ряда условий:
То есть, при наличии единичных точечных белых пятен на 1 – 2 ногтевых пластинках речь о заболеваниях печени не идет и даже не считается патологией. В то же время, симметричность расположения на разных руках и множественность пятен четко связана с тяжестью патологического процесса. Наиболее типичной лейконихия является для токсического, в частности, алкогольного цирроза.
К еще одному, часто встречающемуся внешнему признаку относится так называемый симптом «занозы», представляющий собой расширение и повышение проницаемости капилляров ногтевого ложа. Проявляется он в форме тонкой темной короткой «ниточки», которая просвечивается через ноготь.
Важно!
Этот признак является относительно ранним свидетельством заболеваний печени, в частности цирроза.
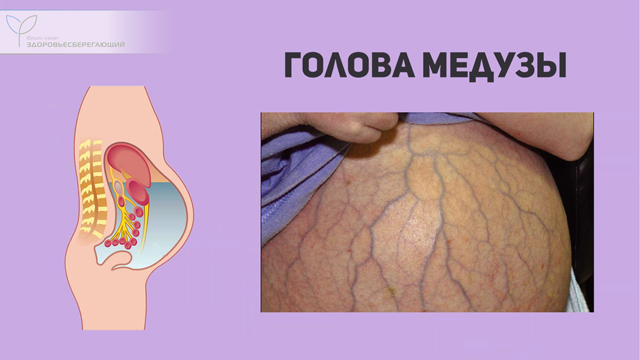
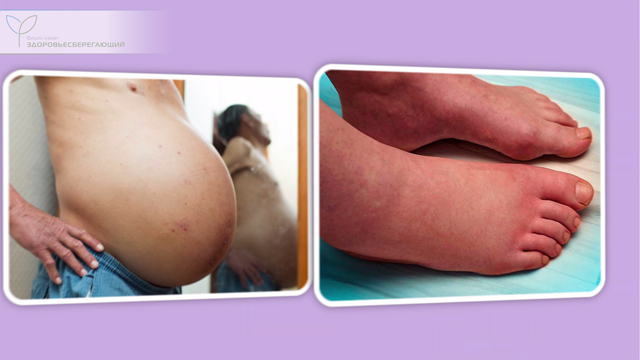
Асцит, отеки на ногах
При портальном циррозе и ряде других заболеваний печени характерно динамично быстро развивающиеся явление застоя в зонах венозных систем различной локализации, и особенно в области передней стенки живота, что обусловлено переполнением вен брюшной полости с формированием венозного рисунка в виде «головы медузы».
Еще одним важным признаком является быстро формирующийся асцит, обусловленный пропотеванием жидкой части крови (плазмы) в брюшную полость вследствие застоя. Кроме явлений застоя пропотеванию жидкости способствует расстройства синтеза альбумина и снижение осмотического давления, а также задержка в организме натрия. Асцит может достигать весьма значительных размеров.
По этой же причине формируются и отеки на нижних конечностях.
Изменения на языке
Симптом достаточно редкий, но чрезвычайно характерный для развивающегося цирроза печени. Характеризуется малиново-красной окраской поверхности языка на фоне выраженного процесса атрофии сосочков на языке и слизистой ротовой полости.
Изменения волосяного покрова
Волосы являются наиболее чувствительным к интоксикации придатком кожи.
При заболеваниях печени к характерным изменениям относятся:
Это обусловлено повышением содержания женских половых гормонов эстрогенов, что связано с нарушениями функции печени.
Какая условная значимость разных внешних признаков?
Ни один из внешних признаков по отдельности не может достоверно свидетельствовать о проблемах с печенью. Важным является наличие именно симптомокомплекса, что позволяет заподозрить патологию. При этом есть более и менее значимые (информативные) признаки.
Из их совокупности можно условно выделить:
Важно!
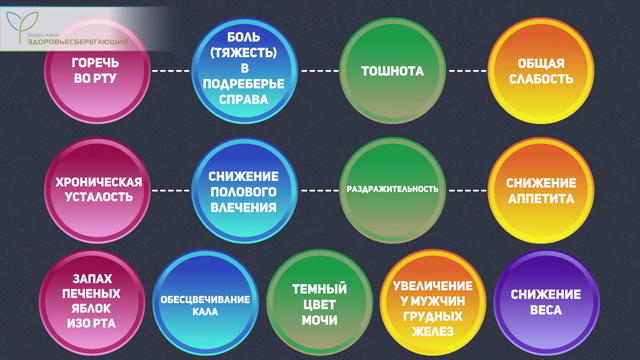
Информативность внешних признаков состояния печени можно существенно повысить путем оценки «наличия или отсутствия» таких специфических признаков как горечь во рту, боль (тяжесть) в подреберье справа, тошнота, общая слабость, хроническая усталость, снижение полового влечения, раздражительность, снижение аппетита, запах изо рта печеных яблок, обесцвечивание кала, темный цвет мочи, увеличение у мужчин грудных желез, снижение веса.
Что делать, если Вы заметили внешние признаки изменений на коже?
Прежде всего, не следует паниковать и думать сразу о тяжелых болезнях. Заболевания печени в своем большинстве не требуют оказания срочной медицинской помощи. Но и не теряйте времени. Необходимо в ближайшее время получить консультацию специалиста (гастроэнтеролога, гепатолога) и направление на обследование – УЗИ печени, биохимические анализы (билирубин, щелочная фосфатаза, анализ крови на ферменты печени – АЛТ и АСТ), иммунологические тесты, маркеры вирусных гепатитов и другие, что позволит поставить диагноз. После чего Вам будет назначено соответствующее лечение. Таким образом, знание внешних признаков позволит Вам заподозрить наличие проблемы с печенью уже на раннем этапе даже при отсутствии медицинских знаний, что значительно повышает шансы на благоприятный прогноз.
Важно!
Не начинайте лечение самостоятельно. Фармацевтический рынок заполнен различными препаратами, якобы «поддерживающими функцию печени» и «гепатопротекторами», многие из которых зачастую никакой терапевтической ценности не представляют и могут оказаться даже вредными.