Виды патоспермии: астенозооспермия, азооспермия, олигозооспермия и другие
Причиной мужского бесплодия чаще всего являются патологические состояния спермы. Для определения вида патологии спермы – патоспермии – назначают анализ эякулята и составляют спермограмму, в которой указывают все характеристики сперматозоидов. Для различных отклонений от нормы характеристик спермы существуют свои термины – астенозооспермия, азооспермия, тератозооспермия и др. Их рассмотрению посвящена данная статья.
Патологические состояния спермы
В ходе анализа эякулята исследуются такие характеристики:
На основании полученных данных делается вывод о состоянии спермы. Если ни по одной из характеристик не обнаружено отклонения от нормы, то эякулят считается нормальным, что в медицинской терминологии обозначается словом «нормозооспермия» или «нормоспермия». В случаях выявления отклонений от норм различных параметров спермы для их обозначения применяют ниже приведенные термины.
Азооспермия. Этим термином обозначают полное отсутствие сперматозоидов в эякуляте. Азооспермия может быть трех видов: секреторной (необструктивной), когда сперматозоиды не вырабатываются в яичках, экскреторной (обструктивной), когда половые клетки продуцируются, но из-за непроходимости семявыводящих протоков не могут попасть в эякулят, и сочетанной, когда имеют место оба эти фактора. Лечение азооспермии имеет более благоприятный прогноз, если сперматогенез не нарушен, и патология носит обструктивный характер. Среди причин азооспермии наиболее частыми являются токсическое действие химических соединений и радиации, генетические нарушения, закупорка семявыводящих путей вследствие воспалительных процессов.
Олигоспермия. При этой патологии наблюдается уменьшение объема эякулята. В норме количество выбрасываемой спермы должно составлять не менее 1,5 мл. Чем меньше ее выделяется, тем ниже вероятность, что она сможет попасть к месту оплодотворения. Олигоспермия может быть вызвана слишком активной половой жизнью, в этом случае при снижении половой активности она исчезает. Для исключения ошибки перед сдачей спермы на анализ необходимо воздержаться от семяизвержений в течение 4-5 суток.
Олигозооспермия – состояние спермы, при котором концентрация сперматозоидов в эякуляте ниже нормы. Сейчас считается допустимым содержание в 1 мл эякулята не менее 39-20 млн. сперматозоидов с высокой оплодотворяющей способностью, при их меньшей концентрации могут возникнуть трудности с оплодотворением.
Астенозооспермия. При этой патологии спермы наблюдается снижение подвижности сперматозоидов. В норме эякулят должен содержать не менее 40% активных половых клеток, при их меньшей концентрации существует риск бесплодия. Астенозооспермия имеет несколько степеней – от легкой, когда отклонение от нормы незначительно, до самой тяжелой – акинозооспермии – полного отсутствия подвижных сперматозоидов в эякуляте.
Тератозооспермия – превышение допустимого процента дефектных половых клеток. Не все половые клетки в сперме имеют правильное строение. Часть из них имеют различные аномалии: слишком большую, маленькую или раздвоенную головку, раздвоенный жгутик и т.п. В зависимости от применяемого метода исследования, нормы количества аномальных сперматозоидов различаются. Сейчас чаще всего применяется метод «окрашенного мазка», при использовании которого доля выявленных аномальных половых клеток не должна превышать 85%.
Лейкоспермия (пиоспермия) – это повышенный уровень лейкоцитов в сперме. В норме содержание белых кровяных телец в эякуляте не должно превышать 1млн/1мл. Большее количество свидетельствует о протекании воспалительных процессов и наличии инфекции в органах мочеполовой системы. В таких случаях необходимо обследование и лечение обоих половых партнеров.
Все эти патологии спермы могут встречаться как в чистом виде, так и в сочетании друг с другом. Во втором случае, их названия объединяются в одно, например – олигоастенозооспермия, астенотератозооспермия, олигоастенотератозооспермия и т.п.
Что такое патоспермия
Спермограмма с морфологией + MAR-тесты
Имуноглобулины IgG, IgA в одном тесте
Адрес лаборатории: Москва, ул. Беговая, д. 7 стр. 2
+ Записаться на прием
Патоспермией называют состояние, при котором в эякуляте наблюдаются отклонения от нормы. Иными словами, процесс выработки или транспорта спермы протекает с нарушениями, которые могут являться одной из причин мужского бесплодия. Это может проявляться в повышенной вязкости спермы, малом количестве и невысокой подвижности сперматозоидов, нарушении сперматогенеза.
Причины и симптомы заболевания
Причинами патоспермии может послужить множество факторов. Некоторые из них являются следствием образа жизни и легко устранимы, а другие требуют лечения.
Наиболее распространенные причины патоспермии
Патоспермия возникает вследствие хронических и инфекционных заболеваний, а также при генетической предрасположенности:
К патоспермии могут привести и внешние причины поведенческого и социального характера:
Симптоматика заболевания
В повседневной жизни патология никак себя не проявляет. Отклонения обнаруживаются только во время обследования, если пара продолжительное время не может зачать ребенка. Внешне симптомы патоспермии проявляются в изменении цвета и вязкости спермы, но, как правило, этот момент упускают из вида.
Виды патоспермии
Для выявления и определения форм патологии патоспермии необходимо провести исследование эякулята. Первым обязательным анализом, с которого начинаются все обследования у андролога, является спермограмма. Ее обязательно выполнять совместно с МАР-тестом, определяющим наличие иммунного фактора бесплодия. При наличии отклонений врач назначает дополнительные исследования. Это могут быть анализы на фрагментацию ДНК, биохимический анализ, посев на предмет выявления возбудителей инфекции, анализы крови, мазки, ультразвуковое исследование и т. д. По результатам проведенных анализов делают заключение, в котором указывают один из следующих видов патоспермии у мужчин:
Методы лечения бесплодия при патоспермии
В зависимости от причин возникновения лечение патологической спермы выполняется хирургическими и консервативными методами.
Оперативное вмешательство назначается, например, при непроходимости семявыносящих путей, варикоцеле и т. д.
Консервативное лечение в зависимости от генеза проводится в следующих направлениях:
Практика показывает, что при наличии небольших отклонений в составе сперме вполне достаточными мероприятиями является упорядочение образа жизни, нормализация рациона питания, устранение неблагоприятных внешних факторов. Процесс формирования и развития сперматозоидов занимает 73–75 дней у взрослого мужчины. Если в течение этого времени максимально устранить негативные внешние обстоятельства, то сперматогенез полностью восстанавливается.
Мужское бесплодие, патоспермия
Мужское бесплодие – репродуктивная дисфункция, проявляющаяся изменениями качественных и количественных характеристик спермы. Хотя болезнь выделена в самостоятельную нозологическую форму, правильнее назвать мужское бесплодие симптомокомплексом, который зачастую является первым проявлением скрытого заболевания различных органов и систем мужского организма. Любой патологический процесс, развивающийся в репродуктивных органах (опухоль, воспаление, травма и т.д.), способен нарушать сперматогенез и способность иметь потомство.
Причины мужского бесплодия
При мужском бесплодии имеет место патоспермия – патологические изменения в сперме. Проблема может быть связана с обширным рядом негативных факторов, среди которых отдельно следует выделить:
Все это способствует возникновению патоспермии, которая лежит в основе мужского фактора бесплодия:
Возможность самостоятельного зачатия ребенка увеличивается после выявления причин патоспермии и грамотно проведенной терапии. Зачастую патоспермия возникает вследствие закупорки семявыводящих протоков, что исключает или затрудняет продвижение сперматозоидов и семяизвержение. В урологическом центре GMS Hospital успешно лечится обтурационная патоспермия, включая осложненные формы.
Виды мужского бесплодия
Выделяют следующие формы бесплодия у мужчин:
Современная медицина располагает широким арсеналом эффективных методов диагностики и лечения мужского бесплодия разного характера. Специалисты центра урологии GMS Hospital быстро поставят правильный диагноз и подберут наиболее результативный метод восстановления функции деторождения.
Стоимость лечения мужского бесплодия, патоспермии
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| ТУР семенного бугорка при обтурационном бесплодии | 234 003 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Патоспермия
Патоспермия – собирательный термин, который включает в себя различные патологические изменения эякулята. Это может быть недостаточный объем спермы, низкая концентрация или подвижность сперматозоидов, наличие эритроцитов или лейкоцитов в сперме. В самых тяжелых случаях сперматозоиды полностью теряют подвижность либо отмечается полное отсутствие спермы. Подобные процессы приводят к развитию мужского бесплодия, но не всегда этот диагноз является приговором. Современные методики позволяют добиваться хороших результатов в лечении бесплодия у мужчин.
Виды патоспермии
Разновидность нарушения
Пояснения
Недостаточная концентрация сперматозоидов. Считается, что при наличии во всем объеме эякулята менее 40 миллионов сперматозоидов оплодотворение яйцеклетки маловероятно.
Менее половины всех сперматозоидов имеют нормальную форму.
Менее половины всех сперматозоидов способны двигаться вперед.
В эякуляте обнаруживаются только сперматозоиды, утратившие жизнеспособность и подвижность.
Сочетание вышеописанных форм.
Повышенное содержание сперматозоидов в 1 мл эякулята.
В эякуляте отсутствуют зрелые сперматозоиды, однако клетки сперматогенеза определяются.
Полное отсутствие эякулята при половом акте.
Повышение содержания лейкоцитов в эякуляте, наблюдается при инфекционно-воспалительных заболеваниях половых путей.
Присутствие крови в семенной жидкости.
Гипоспермия и гиперспермия
Изменения объема семенной жидкости в сторону уменьшения или увеличения.
С использованием материалов: Клиническое исследование эякулята / А.Ю. Зубков, М.Э. Ситдыкова, А.Р. Патрина – Казань: КГМУ, 2001.
Нарушение морфологии сперматозоидов при тератозооспермии
Причины патоспермии
Поскольку патоспермия включает в себя множество различных состояний, то и причин, которые могут приводить к их возникновению существует очень много. Среди них наши врачи считают самыми распространенными следующие состояния:
Кроме того, к развитию различных форм патоспермии может приводить неправильное питание, регулярные стрессы, слишком частые или слишком редкие половые контакты, генетические факторы. На всех этих причинах базируются направления профилактики мужского бесплодия. Например, если вести здоровый образ жизни, размеренную половую жизнь, ограждать себя от воздействия неблагоприятных факторов и внимательно следить за здоровьем, то можно существенно снизить риск возникновения патоспермии. Если же проблема уже дала о себе знать, то необходимо обратиться к врачу, который поможет устранить данные нарушения.
Методы лечения патоспермии
Лечение начинается с устранения провоцирующих факторов, если это осуществимо. Например, врач может порекомендовать мужчине бросить курить, поменять работу с вредными веществами, избегать перегревания и т.д.
Непосредственную причину данной патологии можно устранить оперативными или консервативными методами. Хирургическое лечение применяется в тех случаях, когда патоспермия развилась в результате варикоцеле или других заболеваний репродуктивной системы, которые требуют оперативного лечения. Во всех других случаях назначается этиотропная терапия, которая подразумевает назначение гормональных, антибактериальных, противовоспалительных препаратов. Дополнительно врач может назначить физиотерапию, витаминотерапию и другие виды общеукрепляющего лечения.
В тех случаях, когда необходимо добиться временного улучшения показателей эякулята, наши врачи назначают стимуляцию сперматогенеза. Данный метод позволяет улучшить качество спермы и повысить, тем самым, шансы на естественное зачатие. Если попытка окажется неудачной, можно будет получить хороший образец биологического материала для последующей криоконсервации и ЭКО. Для стимуляции сперматогенеза мы используем специальные гормональные препараты, которые подбираются индивидуально для каждого мужчины.
Современные возможности лечения мужского бесплодия
Общие аспекты мужского бесплодия
Бесплодие в семьях составляет 15-20% всех браков. Брак считается бесплодным, если в семье в течение 1 года регулярной половой жизни супругов (без предохранения) не наступает беременности. Актуальность данной проблемы относительно семьи трудно переоценить, тем более что, каждый четвертый развод происходит по причине бесплодия мужа или жены. В связи с этим обследование семейной пары по поводу бесплодия должно быть обоюдным и комплексным: мужа обследует уролог-андролог, жену — гинеколог (по возможности гинеколог-репродуктолог). Немаловажным является тот факт, чтобы андролог и гинеколог были проинформированы относительно обследования и лечения обоих супругов. Надо заметить, что конечный результат терапии бесплодия в браке во многом зависит от обьективности обследования супругов и точности установленного диагноза, а также важнейшим звеном является совместная работа и личные контакты врачей-специалистов, участвующих в лечении.
Важнейшим фактором для определения мужского фактора при бесплодии в семейной паре является выбор времени начала обследования, наиболее обьективной схемы обследования мужчины и рациональных методов лечения при необходимости. Многие семейные пары начинают переживать уже после нескольких месяцев отсутствия беременности, и в таких ситуациях не стоит продолжать ожидать наступления беременности без обследования мужа. Обследование мужчины должны проводиться всякий раз, когда пациенты обращаются с основной жалобой на невозможность зачатия. Такое обследование должно быть неинвазивным и недорогим. Интересно отметить, что в половине случаев первичного бесплодия, когда обследовалась и лечилась только жена, в спермограмме у мужа обнаруживались патологические изменения, которые могли стать причиной инфертильности.
Этиология и патогенез
По современным представлениям в репродуктологии выделяют 4 формы мужского бесплодия.
Экскреторные варианты мужского бесплодия встречаются намного чаще, чем секреторные формы и, как правило, его причинами могут становится хронические воспалительные заболевания или пороки развития половых желез, придатков яичек и семявыносящих протоков (уретриты, простатиты, везикулиты, эпидидимиты, фуникулиты, деферентиты, кисты, опухоли, стриктуры, отдельные формы гипоспадии и др.). Смешанные (экскреторно-токсические) варианты бесплодия носят многолетний приобретенный характер и, как правило, их необходимо рассматривать в контексте патологических изменений спермы в следствии инфекционно-воспалительных заболеваний малого таза.
Лечение обязательно должно исходить из этиопатогенеза заболевания
Консервативное лечение бесплодия является нелегким и достаточно долгим процессом, требующим терпения не только от врача, но и от семейной пары. Общеукрепляющие принципы терапии включают устранение профессиональных вредностей, нормализацию ритма сна и отдыха, занятия спортом, рациональное питание, ограничение алкоголя. При лечении воспалительных заболеваний мужских половых органов необходимо учитывать, что для того, чтобы добиться санации и восстановления оплодотворяющей способности спермы — порою необходимы несколько месяцев беспрерывного лечения
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ МУЖСКОГО БЕСПЛОДИЯ
Cекреторная форма
Этим объясняется и низкая эффективность консервативного лечения секреторного бесплодия у взрослого. Таким образом, возрастает необходимость своевременной его профилактики в детском возрасте (препубертатном возрасте).
Экскреторно-токсическая
Основополагающими принципами лечения инфекционно-токсической (экскреторное) формы бесплодия является последовательная этапность терапии:
Сочетанное (секреторная + экскреторно-токсический вариант) или смешанное
ИНФЕКЦИОННО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА В МУЖСКОМ БЕСПЛОДИИ
Адекватное лечение хронических воспалительных заболеваний мочеполового тракта у мужчин всегда было достаточно непростой и сложной задачей в консервативной урологии и андрологии. В последнее десятилетие наблюдается рост воспалительных заболеваний органов малого таза (уретрит, простатит, везикулит, простатовезикулит, фуникулит, эпидидимит), которые, согласно статистическим данным, являются наиболее частой причиной мужского фактора бесплодия. Если учитывать относительно небольшое количество встречающихся у мужчин истинно секреторных (врожденных) форм мужского бесплодия по отношению к приобретенным нарушениям фертильности в виде олиго- и патоспермии, то становится ясно, что главенствующую роль в снижении репродуктивного потенциала мужчин играют приобретенные хронические воспалительные заболевания малого таза. Необходимо добавить, что внешние факторы среды (экология, курение и т.д.) как серьезные причины воспалительных заболеваний малого таза несостоятельны и в исключительных случаях способны повлиять на фертильность.
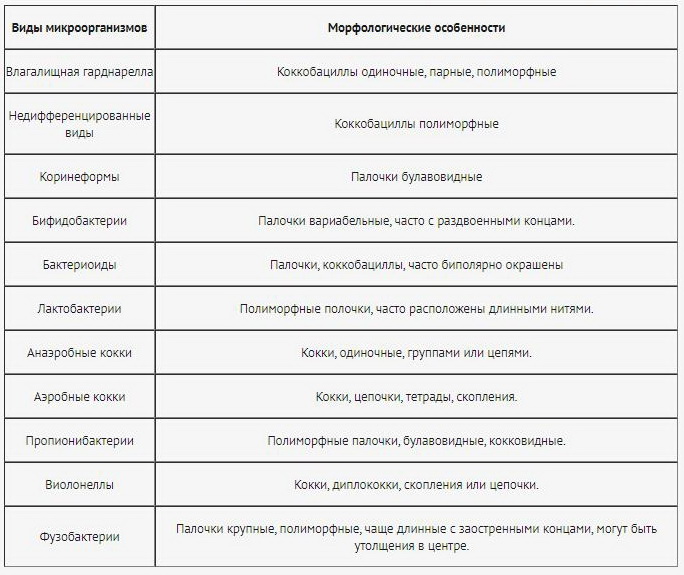
В настоящее время при определении этиологического фактора воспалительной патологии урогенитального тракта акцент делается на выявление инфекций, передающихся половым путем (бактерии, вирусы). Надо заметить, что в результате повсеместного и бесконтрольного применения антибиотиков, в том числе и в пищевых продуктах – микроорганизмы значительно сумели видоизмениться и эволюционировать в условиях мочеполовой системы макроорганизма, и зачастую, современные и чувствительные методики выявления персистирующих ИППП не дают желаемого результата в виде лабораторной идентификации возбудителя.
Существует, однако и ряд других, не менее важных, этиологических факторов в патогенезе воспалительных заболеваний малого таза, приводящих к снижению репродуктивной функции.
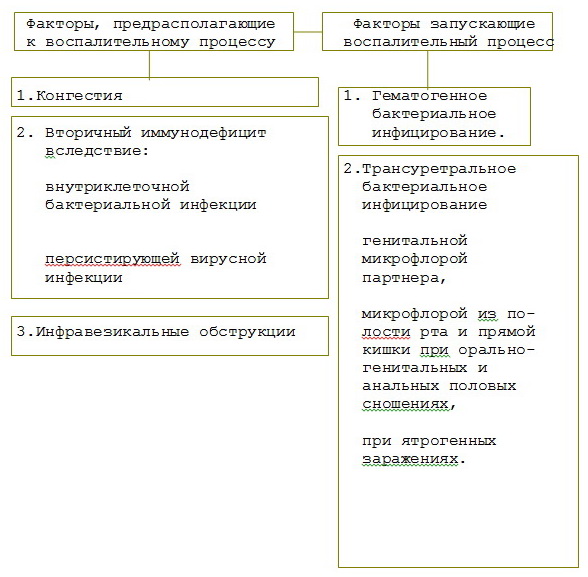
Инфекционный воспалительный процесс в урогенитальном тракте возникает по двум механизмам
Выделим несколько основных групп:
При развитии инфекционного процесса в мочеполовом тракте по данному механизму отсутствует какая-либо клиническая картина уретрита, в соскобах из уретры будет значимо реже выявляться ИППП, однако у пациентов будет присутствовать клинически и лабораторно верифицируемый воспалительный процесс в простато-везикулярном комплексе или в органах мошонки.
При наличии вышеуказанных предрасполагающих факторов инфицирование урогенитального тракта условно-патогенной и банальной бактериальной микрофлорой принципиально возможно двумя путями: уретральным и гематогенным.
Гематогенным путем инфицирование чаще всего происходит из очагов ЛОР-патологии, при заболеваниях прямой кишки с хроническими запорами, геморрое. Инфицирование по данному пути чаще всего происходит тогда, когда в половых органах уже имеются значимые структурные изменения ( конгестия, кальцинаты, ДГПЖ ).
Более значим трансуретральный путь инфицирования вторичной бактериальной микрофлорой.
Следует выделить 2 основных источника бактериального инфицирования.
Лечение этих заболеваний будет только в том случае успешным и окончательным, если реализуется комплексный подход, который базируется на знании этиопатогенетических механизмов воспаления, иммунореактивности на данный воспалительный процесс и функциональных изменениях в половых органах.
Акопян Нерсес Григорьевич.
Уролог, андролог, сексопатолог, кандидат медицинских наук.