Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Паховая грыжа
Лечение паховой грыжи у мужчин
Появилась грыжа в паху. Что делать?
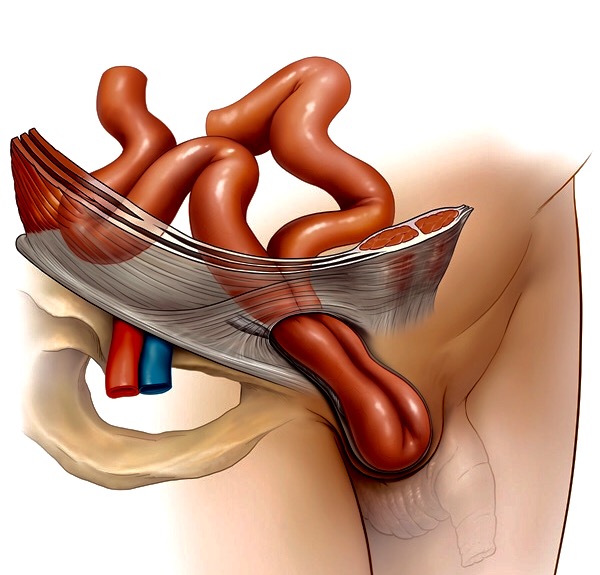
У Вас или у Вашего родственника, отца, мужа, друга, коллеги или просто близкого человека появилась паховая грыжа. Она всегда возникает не вовремя и неожиданно для ее нового обладателя, иногда сразу с двух сторон (двусторонняя). Начинается процесс грыженосительства. Сценарий и первые признаки появления грыжи бывают разными. Все может случиться на фоне полного благополучия и хорошего общего состояния. Появляются и беспокоят неприятные тянущие ощущения внизу живота или после сильной физической нагрузки (статическое напряжение, поднятие тяжести, ремонт, спорт) возникает резкая боль в паху. Неприятные ощущения и боль могут стихнуть и пройти самостоятельно, но затем в паховой области обнаруживается характерное опухолевидное грыжевое образование (выпирание, выбухание) овальной или округлой формы.
Консультация врача хирурга, кандидата медицинских наук
Запись на первичный прием в Москве по телефону +7(495)755-79-18
Паховая грыжа бывает разных размеров (от горошины и больше) и может увеличиваться при кашле, чихании, напряжении и физической нагрузке. Боль, неприятные ощущения и дискомфорт, как правило, носят периодический характер. Грыжа подвижная, вправимая и со временем, может начать опускаться в мошонку, превращаясь из просто паховой в пахово-мошоночную. Помимо болей и неприятных ощущений нередко бывают дизурические явления (нарушение мочеиспускания – учащенное, затрудненное или непроизвольное, задержка мочи, рези и дискомфорт в уретре). Могут беспокоить периодические хронические запоры и(или) вздутие живота. Если у Ваших близких родственников (отца, дедушки, прадедушки и других) была подобная патология, то вероятность ее у Вас и у Ваших детей очень высока. Процесс, место и возраст появления образования в паху могут быть похожими. Симптомы часто совпадают.
Грыжа появилась. Казалось бы, ничего страшного и можно с ней жить дальше. Особенно, если она небольших размеров и практически не беспокоит. Да, есть некоторый дискомфорт, есть неудобства, но вроде бы с этим можно мириться. В этой ситуации, одни избирают тактику «страуса» и пытаются уйти от проблемы, не обращать на нее внимание. Другие входят в режим наблюдения и бдительного ожидания. Вы знаете, действительно, так можно какое-то время жить, но при этом нужно учитывать, что будет страдать и снижаться качество жизни грыженосителя. С учетом этого фактора нужно принимать решение, что делать дальше.
Как ни сложно и страшно, но необходимо эту проблему встречать лицом к лицу. И здесь могут помочь только действительно близкие люди, которым мужчина доверяет. Это обычно родители, жены, дети или друзья. Нужно вместе, шаг за шагом пройти этот путь. Путь от появления грыжи до операции и успешной реабилитации. Чтобы принять правильные решения, необходимо с родными и близкими найти ответы на множество вопросов, которые у Вас возникают.
Что такое паховая грыжа? Как она выглядит? Каковы ее причины? Почему она появилась именно у меня? Какие опасности для здоровья несет паховая грыжа? Кто лечит? Куда обращаться? Как вылечить грыжу? Можно ли не обращаться к хирургу? Можно ли обойтись без оперативного лечения (не оперироваться)? Можно ли вылечить грыжу народными, домашними или альтернативными средствами? Опасно ли не делать операцию? Если оперироваться, то где можно это сделать? Где лучше делают эту операцию? Как долго длиться операция? Больно ли это? Под каким обезболиванием или наркозом делают операцию? Какие хирургические вмешательства применяются для удаления паховой грыжи? Какую лучше операцию делать? Открытую полостную или лапароскопическую? В чем отличия оперативных вмешательств по поводу паховой грыжи? Можно ли вырезать грыжи сразу с двух сторон? Что необходимо перед операцией? Какие нужны обследования? Сколько стоит операция по удалению паховой грыжи? Цена на операцию (грыжесечение)? Какие бывают осложнения? Что делать при осложнении? Какая необходима реабилитация после операции? На какой срок выписывается больничный лист? Что делать? И множество, множество других самых разнообразных вопросов.
Никто с детства не готовится отвечать на эти вопросы и многим в жизни это даже не пригодится. Но если перед Вами встала такая проблема, то без сбора информации не обойтись. Не стоит жаловаться на судьбу, уповать на чудо или народных целителей. Нужно, как можно больше узнать и незамедлительно, последовательно действовать. Если Вы зайдете на любой форум по паховым грыжам, в раздел вопросов и ответов или часто задаваемых вопросов (FAQ, Q&A), наберете в поисковиках отзывы, то Вы увидите множество самых разных мнений и советов. Иногда они могут быть противоречащими друг другу или даже взаимоисключающими. Для того, чтобы действовать Вам нужна информация и знания из разных источников. Читать, анализировать, думать, спрашивать и принимать решение, только Вам. Мы постараемся помочь Вам, подробно расскажем о паховых грыжах у мужчин и ответим на Ваши вопросы.
Определение
Паховая грыжа состоит из следующих элементов:
грыжевой мешок (участок брюшины, который выходит через грыжевые ворота вместе с содержимым – органами брюшной полости)
грыжевое содержимое (то, что находится внутри грыжи и грыжевого мешка – сальник, кишка, мочевой пузырь и др.)
Причины и предрасполагающие факторы
Никто не застрахован от паховой грыжи. Такая проблема может появиться у любого мужчины. Если у Вас она возникла, то это не злой рок, не чья-то вина или чьи-то происки, а в большинстве случаев стечение обстоятельств. Механизм образования грыжи в паху прост. Выпячивание (грыжевой мешок с содержимым) выходит через грыжевые ворота под кожу и подкожную клетчатку или опускается в мошонку. Основными причинами грыжи являются предрасполагающие и основной производящий факторы.
В первую очередь из этих факторов на грыжеобразование оказывают влияние наследственность и генетическая предрасположенность. Они обуславливают анатомические особенности организма, которые ведут к появлению патологического образования в паху:
Врожденные слабые стенки и соединительные ткани пахового канала
Расширенные, увеличенные паховые кольца
Астеничный тип телосложения
Во вторую очередь на появление грыжи могут повлиять возраст и возрастные изменения:
Снижение тонуса мышц передней брюшной стенки (живота) и паховой области
Истончение соединительной ткани в области паховых колец
Реже встречаются следующие предрасполагающие факторы:
Травмы живота, особенно в паховой области
Атрофия мышц при длительном отсутствии физических нагрузок
Вероятность появления грыжи высока при ожирении или истощении
Основной производящий фактор это напряжение (натуживание) живота (тяжелые и чрезмерные физические нагрузки, поднятие тяжестей, работа грузчиком, профессиональный спорт, запоры, рвота, кашель, чихание и другие). Он ведет к повышению внутрибрюшного давления, что в свою очередь является непосредственным пусковым моментом грыжеобразования.
Лечение паховой грыжи
Консервативное
Консервативное лечение (без операции), не может радикально решить проблему и возможно только в некоторых исключительных случаях:
Если по объективным причинам Вы еще не решили делать или откладываете хирургическое вмешательство.
При вправимой, неосложненной паховой грыже, возможно временное ношение одностороннего или двустороннего бандажа (специальное поддерживающее устройство). Он не избавляет грыженосителя от проблемы и оказывает лишь паллиативное, облегчающее действие. Бандаж необходим для поддержания грыжи во вправленном состоянии, чтобы она не мешала, активно не прогрессировала и для профилактики ущемления. Противопоказано ношение этого устройства при невправимых паховых грыжах, фуникулоцеле и гидроцеле. В редких случаях при невправимых и очень больших грыжевых образованиях, когда операция и ношение бандажа невозможно рекомендуется специальные, индивидуальные подвешивающие повязки – суспензории.
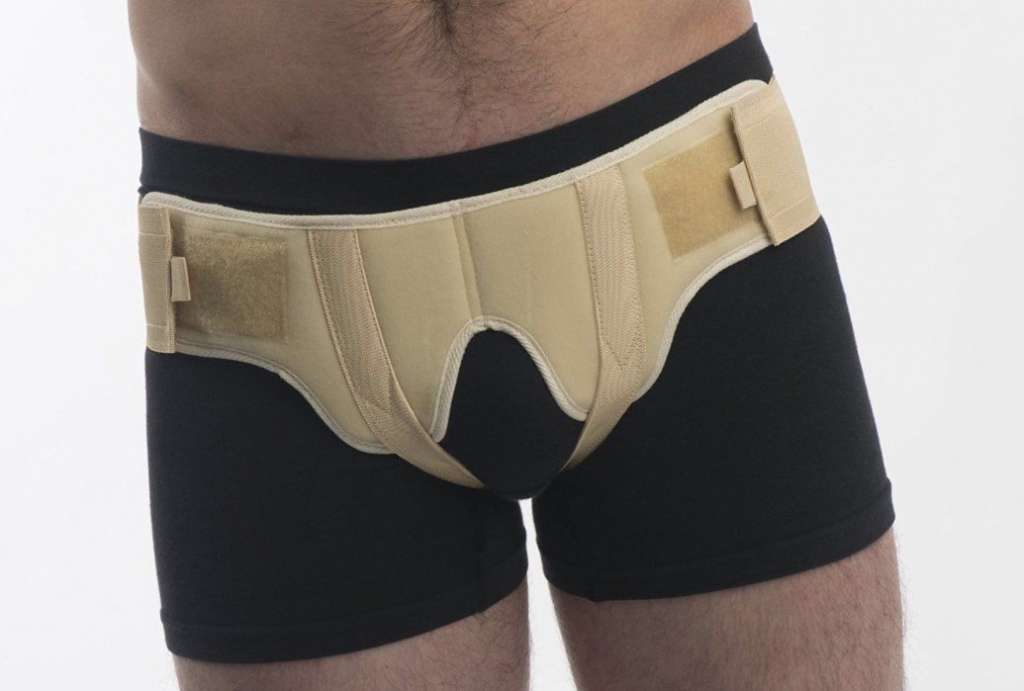
Другие консервативные методы лечения (физиотерапия, фитотерапия, народные и домашние средства, специальные физические упражнения), так же не помогают радикально избавиться от грыжи и необходимости операции. Убедительных доказательств их эффективности нет. Не стоит на них надеяться.
Хирургическое
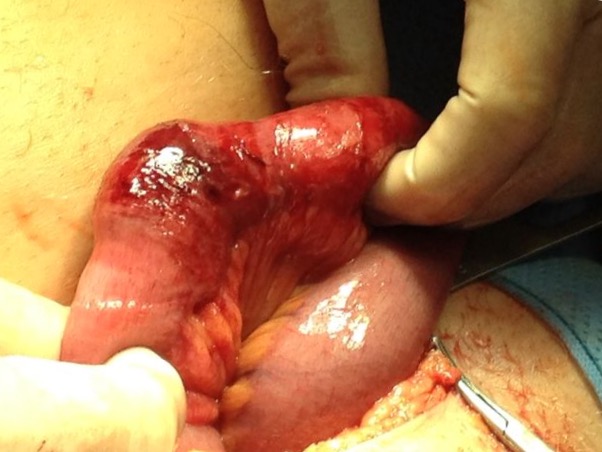
Неосложненная паховая грыжа у мужчины – является показанием к плановому, а осложненная (ущемленная) к экстренному хирургическому лечению. Операцию можно делать практически в любом возрасте, если нет противопоказаний.
Противопоказания к плановой операции:
тяжелая соматическая и сопутствующая патология (тяжелые острые заболевания)
тяжелые обострения хронических заболеваний
острые и хронические инфекционные процессы
острый период инфаркта или инсульта
выраженная почечная, сердечная, дыхательная или печеночная недостаточность
декомпенсированный сахарный диабет
лихорадка любого происхождения (повышение температуры тела)
нарушения в системе свертывания крови (высокая вероятность кровотечения)
очень преклонный старческий возраст
Основные варианты планового оперативного лечения паховой грыжи:
Операция по Лихтенштейну
Плановая операция грыжесечение по Лихтенштейну. Удаление паховой грыжи через разрез (обычный доступ) на передней брюшной стенке с пластикой сеткой.
Стоимость от 25000 рублей.
Лапароскопическая операция
Отличие лапароскопического удаления грыжи от открытого:
Открытые операции по Бассини, Шоулдайсу и другие
Подготовка к плановой операции
Список анализов и обследований перед плановым хирургическим вмешательством:
Анализы: общий анализ крови (ОАК, кровь из пальца), сахар крови, общий анализ мочи (ОАМ), биохимический анализ крови (АСТ, АЛТ, билирубин общий, билирубин прямой, мочевина, креатинин, общий белок), анализ крови (на ВИЧ, гепатит B, гепатит С, сифилис), группа крови, резус фактор
Флюорография (или рентген грудной клетки)
Осложнения
Ущемление самое частое, тяжелое и опасное осложнение. Это внезапное, как правило, после нагрузки или натуживания, сдавление содержимого грыжи (вышедших в грыжевой мешок органов) в грыжевых воротах на уровне шейки грыжевого мешка. При таком осложнении, чаще всего возникает боль в области образования, которая быстро нарастает по интенсивности. Грыжа увеличивается в размерах, приобретает синюшно-багровую окраску. В ущемленном органе происходит нарушения кровообращения и лимфообращения. Развивается некроз (омертвение) сдавленного содержимого грыжевого мешка. Может появиться перфорация (прободение) при которой кишечные массы выходят наружу, что приводит к более грозному осложнению – перитониту (воспаление брюшины). Опасность и риск для жизни возрастает. Что делать? В такой ситуации необходима госпитализация и немедленное, экстренное (ургентное) оперативное хирургическое лечение.
Копростаз (застой каловых масс) развивается в тех случаях, когда содержимым грыжевого мешка является толстая кишка при расстройстве моторной функции кишечника. Возникновению такого осложнения способствуют невправимость грыжи, обильный прием пищи и малоподвижный образ жизни. Копростаз проявляется трудноразрешимыми запорами, болями в животе и тошнотой, реже рвотой. Он может привести к каловому ущемлению грыжи. Что делать? Необходимо освобождение толстой кишки от содержимого (клизмы). Госпитализация. Наблюдение хирурга.
Воспаление грыжи развивается при инфицировании полости грыжевого мешка. Это возможно при остром воспалении червеобразного отростка (аппендицит) или дивертикула Меккеля (дивертикулит), если они являются содержимым грыжи. При этом страдает общее состояние грыженосителя, повышается температура тела, возникает озноб, появляются рвота, задержка стула и затруднение отхожденя газов. Увеличивается размер грыжи, кожа над ней краснеет. Что делать? Госпитализация. Оперативное лечение. Наблюдение хирурга.
Невправимость (грыжа перестает вправляться) возникает в результате развития в грыжевом мешке сращений внутренних органов между собой и брюшиной, что обусловлено хронической травматизацией грыжевого содержимого. Что делать? Наблюдение хирурга. Плановое оперативное лечение.
Редкие осложнения (повреждения грыжи, новообразования грыжи, инородные тела грыжи). Что делать? Госпитализация. Наблюдение хирурга. Оперативное лечение.
Какие осложнения могут быть во время операции удаления паховой грыжи?
Осложнения во время наркоза или обезболивания (анафилактический шок, сердечно-сосудистые нарушения)
Повреждение других элементов семенного канатика
Повреждение сосудов, которые проходят в семенном канатике
Повреждение бедренных сосудов
Высокая квалификация хирургов позволяет надежно удалять грыжи и делать пластику с минимальным риском осложнений во время и после операций. Частота осложнений очень низкая.
Какие бывают послеоперационные осложнения?
Осложнения после анестезии и общего наркоза
Раневая инфекция, воспаление и нагноение послеоперационной раны, инфицирование сетки
Длительный болевой синдром (болезненные рубцы)
Тромбоз глубоких вен голеней
Расхождение (прорезывание) швов, м.б. эвентрация
Осложнения после анестезии и наркоза
После операции могут быть тошнота, рвота, задержка мочи, боли в горле и головная боль. Более серьезные проблемы инфаркт, инсульт, пневмония, тромбы в глубоких венах нижних конечностей, тромбоэмболия, анафилактический шок и аллергическая реакция. Полноценное обследование до операции, тщательный опрос пациента, качественная подготовка и ранняя активизация позволяют избежать многих проблем при общей и местной анестезии. При общей анестезии очень важен профессионализм врача анестезиолога. Он должен предусмотреть все возможные факторы, которые могут повлиять на результат и оценить операционно-анестезиологические риски. Очень важно общее состояние пациента, сопутствующие жалобы и заболевания в анамнезе.
Рецидив (появление грыжи вновь в том же месте после операции)
Рецидив наиболее распространенное осложнение паховой грыжи, которое возникает гораздо реже при использовании синтетической сетки и при строгом соблюдении пациентом всех рекомендаций врача после операции. Особенно тех, которые касаются подъема тяжестей и физической нагрузки. Что делать? Наблюдение хирурга. Плановое оперативное лечение.
Послеоперационные гематомы (в области послеоперационной раны)
Кровотечение в области операции может вызвать сильный отек и посинение кожи вокруг разреза (гематома). Иногда это приводит к необходимости повторно раскрывать рану для ревизии и остановки кровотечения. Кровотечение является редким осложнением и происходит менее 2 % пациентов. Некоторые хирурги считают операцию в стационаре одного дня небезопасной и рекомендуют пациенту пробыть под наблюдением хотя бы несколько дней до выписки для исключения таких осложнений. Что делать? Наблюдение хирурга. Своевременная ревизия послеоперационной раны.
Раневая инфекция (воспаление и нагноение послеоперационной раны, инфицирование сетки)
Чаще всего раневая инфекция возникает у пожилых людей и людей, которые подвергаются хирургическому вмешательству по поводу осложненных грыж (ущемленных и др.). Должно настораживать, если после операции есть лихорадка (повышение температуры тела). Если на этом фоне появляются покраснение, отек и боли в области послеоперационной раны и выделения из разреза, то в большинстве случаев это свидетельство развития раневой инфекции. Что делать? Наблюдение хирурга. Послеоперационная раневая инфекция требует назначения антибиотиков, перевязок, а иногда ревизии и санации раны.
Болезненные послеоперационные рубцы
Иногда после операции появляются острые, колющие боли в области послеоперационного рубца или недалеко от него уже после заживления. Болевые ощущения должны проходить со временем. Что делать? Если боль длительно сохраняется, может потребоваться введение в область послеоперационного рубца специальных препаратов.
Серома
Скопление в подкожной клетчатке серозной жидкости после проведения операции. Это связано с травматизацией тканей и повреждением лимфатических сосудов. Появляются неприятные ощущения в области раны, может повышаться температура и на ощупь можно определить в области послеоперационной раны, как правило, безболезненное или малоболезненное образование. Что делать? Наблюдение хирурга. Пункция образования под контролем УЗИ или ревизия раны с дренированием.
Водянка яичка
Водянка яичка (гидроцеле) – осложнение при котором скапливается жидкость между оболочками яичка, что приводит к увеличению мошонки. Чаще бывает с одной стороны. Что делать? Наблюдение хирурга. Оперативное лечение.
Прогрессивные миниинвазивные методики сделали операцию по удалению паховой грыжи и последующей пластики более надежной и безопасной. Осложнения и отрицательные результаты после таких вмешательств бывают редко.
Реабилитация после операции удаления паховой грыжи
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.