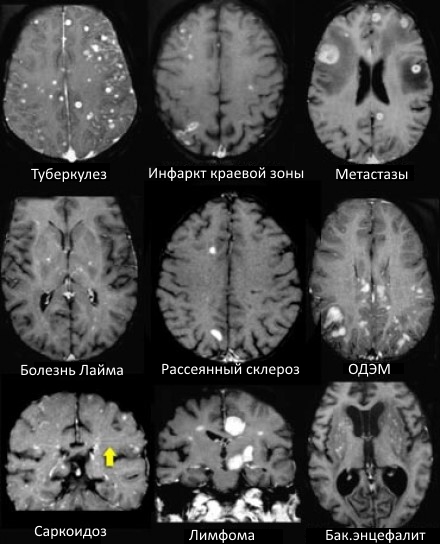
Что такое очаги глиоза в головном мозге? При каких заболеваниях видны образования в белом веществе?
Полноценное функционирование рефлекторной деятельности человека во многом обусловлено работой нервной системы.
Если нервная система поражена, то организм человека дает сбой – нарушаются все его основные функции: частота и ритм работы сердца, дыхание, координация движений и навыки ходьбы, а также питание.
Если нарушения происходят в мозге, то у человека могут быть утрачены все основные жизненные навыки касательно речи, написания и чтения.
Несмотря на то, что глиоз мозгового вещества не является заболеванием, но данный аномальный процесс способствует возникновению серьезных нарушений в привычной жизни человека.
Глиоз белого вещества мозга – что это?
Данный процесс представляет собой достаточно тяжелое морфофизическое нарушение патологического характера, которое протекает в тканях головного мозга под воздействием определенных экологических факторов, которые носят травмирующий характер.
Этот процесс сопровождается значительным разрастанием рубца, образованного на травмированном участке, на котором погибли нейроны.
Данный рубец в медицине называют нейроглией.
Под этим термином понимают дополнительное тканевое вещество головного мозга, который составляет порядка 30% от общей массы ткани мозга. Основной функцией нейроглии выступает обеспечение защиты мозгового вещества от воздействия патогенных микроорганизмов и различных повреждений. Также нейроглия вырабатывает полезные вещества и принимает участие в обменных процессах.
При получении травмы или инфекционном поражении мозговых клеток объем нейроглии увеличивается. На поврежденном участке мертвых нейронов обычно образуется рубцовая ткань.
Однако нейроглия исключает ее формирование, поскольку сама становится своеобразным биопроводником.
Главная проблема заключается в том, что нейроглия не способна функционировать наподобие естественной нервной ткани. Это в свою очередь вызывает серьезные проблемы со здоровьем.
Очень четко видны очаги глиоза на МРТ головного мозга.
При повреждениях мозговых тканей наблюдаются следующие симптомы:
Виды заболевания
Поскольку вследствие давления развивающейся нейроглии, некротические клетки постепенно погибают и отмирают.
На фоне этого появляются небольшие участки глиоза разного размера и формы, которые могут располагаться в любой области головного мозга.
Патологический процесс классифицируют по 7 формам:
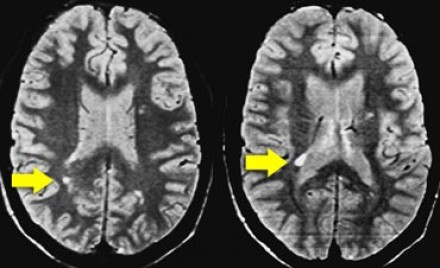
Очаги глиоза
В зависимости от того, как очаговые изменения отображаются на пленке при проведении МРТ головного мозга глиоз, их подразделяют на следующие группы:
В зависимости от числа патологических зон очаги нейроглии также разделяют на:
Единичные образования
Подобные образования встречаются чаще у разных возрастных групп.
На МРТ головного мозга выявить очаги глиоза можно как у младенцев, так и у пожилых пациентов.
В первом случае формирование измененных очагов может быть связано с последствиями послеродовой травмы, во втором – быть результатом дегенерации тканей мозга вследствие возрастных изменений.
Данный процесс представляет собой естественные возрастные изменения, которые в 60% случаев отображаются при сканировании белого вещества у лиц старше 85 лет.
Как правило, подобные поражения выявляются случайно, поскольку они не приносят дискомфорта. Однако при образовании очагов в левой лобной доле, они нередко провоцируют появление галлюцинаций.
Данное явление обусловлено тем, что в этой части находятся наиболее важные центры, отвечающие за глубокие чувства и ощущения.
Главной особенностью такого поражения выступает то, что оно не предрасположено к разрастанию и несет существенного риска при развитии и обострении хронических болезней.
Множественные очаги
Такие поражения встречаются намного реже по сравнению с единичным глиозом головного мозга. Данная патология может развиться на фоне различных заболеваний кровеносных сосудов, ЦНС (в частности, белого вещества), а также соединительных тканей.
Обычно причиной подобных поражений выступают атеросклерозы, а также перенесенные инсульты и инфаркты. Также множественные очаги поражений могут возникать вследствие получения черепно-мозговой травмы.
Важно отметить, что при травматизме головного мозга протекает процесс некроза, причем – на разных участках и в разных областях. В результате этого глиозному перерождению намного лучше подвергаются именно субкортикальные очаги отмирания тканей.
При получении незначительных травм головы величина поражений составляет не более нескольких миллиметров. Благодаря этому функции мышления человека остаются практически неизменными.
Если у пациента присутствуют даже мельчайшие структурные изменения, их легко можно выявить с помощью КТ или МРТ обследования.
Наш оператор перезвонит вам в течении 20 мин
При каких заболеваниях появляются очаги в белом веществе?
Развитие такого состояния в медицине считается мультифакторным.
Дело в том, что на развитие патологии оказывают влияния различные факторы, включая инфекционные заболевания, генетическую предрасположенность, вредные привычки, качество экологии.
К наиболее важным факторам, которые предрасполагают к появлению очагов в белом веществе, относят:
трофические нарушения и заболевания, касающиеся нарушения обменных процессов, что происходит вследствие накопления в мозге патогенных частиц;
Очаговые изменения сосудистого происхождения
Диагностировать на ранних стадиях с помощью МРТ исследования удается вазогенные изменения стенок сосудов, приводящие к развитию атеросклероза, а также расстройство кровообращения, которое присутствует в сосудах мозга.
Эта патология имеет определенную симптоматику:
На основании вышесказанного, у многих людей возникает вполне актуальный вопрос о том, глиоз головного мозга сколько живут.
Многое зависит от того, насколько быстро были выявлены очаги поражения, а также от своевременности назначенных обследований и терапии.
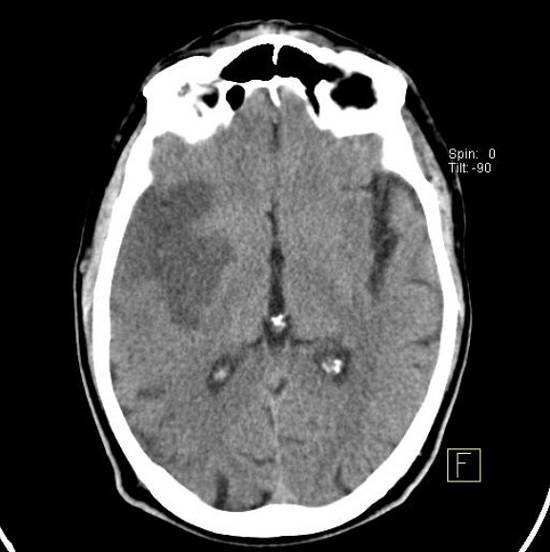
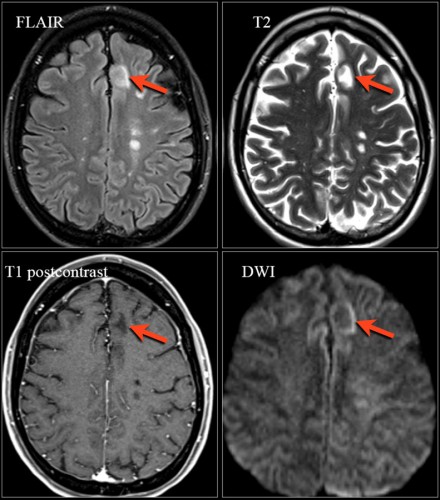
Очаги в головном мозге на МРТ
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
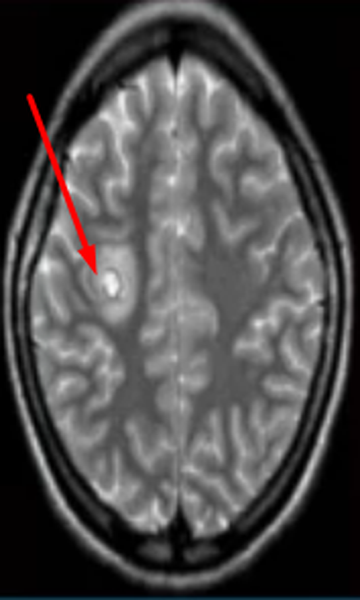
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
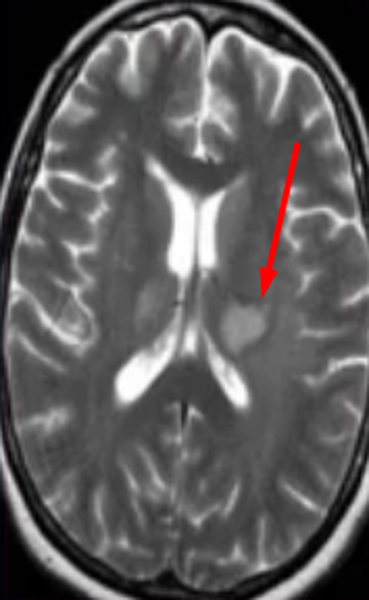
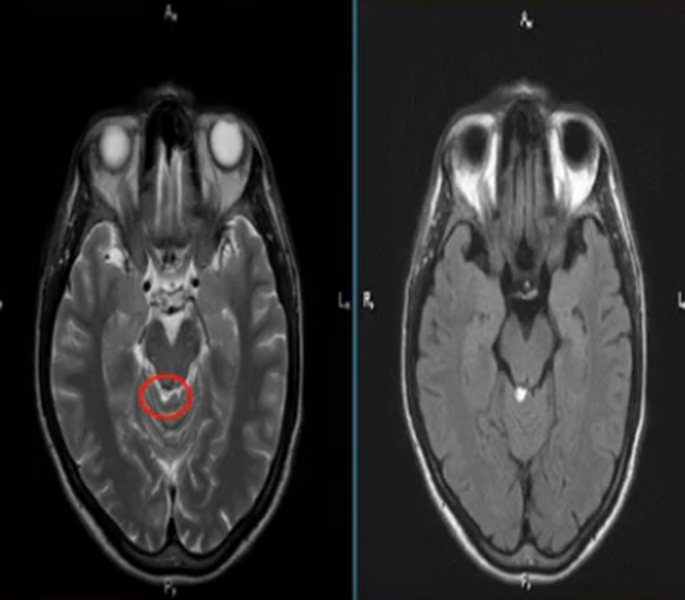
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
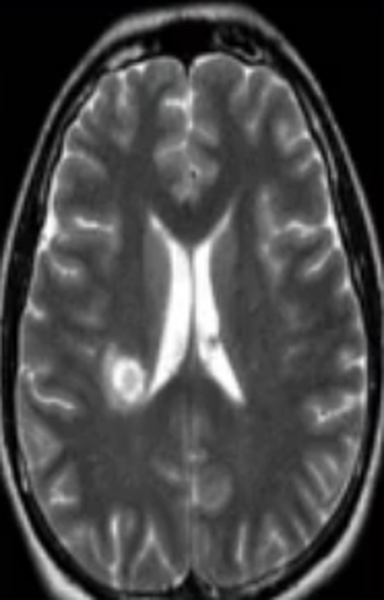
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
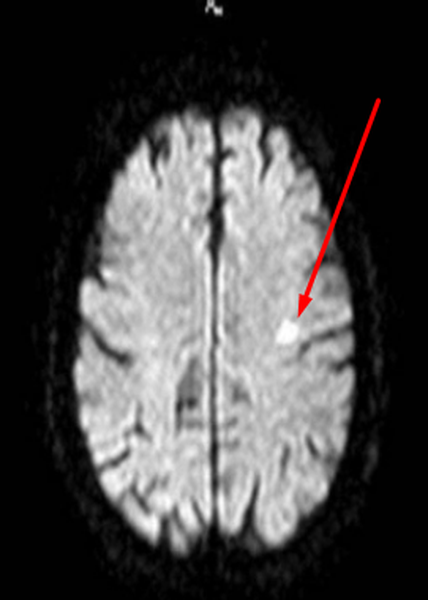
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
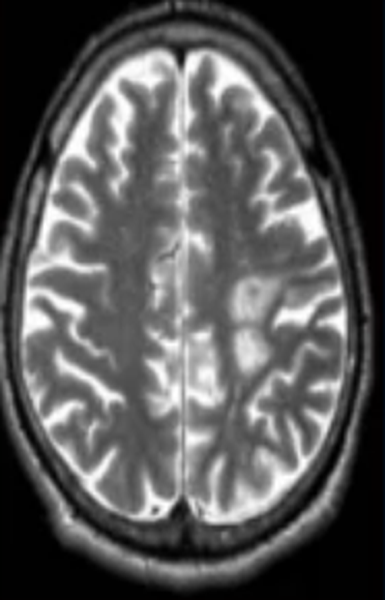
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
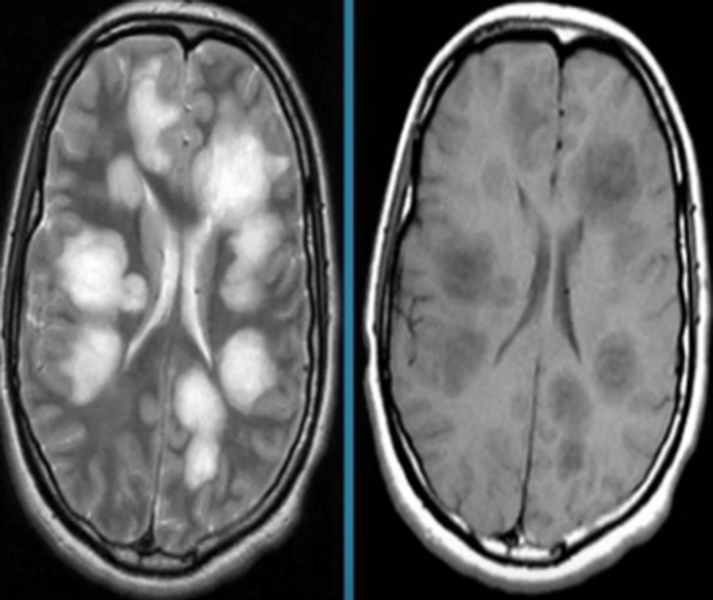
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.






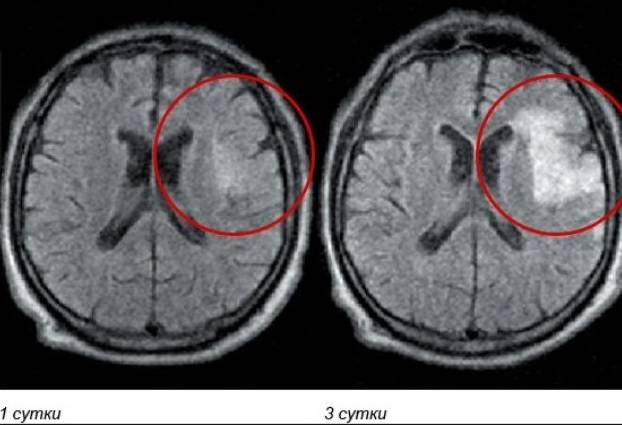
Ишемия головного мозга на МРТ
Артериальная гипертензия, атеросклероз, сахарный диабет – широко распространенные болезни. Один из органов, подверженных повреждениям при указанных патологиях – головной мозг. Нейроны чувствительны к концентрации кислорода, переносимого кровью. В случае длительного недостатка данного вещества клетки перестают выполнять функцию и гибнут.
Красным выделен участок ишемии мозга в динамике на МРТ
При закупорке сосуда выделяют несколько стадий, зависящих от темпа формирования и стойкости симптомов:
Признаки ТИА проходят в течение суток, но при отсутствии лечения со временем пациент перенесет инсульт с необратимыми изменениями. Врач порекомендует выполнить МРТ головного мозга для раннего выявления патологии и профилактики тяжелых осложнений.
Магнитно-резонансная томография – современный метод визуализации мягких тканей организма. МРТ показывает ишемию головного мозга. Предпочтительной является томография с контрастированием для точной визуализации тканей, в том числе опухолей. Исследование головы покажет локализацию очагов нарушения кровообращения, поможет врачу различить острый и хронический процессы, определить тактику лечения.
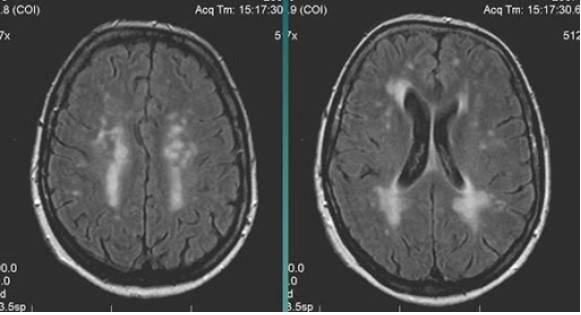
Стадии и признаки ишемии головного мозга
МР-снимок показывает дистрофические изменения белого вещества вокруг желудочков мозга, характерные для хронической ишемии (лейкоареоз)
Хроническая ишемия головного мозга – прогрессирующее состояние, имеющее стадийность развития. Причиной с высокой долей вероятности могут быть атеросклеротические изменения артерий, гипертония и колебания глюкозы крови.
На первой стадии болезни пациент жалуется на эмоциональную лабильность, снижение концентрации внимания, затруднение запоминания и другие когнитивные изменения. Появляются неспецифические неврологические симптомы:
На второй стадии в клинической картине усиливаются неврологические проявления:
За прогрессированием когнитивных расстройств следует уменьшение выраженности жалоб.
Со временем мозговой кровоток ухудшается. На третьей стадии на первый план выступает неврологический дефицит:
Усиливаются когнитивные расстройства, пациенту трудно обслуживать себя самостоятельно.
Ишемический инсульт (МР-сканирование)
Очаги ишемии головного мозга на МРТ
Кровоснабжают головной мозг сосуды, образующие в основании черепа в норме замкнутый Виллизиев круг. Далее последние распространяются широкой сетью, делят орган на ограниченные зоны (бассейны). Такое строение обеспечивает поступление кислорода и глюкозы компенсаторно даже при закупорке какого-либо сосуда.
Нарушение кровотока в артериальном бассейне или незамкнутом Виллизиевом круге может сопровождаться формированием обширного участка ишемии. Зона повреждения на МРТ головы будет неправильной формы с нечеткими границами из-за отека. Поражение артерий мелкого калибра выглядит как лакунарный инфаркт (округлая локализованная область изменений).
При продвинутой стадии дисциркуляторной энцефалопатии острое нарушение мозгового кровообращения иногда протекает бессимптомно. Признаки инсульта выявляют только на МР-сканировании. Изменения видны на нативных снимках, контрастирование показано при подозрении на опухоль, вызвавшую ишемию, или энцефалит.
Что делать, если МРТ показывает хроническую ишемию?
Если при расшифровке результатов сканирования головы обнаруживают наличие ишемической болезни мозга, рекомендуют обратиться к неврологу. Может потребоваться консультация терапевта, кардиолога. Чтобы замедлить прогрессирование ишемического поражения, необходимо добиться целевых цифр артериального давления, глюкозы крови и показателей холестерина. Врачи оценят метаболические изменения, подберут лечение, позволяющее компенсировать хронические заболевания.
Очаговые поражения головного мозга
Некоторые заболевания и нарушения деятельности органов и систем человека могут быть следствиями «неполадок» в головном мозге, а не в самом органе. Именно головной мозг осуществляет регуляцию деятельности всех органов и систем человека, и патологические изменения в нем провоцируют патологии в тех органах, с которыми связаны соответствующие структуры мозга.
Поэтому в медицине существует такой термин как «очаговые поражения мозга», то есть патология в одном (или нескольких) участках головного мозга, которая оказывает влияние на связанные с этим участком мозга внутренние органы и приводит к развитию неблагоприятных симптомов.
На возможные очаговые поражения головного мозга могут указывать следующие симптомы:
Магнитно-резонансная томография – единственный метод, который позволяет буквально заглянуть под черепную коробку и увидеть все неблагоприятные процессы, которые происходят в структурах мозга, оценить их последствия и дать прогноз относительно развития заболевания. В диагностике очаговых поражений мозга магнитно-резонансная томография является «золотым стандартом», это наилучшее решение – безопасный, неинвазивный, быстрый и высокоинформативный метод диагностики.
Причинами очаговых поражений мозга могут быть:
Магнитно-резонансная томография позволяет во-первых, определить само наличие очага, которое становится очевидным при сравнении снимков больного пациента со снимком здорового мозга. Практически все очаговые изменения выглядят как светлые пятна разного размера и формы в структуре полушарий или других участков.
Во-вторых, МРТ позволяет точно установить количество очагов. Единичные изменения в головном мозге наблюдаются практически у каждого пациента старше 50 лет. Здесь необходимо наблюдение за динамикой развития очага, меры для устранения возможных причин поражения (например, прием препаратов, улучшающих мозговое кровообращение).
Особого внимания и серьезной работы заслуживают пациенты с множественными очагами. Это является признаком наличия серьезной патологии, требует сбора подробного анамнеза, использования дополнительных диагностических методов для определения причин развития заболевания.
Что особенно важно, только МРТ обладает способностью ранней диагностики опасных очаговых поражений, вызванных, например, злокачественным новообразованием. Не стоит пренебрегать возможностями этого современного и эффективного диагностического метода, возможно, это поможет спасти жизнь вам и вашим близким.
Очаговые изменения белого вещества головного мозга. МРТ диагностика
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ БЕЛОГО ВЕЩЕСТВА
Дифференциально-диагностический ряд заболеваний белого вещества является очень длинным. Выявленные с помощью МРТ очаги могут отражать нормальные возрастные изменения, но большинство очагов в белом веществе возникают в течение жизни и в результате гипоксии и ишемии.
Сделать МРТ головного мозга в Санкт-Петербурге
Рассеянный склероз считается самым распространенным воспалительным заболеванием, которое характеризуется поражением белого вещества головного мозга. Наиболее частыми вирусными заболеваниями, приводящими к возникновению похожих очагов, являются прогрессирующая мультифокальная лейкоэнцефалопатия и герпесвирусная инфекция. Они характеризуются симметричными патологическими участками, которые нужно дифференцировать с интоксикациями.
Сложность дифференциальной диагностики обусловливает в ряде случаев необходимость дополнительной консультации с нейрорадиологом с целью получения второго мнения.
ПРИ КАКИХ БОЛЕЗНЯХ ВОЗНИКАЮТ ОЧАГИ В БЕЛОМ ВЕЩЕСТВЕ?
Очаговые изменения сосудистого генеза
Воспалительные заболевания
Заболевания инфекционной природы
Интоксикации и метаболические расстройства
Травматические процессы
Врожденные заболевания
Могут наблюдаться в норме
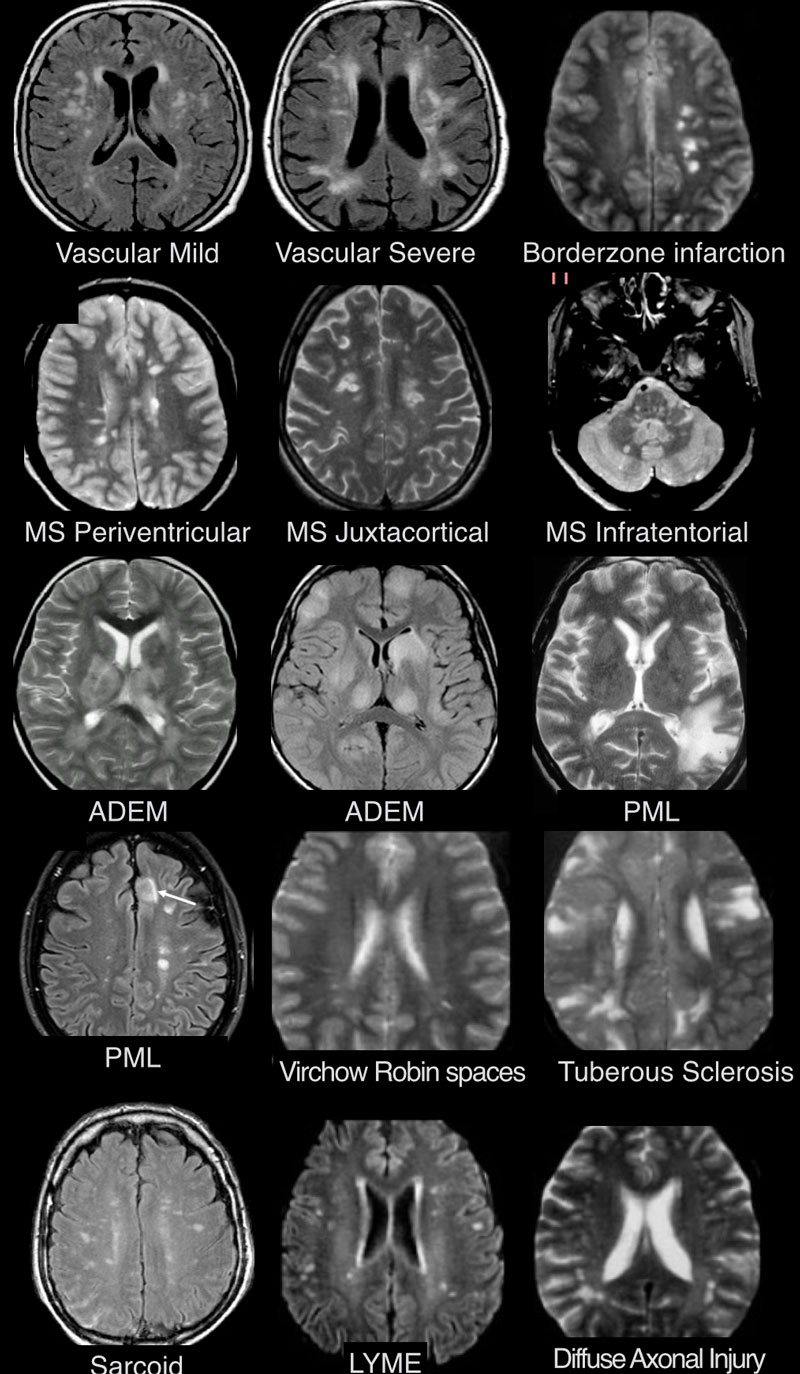
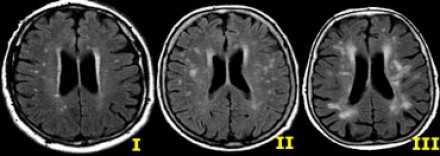
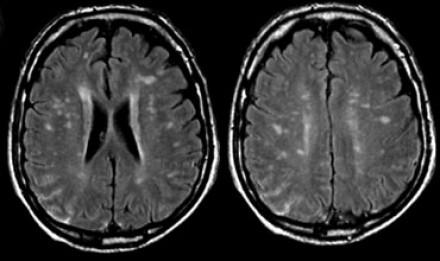
МРТ ГОЛОВНОГО МОЗГА: МНОЖЕСТВЕННЫЕ ОЧАГОВЫЕ ИЗМЕНЕНИЯ
На изображениях определяются множественные точечные и «пятнистые» очаги. Некоторые из них будут рассмотрены более детально.
Инфаркты по типу водораздела
Острий диссеминированный энцефаломиелит (ОДЭМ)
Саркоидоз головного мозга
Прогрессирующая мультфокальная лейкоэнцефалопатия (ПМЛ)
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МНОЖЕСТВЕННЫХ ОЧАГОВ, УСИЛИВАЮЩИХСЯ ПРИ КОНТРАСТИРОВАНИИ
На МР-томограммах продемонстрированы множественные патологические зоны, накапливающие контрастное вещество. Некоторые из них описаны далее подробнее.
Инфаркт по типу водораздела
ПЕРИВАСКУЛЯРНЫЕ ПРОСТРАНСТВА ВИРХОВА-РОБИНА
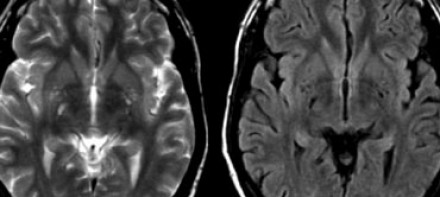
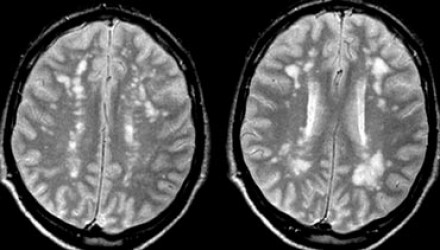
Слева на Т2-взвешенной томограмме видны множественные очаги высокой интенсивности в области базальных ганглиев. Справа в режиме FLAIR сигнал от них подавляется, и они выглядят темными. На всех остальных последовательностях они характеризуются такими же характеристиками сигнала, как ликвор (в частности, гипоинтенсивным сигналом на Т1 ВИ). Такая интенсивность сигнала в сочетании с локализацией описанного процесса являются типичными признаками пространств Вирхова-Робина (они же криблюры).
Пространства Вирхова-Робина окружают пенетрирующие лептоменингеальные сосуды, содержат ликвор. Их типичной локализацией считается область базальных ганглиев, характерно также расположение вблизи передней комиссуры и в центре мозгового ствола. На МРТ сигнал от пространств Вирхова-Робина на всех последовательностях аналогичен сигналу от ликвора. В режиме FLAIR и на томограммах, взвешенных по протонной плотности, они дают гипоинтенсивный сигнал в отличие от очагов иного характера. Пространства Вирхова-Робина имеют небольшие размеры, за исключением передней комиссуры, где периваскулярные пространства могут быть больше.
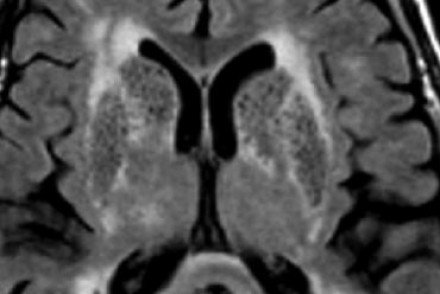
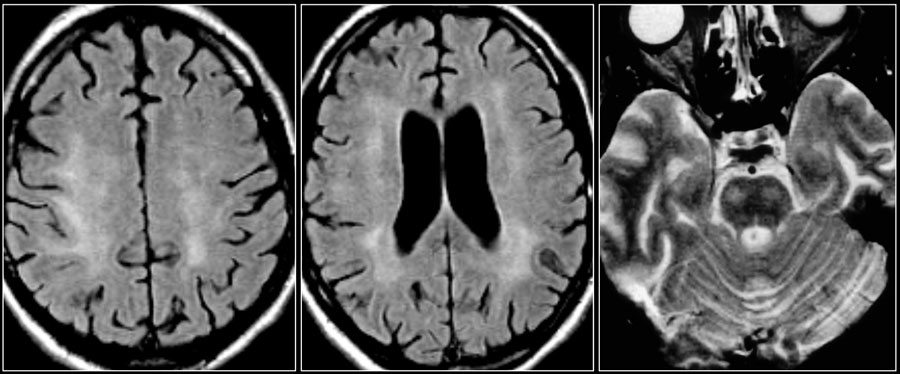
На МР-томограмме можно обнаружить как расширенные периваскулярные пространства Вирхова-Робина, так и диффузные гиперинтенсивные участки в белом веществе. Данная МР-томограмма превосходно иллюстрирует различия между пространствами Вирхова-Робина и поражениями белого вещества. В данном случае изменения выражены в значительной степени; для их описания иногда используется термин «ситовидное состояние» (etat crible). Пространства Вирхова-Робина увеличиваются с возрастом, а также при гипертонической болезни в результате атрофического процесса в окружающей ткани мозга.
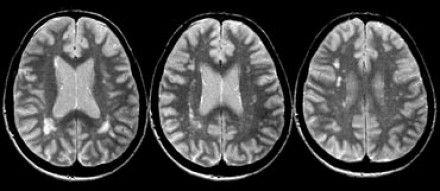
НОРМАЛЬНЫЕ ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ БЕЛОГО ВЕЩЕСТВА НА МРТ
К ожидаемым возрастным изменениям относятся:
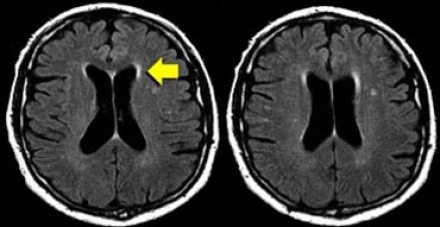
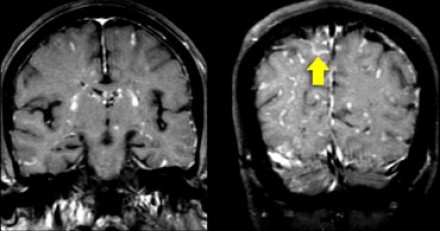
Перивентрикулярные «шапочки» представляют собой области, дающие гиперинтенсивный сигнал, расположенные вокруг передних и задних рогов боковых желудочков, обусловленные побледнением миелина и расширением периваскулярных пространств. Перивентрикулярные «полосы» или «ободки» это тонкие участки линейной формы, расположенные параллельно телам боковых желудочков, обусловленные субэпендимальным глиозом.
На магнитно-резонансных томограммах продемонстрирована нормальная возрастная картина: расширение борозд, перивентрикулярные «шапочки» (желтая стрелка), «полосы» и точечные очажки в глубоком белом веществе.
Клиническое значение возрастных изменений мозга недостаточно хорошо освещено. Тем не менее, имеется связь между очагами и некоторыми факторами риска возникновения цереброваскулярных расстройств. Одним из самых значительных факторов риска является гипертония, особенно, у пожилых людей.
Степень вовлечения белого вещества в соответствии со шкалой Fazekas:
ДИСЦИРКУЛЯТОРНАЯ ЭНЦЕФАЛОПАТИЯ НА МРТ
Очаговые изменения белого вещества сосудистого генеза — самая частая МРТ-находка у пациентов пожилого возраста. Они возникают в связи с нарушениями циркуляции крови по мелким сосудам, что является причиной хронических гипоксических/дистрофических процессов в мозговой ткани.
На серии МР-томограмм: множественные гиперинтенсивные участки в белом веществе головного мозга у пациента, страдающего гипертонической болезнью.
На МР-томограммах, представленных выше, визуализируются нарушения МР-сигнала в глубоких отделах больших полушарий. Важно отметить, что они не являются юкставентрикулярными, юкстакортикальными и не локализуются в области мозолистого тела. В отличие от рассеянного склероза, они не затрагивают желудочки мозга или кору. Учитывая, что вероятность развития гипоксически-ишемических поражений априори выше, можно сделать заключение о том, что представленные очаги, вероятнее, имеют сосудистое происхождение.
Только при наличии клинической симптоматики, непосредственно указывающей на воспалительное, инфекционное или иное заболевание, а также токсическую энцефалопатию, становится возможным рассматривать очаговые изменения белого вещества в связи с этими состояниями. Подозрение на рассеянный склероз у пациента с подобными нарушениями на МРТ, но без клинических признаков, признается необоснованным.
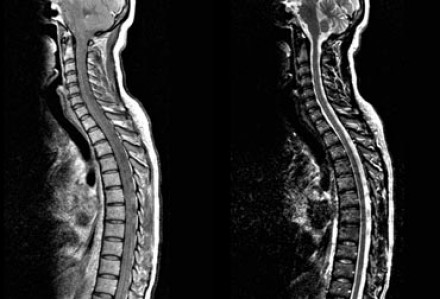
На представленных МР-томограммах патологических участков в спинном мозге не выявлено. У пациентов, страдающих васкулитами или ишемическими заболеваниями, спинной мозг обычно не изменен, в то время как у пациентов с рассеянным склерозом в более чем 90% случаев обнаруживаются патологические нарушения в спинном мозге. Если дифференциальная диагностика очагов сосудистого характера и рассеянного склероза затруднительна, например, у пожилых пациентов с подозрением на РС, может быть полезна МРТ спинного мозга.
Вернемся снова к первому случаю: на МР-томограммах выявлены очаговые изменения, и сейчас они гораздо более очевидны. Имеет место распространенное вовлечение глубоких отделов полушарий, однако дугообразные волокна и мозолистое тело остаются интактными. Нарушения ишемического характера в белом веществе могут проявляться как лакунарные инфаркты, инфаркты пограничной зоны или диффузные гиперинтенсивные зоны в глубоком белом веществе.
Лакунарные инфаркты возникают в результате склероза артериол или мелких пенетерирующих медуллярных артерий. Инфаркты пограничной зоны возникают в результате атеросклероза более крупных сосудов, например, при каротидной обструкции или вследствие гипоперфузии.
Структурные нарушения артерий головного мозга по типу атеросклероза наблюдаются у 50% пациентов старше 50 лет. Они также могут обнаруживаться и у пациентов с нормальным артериальным давлением, однако более характерны для гипертоников.
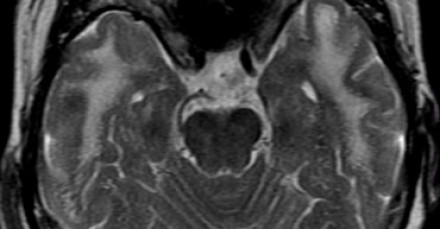
САРКОИДОЗ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Распределение патологических участков на представленных МР-томограммах крайне напоминает рассеянный склероз. Помимо вовлечения глубокого белого вещества визуализируются юкстакортикальные очаги и даже «пальцы Доусона». В итоге было сделано заключение о саркоидозе. Саркоидоз не зря называют «великим имитатором», т. к. он превосходит даже нейросифилис по способности симулировать проявления других заболеваний.
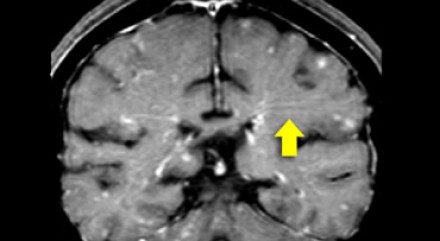
На Т1 взвешенных томограммах с контрастным усилением препаратами гадолиния, выполненных этому же пациенту, что и в предыдущем случае, визуализируются точечные участки накопления контраста в базальных ядрах. Подобные участки наблюдаются при саркоидозе, а также могут быть обнаружены при системной красной волчанке и других васкулитах. Типичным для саркоидоза в этом случае считается лептоменингеальное контрастное усиление (желтая стрелка), которое происходит в результате гранулематозного воспаления мягкой и паутинной оболочки.
Еще одним типичным проявлением в этом же случае является линейное контрастное усиление (желтая стрелка). Оно возникает в результате воспаления вокруг пространств Вирхова-Робина, а также считается одной из форм лептоменингеального контрастного усиления. Таким образом объясняется, почему при саркоидозе патологические зоны имеют схожее распределение с рассеянным склерозом: в пространствах Вирхова-Робина проходят мелкие пенетрирующие вены, которые поражаются при РС.
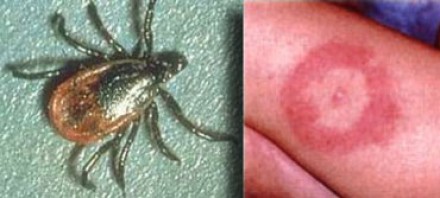
БОЛЕЗНЬ ЛАЙМА (БОРРЕЛИОЗ)
На фотографии справа: типичный вид сыпи на коже, возникающей при укусе клеща (слева) — переносчика спирохет.
Болезнь Лайма, или боррелиоз, вызывают спирохеты (Borrelia Burgdorferi), переносчиком инфекции являются клещи, заражение происходит трансмиссивным путем (при присасывании клеща). В первую очередь при боррелиозе на возникает кожная сыпь. Через несколько месяцев спирохеты могут инфицировать ЦНС, в результате чего появляются патологические участки в белом веществе, напоминающие таковые при рассеянном склерозе. Клинически болезнь Лайма проявляется острой симптоматикой со стороны ЦНС (в том числе, парезами и параличами), а в некоторых случаях может возникать поперечный миелит.
Ключевой признак болезни Лайма — это наличие мелких очажков размером 2-3 мм, симулирующих картину рассеянного склероза, у пациента с кожной сыпью и гриппоподобным синдромом. К другим признакам относится гиперинтенсивный сигнал от спинного мозга и контрастное усиление седьмой пары черепно-мозговых нервов (корневая входная зона).
ПРОГРЕССИРУЮЩАЯ МУЛЬТИФОКАЛЬНАЯ ЛЕЙКОЭНЦЕФАЛОПАТИЯ, ОБУСЛОВЛЕННАЯ ПРИЕМОМ НАТАЛИЗУМАБА
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) является демиелинизирующим заболеванием, обусловленным вирусом Джона Каннингема у пациентов с иммунодефицитом. Натализумаб представляет собой препарат моноклоанальных антител к интегрину альфа-4, одобренный для лечения рассеянного склероза, т. к. он оказывает положительный эффект клинически и при МРТ исследованиях.
Относительно редкий, но в то же время серьезный побочный эффект приема этого препарата — повышение риска развития ПМЛ. Диагноз ПМЛ основывается на клинических проявлениях, обнаружении ДНК вируса в ЦНС (в частности, в цереброспинальной жидкости), и на данных методов визуализации, в частности, МРТ.
По сравнению с пациентами, у которых ПМЛ обусловлен другими причинами, например, ВИЧ, изменения на МРТ при ПМЛ, связанной с приемом натализумаба, могут быть описаны как однородные и с наличием флюктуации.
Ключевые диагностические признаки при этой форме ПМЛ:
На МРТ видны признаки ПМЛ, обусловленной приемом натализумаба. Изображения любезно предоставлены Bénédicte Quivron, Ла-Лувьер, Бельгия.
Дифференциальная диагностика между прогрессирующим РС и ПМЛ, обусловленной приемом натализумаба, может быть достаточно сложной. Для натализумаб-ассоциированной ПМЛ характерны следующие нарушения:
Дифференциальная диагностика РС и ПМЛ
| Рассеянный склероз | ПМЛ | |
| Форма | Овоидная | Диффузные участки |
| Края | Четко очерченные | Расплывчатые, нечеткие |
| Размер | 3-5 мм | Больше 5 мм |
| Локализация | Перивентрикулярно («пальцы Доусона») | Субкортикальные отделы |
| Объемное воздействие | Присутствует при зонах большого размера | Отсутствует |
| Динамика в течение 1 месяца | Разрешение | Прогрессивное увеличение в размерах |
БЕЛОЕ ВЕЩЕСТВО ПРИ ВИЧ-ИНФЕКЦИИ
Ключевыми изменениями при ВИЧ-инфекции являются атрофия и симметричные перивентрикулярные или более диффузные зоны у пациентов со СПИДом.
Церебральная аутосомно-доминантная артериопатия с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL)
Данное сосудистое заболевание считается врожденным и характеризуется следующими ключевыми клиническими признаками: мигренью, деменцией; а также отягощенной семейной историей. Характерными диагностическими находками являются субкортикальные лакунарные инфаркты с наличием мелких кистозных очажков и лейкоэнцефалопатии у подростков. Локализация поражения белого вещества в переднем полюсе лобной доли и в наружной капсуле признана высокоспецифичным признаком.
МРТ головного мозга при синдроме CADASIL. Характерное вовлечение височных долей.