Что такое физиологическая норма
Проблема сенситивных и связанных с ними критических периодов развития на сегодняшний день часто оказывается в центре внимания специалистов самого разного профиля и открывает реальные перспективы как для интеграции разных отраслей знания о человеке, так и для комплексного изучения человека в рамках одной науки.
При рассмотрении этапов развития возникает необходимость учета как особенностей морфофункционального развития физиологических систем организма, так и их специфической чувствительности к внешним воздействиям.
На разных этапах онтогенеза чувствительность к внешним воздействиям носит специфический характер, что показано физиологическими и психологическими изменениями. В связи с этим сенситивные периоды рассматриваются как периоды наибольшей чувствительности к воздействию факторов среды.
В последние годы наметилась тенденция перехода проблемы возрастной сенситизации из психологической в физиологическую, поскольку без учета особенностей функциональных перестроек в различные возрастные периоды невозможно понимание механизмов адаптации к меняющимся условиям среды.
В связи с вышеизложенным целью исследования явилось изучение морфофизиологических особенностей организма человека в сенситивные периоды развития.
В исследовании приняли участие 150 практически здоровых людей, которые были разделены на возрастные группы, соответствующие 8 сенситивным периодам. В выбранных группах изучались физиологические показатели (пульс, давление, частота и глубина дыхания, содержание форменных элементов крови) по общепринятым методикам.
Исходя из литературных источников, нами было выделено 8 периодов постанатльного онтогенеза, при протекании которых возможна повышенная чувствительность функций организма к факторам среды: новорожденный (10-15 суток); детский (3 года); подростковый (11-15 (д), 12-16 (м); юношеский (20-21 (д), 23-25 (м); первой зрелости (48-50 (д), 43-45 (м); второй зрелости (55-57 (ж), 60-64 (м); пожилой (75-78 (ж), 73-75 (м); старческий (выше 80).
Результаты исследований представлены в табл. 1 и рис. 1-2.
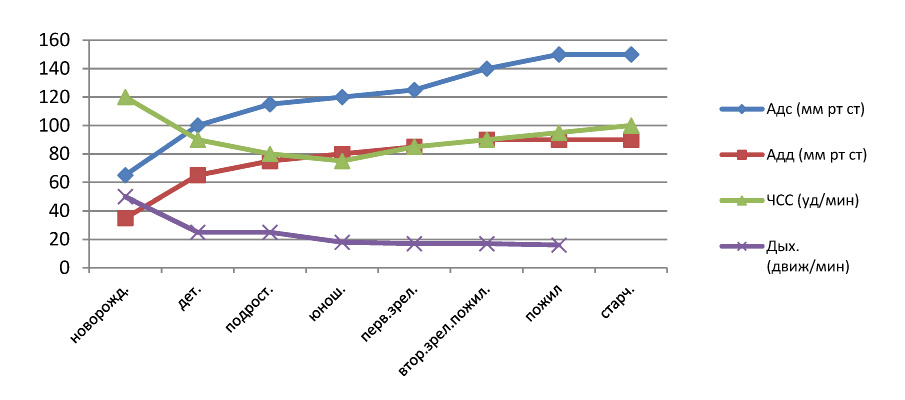
Исходя из представленных данных (таб.1; рис.1), артериальное давление, как систолическое, так и диастолическое имеет почти линейную зависимость от периода сенситивного развития. Так, наименьшие показатели давления отмечены у новорожденных (65/35 мм. рт. ст.), затем оно линейно возрастает и достигает пика в старческом возрасте (150/90 мм. рт. ст.)
Физиологические показатели организма в различные сенситивные периоды развития
Сенситивные периоды развития
Рис. 1. Изменение физиологические показателей в различные сенситивные периоды
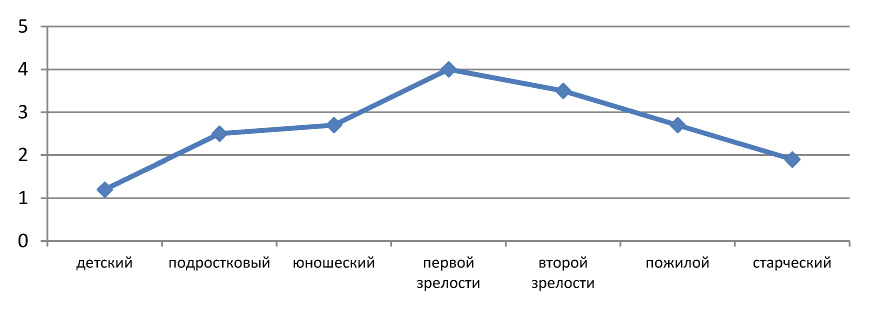
Рис. 2. Изменение ЖЕЛ (л) в различные сенситивные периоды
Частота сердечных сокращений (ЧСС), также как и АД характеризуется возрастной динамикой. У новорожденных ЧСС значительно выше, чем в остальные периоды развития и составляет 140 ударов в минуту. Это связано с недостаточной развитием регулирующего звена сердечно-сосудистой деятельности. Затем наблюдается постепенное урежение пульса. В первые годы жизни пульс еще не устойчив, не всегда ритмичен и сохраняется таковым до 6–7 лет. Начиная с 7 лет, пульс становится ритмичным, устойчивым, правильным. Эта особенность деятельности сердца объясняется тем, что к этому возрасту в основном завершается развитие нервного регуляторного механизма сердечных сокращений. Процесс урежения пульса продолжается до юношеского возраста, затем наблюдается его учащение: в старческом возрасте он достигает 100 уд/мин, что, вероятно, связано с ослаблением регулирующих влияний со стороны нервной и гуморальной систем.
Параллельно с ЧСС происходят и изменения частоты дыхательных движений, за исключением того, что, начиная с подросткового возраста, наблюдается стабильное снижение дыхания.
Для показателей ЖЕЛ не характерна линейная динамика (рис. 2). Так, пик значений ЖЕЛ приходится на период первой зрелости (4,0 л). Минимальные значения ЖЕЛ наблюдаются в периоды новорожденности (1,2 л) и старости (1,9 л).
Таким образом, анализ функционального состояния организма в различные сенситивные периоды свидетельствует о высокой чувствительности и схожести количественных показателей периодов новорожденности и старости, имеющих, однако, разную обусловленность. В первом случае отмеченные изменения связаны с адаптивными изменениями организма, во втором – с нарушением нозологических характеристик.
К одному из важнейших диагностических методов, отражающих реакцию кроветворных органов на воздействие различных физиологических и патологических факторов, относятся общеклинические исследования (концентрация гемоглобина, эритроцитов, СОЭ, цветовой показатель, содержание лейкоцитов, лейкоцитарная формула) [1, 2, 3].
Исходя из данных общеклинических исследований, наибольшие отклонения показателей отмечены в период новорожденности (возрастающая тенденция) и старости (убывающая тенденция).
Как видно из представленных данных (рис. 3-8), анализы крови новорожденных значительно отличаются от простого детского анализа крови. Это связано со спецификой развития системы крови и органов кроветворения во внутриутробном периоде. При рождении ребенка, особенно в первые месяцы, активное образование клеток крови происходит в костном мозге всех костей.
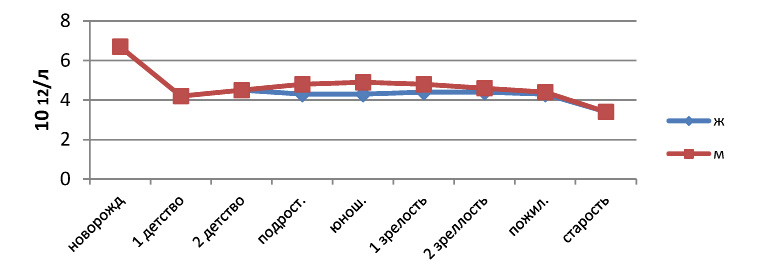
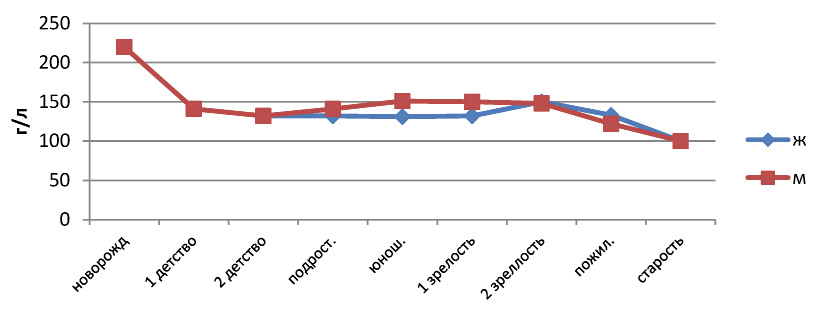
В анализе крови новорожденных абсолютный уровень гемоглобина равен 220,1±11,2 г/л. Количество эритроцитов также значительно больше, чем у взрослого, что связано с гипоксией, возникающей в период внутриутробного развития. Их число в крови новорожденных составляет 6,7±0,9×1012/л, что ведет к более высоким показателям гематокрита (55,1±1,2 %) и цветового показателя (1,2±0,001). Более высокий цветовой показатель обусловлен усиленным насыщением эритроцита гемоглобином, для того чтобы преодолеть гипоксические явления после рождения.
В этот период отмечено также повышенное содержание железа (39,2±1,2 мкмоль/л). Известно, что единственным источником железа для плода является кровь матери, откуда оно проникает в соединении с материнским трансферрином в плаценту. Основной расход железа начинается на 8-й неделе после рождения и связан с интенсификацией эритропоэза.
В анализах крови людей старческого возраста отмечены изменения, позволяющие судить о развитии анемии в этом возрасте. Так, содержание эритроцитов, гемоглобина и железа в крови снижены по сравнению с периодом первой зрелости на 23,33 и 25 % соответственно.
Рис. 3. Зависимость содержания эритроцитов от периода сенситивного развития
У пожилых людей и в старческом возрасте отмечены изменения в лабораторных показателях, характеризующих статус железа в организме. Концентрация железа в сыворотке крови снижается с возрастом. Из литературных данных известно, что содержание ферритина в сыворотке крови, как и депо железа в красном костном мозге с возрастом увеличивается [4]. Это свидетельствует о нарушении потребления железа предшественниками эритроцитов. Снижение концентрации железа в сыворотке крови пожилых людей можно объяснить ахлоргидрией или недостаточным поступлением витамина С с пищей, что снижает всасывание железа в тонкой кишке.
Рис. 4. Зависимость содержания гемоглобина от периода сенситивного развития
Обращает на себя внимание динамика скорости оседания эритроцитов в различные сенситивные периоды развития. Так, наиболее критическими для СОЭ являются подростковый (повышение до 17,0±1,2 мм/ч у девушек и до 12,0±1,1 мм/ч – у юношей), старческий (16,2±2,1 мм/ч), второй зрелости (12,2±2,1 мм/ч) и юношеский (12,0±2,1 мм/ч) периоды. В процессе старения СОЭ возрастает и у мужчин и у женщин.
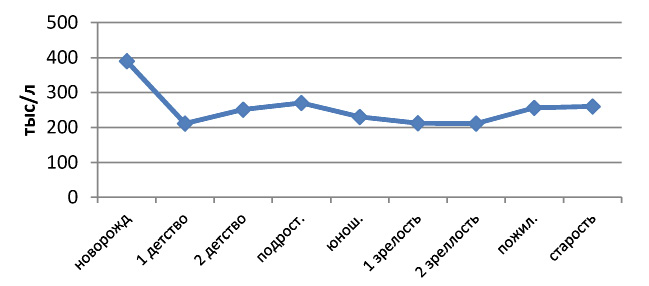
Из полученных нами данных следует, что наиболее сенситивными периодами для содержания тромбоцитов являются период новорожденности, когда количество тромбоцитов повышено до 390,0±21,2 тыс/л и подростковый период, также характеризующийся повышенным (270,0±8,9 тыс/л) содержанием красных кровяных пластинок по сравнению с другими периодами.
Для соотношения объемов эритроцитов и плазмы (гематокрита) наиболее критическим является период новорожденности (Ht=55,1±1,2 %), а также периоды зрелости для мужчин (Ht=44,0±7,8 %).
Рис. 5. Зависимость содержания тромбоцитов от периода сенситивного развития
При исследовании лейкоцитарной формулы нами было установлено преобладание или уменьшение тех или иных форм в различные критические периоды. Так, период новорожденности оказался критическим почти для всех форм лейкоцитов. При рождении у детей наблюдается физиологический лейкоцитоз. Количество лейкоцитов в анализе крови новорожденного в первые дни жизни находится в пределах 15·109/л. Основная масса лейкоцитов представлена сегментноядерными нейтрофилами (49,5±1,2 %) и лимфоцитами (42,0±2,3 %). Также повышен по сравнению с остальными периодами уровень эозинофилов (3,0±0,9 %) и моноцитов (7,1±0,3 %).
Детский период (3 года) наиболее критичен для содержания лимфоцитов, уровень которых в этот период достигает 58,1±3,2 %, что приводит к явно выраженному по отношению к другим периодам лейкоцитозу (8,04·109/л).
В периоды после 40 лет отмечается преобладание сегментоядерных нейтрофилов, однако, общее количество лейкоцитов остается в пределах нормы за счет изменения соотношения других форм лейкоцитов. Так, в период второй зрелости отмечается сниженное по сравнению с другими периодами количество лимфоцитов (26,1±5,4 %).
Старческий период, также как и период новорожденности выступает в качестве критического для содержания многих форм лейкоцитов. Однако, если в период новорожденности было отмечено повышенное содержание лейкоцитов, то в этот период наблюдается как повышенное (сегментоядерные нейтрофилы), так и сниженное (общее количество лейкоцитов, моноциты) их содержание.
Таким образом, исходя из полученных нами данных можно отметить, что к наиболее чувствительным этапам онтогенеза относятся: период новорожденности (10-15 суток), детский (3-6,5 лет), подростковый (11-15 (д), 12-16 (м) и старческий (выше 90 лет) периоды. В период новорожденности у младенцев снижается артериальное давление, учащены пульс и дыхание, в крови повышено содержание многих физиолого-биохимических показателей (эритроцитов, гемоглобина, тромбоцитов, железа, лейкоцитов), что обусловлено необходимостью быстрой смены адаптационных стереотипов и повышения пластичности функциональных систем на фоне морфогенеза органов и тканей. Старческий возраст является критическим для ряда показателей кардио-респираторной системы (повышены давление, пульс, снижена частота и глубина дыхания), а также параметров системы крови. Указанные изменения свидетельствуют об ослаблении защитных свойств и срыве адаптивных возможностей стареющего организма.
Что такое физиологическая норма
Средний объем тромбоцитов (MPV), фл
Ширина распределения тромбоцитов по объему, (PDW), %
Скорость оседания эритроцитов (СОЭ), мм/ч
Как сдавать общий анализ крови и что для этого нужно?
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
Что показывает общий анализ крови?
Общий (клинический) анализ крови показывает:
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
Если в анализе крови находят лейкоциты в повышенном количестве, то это может означать наличие вирусных, грибковых или бактериальных инфекций (воспаление легких, ангина, сепсис, менингит, аппендицит, абсцесс, полиартрит, пиелонефрит, перитонит), а также быть признаком отравления организма (подагра). Перенесенные ожоги и травмы, кровотечения, послеоперационное состояние организма, инфаркт миокарда, легких, почек или селезенки, острые и хронические анемии, злокачественные опухоли все эти «неприятности» сопровождаются повышением количества лейкоцитов крови.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
— воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
— острой кровопотере;
— гемолитической анемии (когда эритроциты разрушаются);
— состояний после удаления селезенки;
— отмечается при лечении кортикостероидами;
— некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
— тяжелой железодефицитной анемии;
— некоторых бактериальных и вирусных инфекциях;
— заболеваниях печени;
— заболеваниях щитовидной железы;
— применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
— системной красной волчанке.
Объем эритроцитов по сравнению с плазмой увеличивается при:
— обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
— врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
— нахождении человека в условиях высокогорья;
— недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
При различных заболеваниях смотрят совокупность следующих признаков: общее число лейкоцитов; наличие ядерного сдвига нейтрофилов (так называемый «сдвиг по формуле влево», то есть появление в крови юных, не созревших форм нейтрофилов); процентное соотношение отдельных лейкоцитов; наличие или отсутствие дегенеративных изменений в клетках.
Биохимический анализ крови
Как подготовиться к биохимическому анализу крови?
За сутки до взятия крови на биохимию необходимо исключить прием алкоголя, за 1 час – курение. Взятие крови желательно производить натощак в утренние часы. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Сок, чай, кофе, жевательная резинка не допускаются. Можно пить воду. Необходимо исключить повышенные психоэмоциональные и физические нагрузки.
Как оценивают результаты биохимического анализа крови?
Использование различных методов диагностики разными клиниками приводит к неодинаковым результатам, могут также отличаться единицы измерения. Поэтому для правильной расшифровки результата биохимического анализа крови требуется консультация лечащего врача.
Какие показатели включены в стандартный биохимический анализ крови?
Нормальные показатели глюкозы в крови:
Уровень глюкозы, ммоль/л
Температура тела: норма и патология
Главным показателем состояния здоровья человека является температура его тела. Именно она отражает соотношение между теплом вырабатываемым различными органами и тканями, и теплообменом происходящим между телом и окружающим его средой. Температура тела выступает в качестве биологического маркера, показывающего текущее состояние организма.
Терморегуляция в организме
Для нормальной жизни человека требуется, чтобы теплообмен производился постоянно. Он зависит от особенностей организма и от наличия различных рефлекторных раздражителей, причем изменения могут сказываться даже в случае, если температура окружающей среды остается неизменной.
Нарушение терморегуляции
В первую очередь такие нарушения могут происходить в результате воздействия внешних или внутренних факторов. Например, к внутренним относятся различные виды заболеваний.
Основными симптомами можно считать:
озноб, в результате гиперкинеза – когда происходят непроизвольные мышечные сокращения;
в результате гипотермии – последствия переохлаждения организма;
как следствие гипертермии – в случае перегрева организма.
Основными причинами нарушения терморегуляции являются:
врожденный или полученный дефект гипоталамуса. Он может негативно сказываться на работе многих внутренних органов, в том числе и на самой температуре тела;
перемена климата. Этот внешний фактор, способен воздействовать на температуру тела, в результате адаптации организма;
злоупотребление алкогольными напитками;
следствие процессов, связанных со старением;
различные психические расстройства.
Повышенная температура тела
способность вашего иммунитета начать борьбу с различными раздражителями;
о начале различных нарушений нормальной работы внутренних органов, а также тканей тела.
Именно по этой причине стоит рассмотреть различные факторы и причины колебаний температуры тела.
Причины повышенной температуры тела
Если у вас поднялась температура, то не стоит сразу паниковать и начинать глотать таблетки или звонить врачу. Стоит знать, что отдельные причины повышенной температуры не представляют собой опасности для человека. Рассмотрим, на что стоит обратить внимание.
В число не опасных причин стоит назвать симптомы, которые пройдут самостоятельно, входят:
если повышение температуры произошло вечером. Очень часто именно в это время она может подняться на 0,5-1 градуса выше нормы;
как следствие эмоциональных или физических нагрузки. Они будут усиливать кровообращение, а вместе с ним и усиливается теплообмен;
во время овуляции у женщин. Часто перед началом менструального цикла, возможны гормональные всплески, а вместе с этим повышается и температура тела;
как следствие тепловых нагрузок. Наличие температуры тела в 37 и выше, может проявляться в результате приема горячей пищи, посещения бани или сауны, приема ванны, после загара.
А сейчас стоит рассказать о патологических причинах, которые могут стать причиной опасных заболеваний:
развитие острых или хронических инфекций;
разнообразные вирусные болезни, в число которых входит грипп или ОРВИ;
все случаи воспалительных процессов или отеков;
при заболевании органов дыхательной системы;
если имеют место нарушения работы щитовидной железы;
при травме суставов и мышц;
во время течения болезни, которая передается половым путем.
Симптомы повышенной температуры тела
Стоит сказать, что существенное повышение температуры будет ощущаться самим человеком. В число основных симптомов входят:
ощущение усталости и слабости;
появляется озноб. Причем чем большим будет жар – тем сильнейшим будет озноб;
появление головной боли;
появление ломоты в теле. Чаще всего страдают суставы, мышцы и пальцы;
человек начинает ощущать холод;
появляется жжение и сухость глаз;
во рту ощущается сухость;
может снизиться или вовсе пропасть аппетит;
учащение пульса, может появиться аритмия;
повышается потливость или наоборот, сухость кожи.
Как и когда сбивать высокую температуру у взрослого
Особую обеспокоенность должна вызывать температура тела свыше 38,5C. И все же врачи рекомендуют начинать сбивать температуру лекарственными препаратами, когда она достигнет отметки в 38C.
Но ориентироваться стоит, в первую очередь, на общее самочувствие. Если высокая температура плохо переносится, ощущается нестерпимая ломота, озноб, спутанность сознания, физический дискомфорт, рвота, головокружение, то сбивать температуру следует незамедлительно.
Но бывает и так, что даже высокая температура протекает с едва заметным дискомфортом, тогда стоит ориентироваться на отметку термометра и в случае, когда она перевалила за 38,5 принимать жаропонижающее средство.
Если возникла необходимость сбивать температуру, стоит подключтьб жаропонижающие препараты. Лучше отдать предпочтение однокомпонентным средствам. Взрослым рекомендуется принимать средства на основе парацетамола или ибупрофена. Использовать многокомпонентные препараты, где парацетамол или ибупрофен являются только частью состава, следует в крайних случаях. И тем более, исключить совместный приём тех и других.
Что нельзя делать при высокой температуре
Если больной с высокой температурой бледен и у него холодные на ощупь конечности (так называемая – белая гипертермия), то ему противопоказаны любые обтирания и помимо жаропонижающих средств рекомендованы спазмолитические. Дело в том, что холодные конечности вызваны спазмом сосудов. И в данном случае холодные обтирания уксусом или спиртосодержащими жидкостями могут только ухудшить ситуацию с сосудами.
Пониженная температура тела
Как и высокая температура, низкая тоже свидетельствует о проблемах. Особенно если она держится длительное время. Это приводит к быстрой утомляемости, потере настроения, слабости организма и т.д.