Многочисленные исследования уже показали, что трансплантация фекальной микробиоты (Fecal Microbiota Transplantation, FMT) эффективна в лечении и предупреждении рецидивов кишечных инфекций, вызываемых бактериями Clostridium difficile, например, псевдомембранозного энтероколита. Это заболевание прямой кишки, часто возникающее при нарушении микрофлоры кишечника из-за приема антибиотиков, при котором наиболее часто наблюдается тяжелая диарея, тошнота и рвота.Только в Соединенных Штатах антибиотикоустойчивые штаммы Clostridium difficile являются причиной примерно 250 тысяч госпитализаций и 14 тысяч смертей. В настоящее время при терапии этого заболевания применяются антибиотики метронидазол и ванкомицин; в тяжелых случаях приходится удалять пораженную часть кишечника оперативным путем. Учитывая, что антибиотики уничтожают также нормальную микрофлору кишечника, лечение ими этой инфекции может лишь ухудшить положение пациентов. Согласно данным исследований на животных, пересадка фекальных бактерий способна восстановить нормальную микрофлору кишечника на 90 %.Данный метод лечения диареи уже более полувека известен по всему миру, существует около 500 научных публикаций, доказывающих его эффективность, однако оформленные по всем правилам клинические испытания метода FMT начались лишь недавно.Средство от диареи, болезни Паркинсона и лишнего весаВ последние годы активно ведутся клинические исследования по трансплантации фекальной микробиоты. Так, в 2012 году исследователи из больницы имени Генри Форда провели исследование с участием 49 пациентов, страдавших от тяжелой рецидивирующей диареи, вызванной Clostridium difficile. Для проведения процедуры был использован эндоскоп, через который в толстую кишку пациентов вводился гомогенизированный и отфильтрованный раствор, в состав которого входила теплая вода и от 30 до 50 граммов фекалий, взятых от здоровоых доноров. В некоторых случаях раствор вводился во время процедуры колоноскопии.В результате у 90 % пациентов уже через два часа после процедуры появился аппетит, в течение суток они почувствовали значительное улучшение состояния, а через неделю они чувствовали себя полностью здоровыми. При этом в течение трех месяцев после терапии у них не развилось никаких осложнений или побочных эффектов такого метода лечения.Другое исследование, проведенное в прошлом году учеными из Амстердамского университета, показало, что трансплантация кала в желудочно–кишечный тракт оказалась в три–четыре раза эффективнее антибиотиков. По данным статьи, опубликованной в журнале New England Journal of Medicine, первоначально исследователи планировали рекрутировать для участия в испытаниях 120 пациентов, но в итоге приняли решение остановить испытания ввиду очевидной разницы в состоянии здоровья обеих групп волонтеров. Из 16 членов группы, получавшей пересадку кала, 13 полностью выздоровели после первой же процедуры, еще двое после второй (94 %), в то время, как из 26 пациентов, получавших ванкомицин, поправились только семеро (27 %). Остальные члены этой группы сами попросили врачей провести им такую же процедуру и выздоровели после одной–двух инфузий.Также в феврале этого года в США появился первый в мире банк фекальных образцов для лечения пациентов, страдающих от тяжелой формы рецидивирующей диареи, вызванной антибиотикоустойчивым штаммом бактерии Clostridium difficile.Помимо лечения кишечных инфекций, пересадка фекальных бактерий от доноров способна помочь снизить лишний вес, сообщается в статье, опубликованной в журнале Science Translational Medicine. Исследователи надеются в ходе дальнейших экспериментов определить механизм влияния бактерий на процесс похудения и, возможно, предложить новый, безоперационный способ снижения веса.Несколько лет назад австралийские ученые предложили лечить пациентов, страдающих одновременно болезнью Паркинсона и запорами, с помощью пересадки кала. Как показали результаты исследования, благодаря экспериментальной терапии у пациентов уменьшилась выраженность симптомов основного заболевания, в том числе паркинсонизма, рассеянного склероза, ревматоидного артрита и синдрома хронической усталости.Согласно гипотезе ученых, при нарушении состава микрофлоры в кровоток попадают различные антигены. Они вызывают избыточную реакцию иммунитета, что оказывает влияние на развитие паркинсонизма и аутоиммунных заболеваний. Эти предположения подтверждают и другие исследования. В частности, по данным голландских специалистов, пересадка кала повышает чувствительность к инсулину у больных с метаболическим синдромом.Научный прогресс: фекалии в капсулахСуществующие методы трансплантации фекальной микробиоты – пересадка фекалий, взятых от здоровых доноров, через колоноскоп, назогастральный зонд или клизму – имеют потенциальный риск повреждения желудочно-кишечного тракта и несут пациентам определенный дискомфорт.Поэтому американские ученые предложили пероральный способ трансплантации кала (через рот) при лечении кишечных инфекций. Результаты исследования, опубликованные в журнале JAMA, показали, что прием замороженных фекалий в капсулах столь же эффективен и безопасен в борьбе с вызываемой бактерией Clostridium difficile диареей, как и инфузии фекалий через колоноскоп или назогастральный зонд.Новый подход заключается в следующем: фекалии здоровых доноров замораживают, затем полученную из них смесь кишечных бактерий и фасуют в кислотоустойчивые капсулы, предназначенные для перорального приема. Предварительно проводится лабораторный анализ образцов фекалий на различные инфекции и аллергены.В пилотном исследовании приняли участие 20 человек в возрасте от 11 до 84 лет с кишечной инфекцией, вызванной C. difficile. В течение двух дней каждый испытуемый принимал по 15 капсул с фекальным содержимым. У 14 человек экспериментальная терапия привела к полному исчезновению симптомов заболевания после единичного двухдневного курса. Остальным шести участникам исследования провели повторный курс лечения, после которого состояние пациентов также нормализовалось. В ходе испытания никаких побочных эффектов препарата отмечено не было.Как отмечают авторы исследования, у пациентов, которым понадобился повторный курс терапии, исходное состояние здоровья было хуже, чем у остальных больных. «Полученные предварительные данные указывают на безопасность и эффективность нового подхода», – отметили исследователи. – Теперь мы можем провести более крупные и масштабные исследования для подтверждения этих данных и выявления наиболее эффективно действующих бактериальных смесей для перорального введения».
Микробиота кишечника: что это такое и в чём её роль в организме человека
Микробиота кишечника: что это такое и в чём её роль в организме человека
В нашем организме около 30 триллионов клеток и почти столько же бактерий.
Что такое микробиота?
По нашему телу микроорганизмы распределены неравномерно, и в местах обитания бактерий – нишах – формируется свое особенное микробное сообщество: на коже, в полости рта, дыхательных путях и кишечнике.
***Разная микробиота: собственные наборы бактерий для кожи, полости рта, лёгких, влагалища, кишечника.
Человек не приходит в этот мир с уже сформировавшейся микробиотой — она развивается и до, и после рождения.
Примерно к трем годам у ребенка полностью формируется микробиота [2]. В течение всей жизни она будет меняться незначительно [3], а в пожилом возрасте ее состав станет менее разнообразным из-за процессов старения и влияния привычной пищи [4].
Микробиом, микробиота, микрофлора — в чем разница?
Термины «микробиом» и «микробиота» часто используются как синонимы, но различия между ними все-таки есть.
Микробиота — это совокупность микроорганизмов определенной экосистемы (наше тело — тоже своего рода макроэкосистема для различных микроорганизмов). Ее составляют не только бактерии — она включает еще и дрожжи, вирусы, археи и другие виды микроорганизмов.
Микробиом — это совокупность генов микробиоты, ее коллективный геном.
Кто населяет наш кишечник?
Условно-патогенные (оппортунистические) бактерии для здорового человека обычно безвредны. Но они резко размножаются при негативном воздействии на организм. Если человек получил травму, произошел сбой в иммунной системе или нарушился баланс в составе микробиоты, нейтральные микробы могут стать патогенными. Например, из-за стресса на фоне приема антибиотиков растет число оппортунистических бактерий [8,9].
Функции кишечной микробиоты
Работа, которую выполняют бактерии кишечника, трудна и незаметна — по крайней мере, на первый взгляд. Однако именно микробиота нужна для выполнения нескольких важных функций организма [10]:
• Поддержка иммунитета. Микробиота нужна для эффективной работы иммунной системы: бактерии кишечника выступают в роли своеобразного «тренажера». А главное, обитатели микробиома постоянно конкурируют между собой, занимая свободное пространство, и места для патогенных микробов уже не остается.
• Синтез витаминов (К, группы В и других), которые всасываются в кишечнике вместе с пищей.
Этим перечнем функции микробиоты не исчерпываются. Исследования показывают [11], что бактерии в ее составе влияют на настроение, на работу нейромедиаторов и на уровень главного гормона стресса — кортизола.
Все эти функции — пищеварение, помощь иммунной системе, синтез витаминов — выполняют далеко не все бактерии. Микробиота — это целая экосистема, где каждая часть микроорганизмов отвечает за свою задачу. Фактически, это орган в органе со своими особенностями и функциями. Мы получаем его при рождении и растем вместе с ним, формируя свой собственный, уникальный профиль микробиома.
Что может влиять на микробиоту
Что же влияет на микробиоту?
Как улучшить микробиом кишечника
Вопросы и ответы о микробиоте
Различается ли микробиота толстого и тонкого кишечника?
Да, различается — и по составу (количественному и качественному), и по функциям. Микробиота тонкого кишечника отвечает за защиту слизистой оболочки, принимает активное участие в усвоении питательных веществ, участвует в иммунной защите нашего организма.
Микробиом толстого кишечника — это настоящий центральный реактор всего ЖКТ. От него зависит наше самочувствие. К тому же, в толстом кишечнике микробиоты в разы больше, чем в тонком. Поэтому мы чаще говорим о микробиоте толстого кишечника.
Как узнать состояние своей микробиоты?
Если исследование нужно для лечения, назначить его и интерпретировать полученные результаты должен только лечащий врач.
Связаны ли микробиоты разных органов?
Тем не менее, микробиоты могут влиять друг на друга. Например, продолжительный прием определенных лекарств может привести к тому, что микробы желудка будут попадать в кишечник и там размножаться, приводя к дисбиозу.
Что такое «пересадка микробиоты»?
Это еще один способ восстановить баланс микроорганизмов, когда бактерии доставляются не стандартным способом, через весь ЖКТ, а сразу в нужную часть кишечника. Так микробы оказываются на нужном месте быстрее, но пересадка весьма трудоемка, и используют ее редко, только при очень тяжелых заболеваниях. Чаще всего достаточно классических методов лечения.
Трансплантация фекальной микробиоты: европейские клинические рекомендации и первый украинский опыт
Одним из самых значительных прорывов в медицине, произошедших за последнее десятилетие, стало установление роли кишечной микробиоты (КМ) в понимании патогенеза многих заболеваний, особенно гастроэнтерологических и метаболических, а также появление новых возможностей их лечения при помощи модификации КМ. Число клинических исследований и публикаций, посвященных данному вопросу, за последнее десятилетие исчисляется сотнями. И все это – серьезные научные работы. Интерес к КМ особенно возрос после первых сообщений о великолепной терапевтической эффективности трансплантации фекальной микробиоты (ТФМ) при Clostridium difficile-ассоциированном колите, а также других заболеваниях кишечника, трудно поддающихся лечению традиционными методами.
ТФМ представляет собой одномоментную терапевтическую процедуру, которая позволяет быстро восстановить нормальный состав бактериальной флоры в толстой кишке. В октябре 2013 г. на ХХI Европейской объединенной гастроэнтерологической неделе ТФМ была представлена как одно из 3 самых весомых достижений гастроэнтерологии года. На протяжении нескольких десятилетий ТФМ во всем мире проводилась только в единичных центрах и, как правило, лишь в качестве крайней меры для пациентов с рецидивирующей инфекцией C. difficile. На сегодняшний день имеется уже несколько сотен публикаций с описанием как клинических случаев, так и рандомизированных клинических исследований (РКИ), продемонстрировавших приблизительно 90% кумулятивную эффективность ТФМ в лечении рецидивирующей инфекции C. difficile без каких-либо клинически значимых побочных эффектов.
Во всем мире успешно проведено тысячи процедур ТФМ, показавших свою эффективность при тяжелой рецидивирующей инфекции C. difficile, воспалительных заболеваниях кишечника (ВЗК), кишечном дисбиозе и синдроме раздраженного кишечника (СРК). Кроме того, в последние годы появились работы, свидетельствующие об эффективности ТФМ и при негастроэнтерологических заболеваниях – сахарном диабете (СД) и инсулинорезистентности, ожирении, рассеянном склерозе, идиопатической аутоиммунной пурпуре и другой патологии. В течение последних 3 лет ТФМ системно проводится и в нашей стране – в Украинском научно-практическом центре эндокринной хирургии, трансплантации эндокринных органов и тканей МЗ Украины, где выполнено уже 46 таких процедур.
Несмотря на то что широкое распространение ТФМ ограничено из-за многих бюрократических вопросов (в основном связанных с подбором доноров и контролем безопасности), сама практика использования ТФМ за рубежом процветает. Поскольку этот метод лечения приобрел необычайную популярность, возникла необходимость разработки официальных клинических рекомендаций, основанных на данных доказательной медицины. На специально созванной европейской конференции, состоявшейся в конце 2016 г., 28 экспертов из 10 стран Европы обсуждали ключевые вопросы ТФМ, в частности показания для ее проведения, выбор доноров, подготовку фекального материала и клиническое мониторирование. В результате был принят Европейский консенсус по проведению ТФМ в виде клинического руководства для врачей, основные положения которого приведены ниже.
Сегодня основным и единственным официально утвержденным показанием для проведения ТФМ по-прежнему является псевдомембранозный колит (ПМК), вызванный инфекцией C. difficile. В рекомендациях подчеркивается, что использование фекальной микрофлоры от здорового донора к реципиенту при ПМК способно восстанавливать здоровую микробную флору в пораженной толстой кишке, приводя к полному купированию симптоматики. В нескольких открытых РКИ трансплантация фекальной микробиоты при ПМК дала значительно более высокие показатели излечения по сравнению с ванкомицином (94 и 90% против 31 и 26% соответственно), в связи с чем эти исследования даже были приостановлены. В нескольких систематических обзорах и метаанализах излечение от ПМК после ТФМ варьировало от 85 до 89,7%. Во всех исследованиях ТФМ продемонстрировала отличную безопасность как минимум в краткосрочной перспективе, поскольку лишь несколько раз сообщалось о незначительных побочных эффектах. Хотя теоретически при ТФМ возможна передача потенциально опасных микроорганизмов, которые в течение десятилетий не проявляли свою активность, эту возможность следует рассматривать в контексте благоприятного соотношения «риск – польза», поскольку ТФМ является самым эффективным методом лечения ПМК и представляет собой жизненно важную терапию для данной категории больных. В связи с этим рекомендуется широкое внедрение ТФМ в клиническую практику для лечения как тяжелой, так и легкой формы ТФМ.

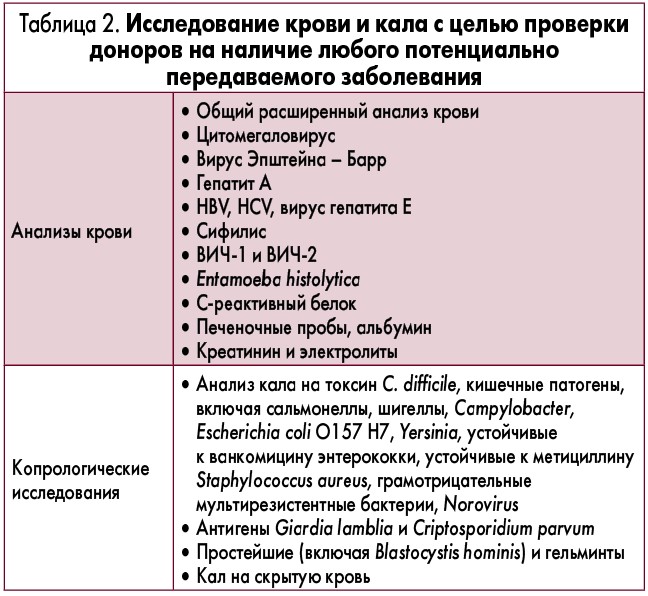
Следующим ключевым вопросом является тестирование доноров. Согласно рекомендациям, подходящим для ТФМ донорам должны быть выполнены анализы крови и кала не более чем за 4 недели до сдачи материала (табл. 2). Если нет изменений в состоянии здоровья донора, тестирование может быть повторено через 8 недель.
Согласно данным проведенного метаанализа, с точки зрения результатов ТФМ при лечении ПМК существенной разницы между выбранным пациентом и анонимными здоровыми донорами нет. Использование как родственных, так и неродственных доноров для ТФМ обеспечило отличные показатели в излечении ПМК в нескольких РКИ и больших сериях «случай – контроль». Тем не менее рандомизированные исследования, в которых сравнивались бы непосредственно эти категории доноров, пока еще отсутствуют. Использование неродственных здоровых доноров может быть полезно в центрах ТФМ с большим объемом пациентов для удовлетворения потребности в этом виде лечения. Доступность банка кала в этих центрах имеет первостепенное значение.
Ключевым практическим вопросом при проведении ТФМ является подготовка фекального материала. Хотя протоколы, используемые в разных исследованиях, схожи между собой, для приготовления взвеси свежих фекалий необходимо соблюдать определенную этапность, представленную в таблице 3. Количество использованного фекального материала варьирует от исследования к исследованию, при этом в большинстве исследований используется от 30 до 50 г фекалий. Вес кала является очень несовершенной мерой количества КМ, существует широкая изменчивость в микробном содержании в кале между отдельными лицами и даже различными пробами. Эксперты рекомендует использовать фекальный материал и стерильный солевой раствор (0,9%) в соотношении 1:5 (30 г фекалий, которые должны быть разбавлены в 150 мл физиологического раствора). После гомогенизации твердые вещества должны быть извлечены с использованием марли, чайного фильтра или аналогичного устройства, а суспензию желательно вылить в стерильный контейнер.
Сравнительные РКИ показали аналогичную эффективность ТФМ в лечении ПМК, проведенную со свежими и замороженными фекальными образцами. Перед замораживанием в свежие фекалии добавляют глицерин до конечной концентрации 10%, что защищает микробные клетки от повреждений, вызванных замораживанием. Конечная суспензия должна быть четко маркирована (с использованием кодов, аналогичных трансплантации крови и ткани) и храниться при –80 °C. Хранение при –20 °C также может быть осуществимо, но его следует избегать, поскольку это позволяет некоторым ферментам сохранять свою активность, что способно привести к деградации чувствительных микробных популяций. В день фекальной инфузии фекальную суспензию размораживают на теплой (37 °C) водяной бане. После разморозки для получения желаемого объема суспензии добавляется солевой раствор, а размороженный фекальный материал следует вводить в течение 6 ч. Поскольку микробные клетки чувствительны к размораживанию, следует избегать повторных разморозок и заморозок, а замороженные образцы должны быть приготовлены в дозах, необходимых для каждой процедуры ТФМ.
В клинической практике применяются различные пути доставки фекалий – путем колоноскопии, при помощи клизмы либо введение через верхние отделы ЖКТ (через рабочий канал гастроскопа, назогастральный или назоеюнальный зонд). Многие систематические обзоры и метаанализы показали, что наиболее эффективным и безопасным методом введения фекального трансплантата является колоноскопия. В зависимости от общего состояния реципиента донорский кал в количестве 200-500 мл фекальной суспензии, полученной из 20-100 г фекалий, может быть безопасно доставлен через рабочий канал колоноскопа как в правые (преимущественно), так и левые отделы толстой кишки. При использовании колоноскопа как средства доставки материала реципиенты получают обычную подготовку полиэтиленгликолем, как для колоноскопии.
ТФМ может проводиться с помощью клизмы. При этом пациентам следует удерживать полученный материал в течение не менее 30 мин и оставаться в положении на спине, чтобы свести к минимуму возможную дефекацию. Фекальная суспензия также может быть доставлена через рабочий канал гастроскопа, через назогастральную, назоеюнальную или гастростомическую трубку. После этого пациенты должны находиться в вертикальном положении в течение 4 ч после инфузии, чтобы предотвратить аспирацию.
ТФМ является безопасной процедурой даже у пациентов с ослабленным иммунитетом и у критически больных пациентов независимо от пути доставки. В случае тяжелых состояний предпочтение следует отдавать клизме. Частота серьезных побочных эффектов у реципиентов, получавших фекальный трансплантат через верхние отделы ЖКТ, несколько выше. Так, сообщалось о развитии у некоторых пациентов лихорадки и аспирационной пневмонии из-за тошноты и рвоты. В исследовании Moayyedi и соавт. 15 пациентов с язвенным колитом (ЯК) сообщили о 15 ректальных абсцессах после введения инфузии при помощи клизмы.
При необходимости ТФМ можно проводить повторно, особенно в случае неудачного лечения или клинического рецидива ПМК. Успех ТФМ также может зависеть от количества доставленной фекальной суспензии, что решается за счет множественных повторных инфузий. Факторами, отрицательно влияющими на результат ТФМ, могут быть малый объем донорского кала, тяжелый колит и/или продолжающееся лечение антибиотиками. В случае неудачного или неполного клинического ответа рекомендуется использовать фекальный материал от другого донора. Считается, что помимо ПМК, повторное применение ТФМ при ВЗК повышает вероятность успеха, однако убедительные подтверждающие данные пока отсутствуют.
При удовлетворительном состоянии пациента ТФМ обычно проводится в амбулаторных условиях. Продолжительность периода наблюдения после ТФМ еще не определена, поскольку она зависит от пути доставки, сопутствующей патологии и общего состояния пациента. Наиболее распространенными кратковременными побочными эффектами после ТФМ при ПМК были диарея, спазмы в животе, отрыжка, запор, лихорадка, а также грамотрицательная бактериемия и перфорация. При ВЗК часто отмечалась диарея, вздутие живота и спазмы, лихорадка и ухудшение течения заболевания. Один пациент умер после срыгивания фекального материала, введенного в двенадцатиперстную кишку под общим наркозом. У другого пациента развился септический шок и токсический мегаколон после доставки донорского кала через предварительно установленную назогастральную трубку. У одного пациента был септический шок из-за фекальной аспирации после ТФМ, проведенной при гастроскопии.
Периодичность и продолжительность наблюдения за долгосрочными неблагоприятными событиями после ТФМ пока не определены, поскольку для этого нужны дополнительные клинические и аналитические данные. На сегодняшний день имеются сообщения о единичных случаях увеличения массы тела, развитии периферической нейропатии, болезни Шегрена, идиопатической тромбоцитопенической пурпуры и ревматоидного артрита. В то же время имеется много сообщений об улучшении состояния пациентов на фоне течения других заболеваний ЖКТ после ТФМ, а именно СРК, ВЗК, хронического запора, антибиотикассоциированной диареи (ААД). В частности, по данным систематического обзора с метаанализом (S.P. Costello et al., 2017), проведение ТФМ способствовало индукции ремиссии ЯК у 24-32% больных против 5-20% при традиционной терапии, а клиническая ремиссия отмечалась у 39-55% больных против 20-24% при классической терапии. Имеется также много данных об эффективности ТФМ при некоторых внекишечных заболеваниях, таких как болезнь Паркинсона, рассеянный склероз, идиопатическая тромбоцитопеническая пурпура, метаболические нарушения (ожирение, СД) и заболевания детского возраста.
Согласно рекомендациям, пациенты, которым проведена ТФМ, должны находиться под наблюдением не менее 8 недель. Ответ на лечение подразумевает клиническое улучшение, а именно снижение частоты дефекации и улучшение консистенции кала, улучшение других параметров тяжести заболевания (лабораторных параметров, радиологических и/или эндоскопических данных). Повторение теста на C. difficile обычно не рекомендуется, так как токсины могут сохраняться еще в течение нескольких недель.
Как и в случае с другими техническими медицинскими процедурами, перед выполнением ТФМ требуется определенный период специального обучения. Поэтому врачи, которые собираются внедрить ТФМ в своем центре, должны пройти предварительную подготовку, состоящую обычно из нескольких этапов: клинической подготовки, включающей выбор доноров и пациентов, микробиологической подготовки (подготовка свежего и замороженного фекального материала), проведения самой процедуры при помощи различных путей доставки (клизма, колоноскопия, назодуоденальный/назоеюнальный зонд), мониторинга пациентов после ТФМ.
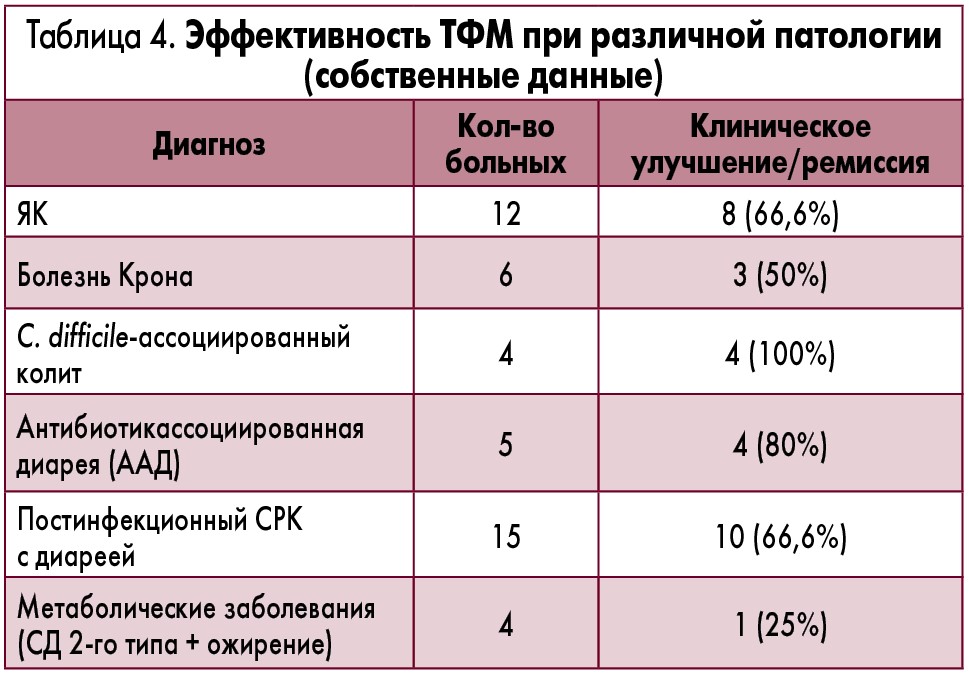
Как уже указывалось выше, пока ТФМ в нашей стране системно проводится только в Украинском научно-практическом центре эндокринной хирургии, трансплантации эндокринных органов и тканей МЗ Украины, где с конца 2015 г. по настоящее время проведено 46 однократных процедур ТФМ, из них 22 – со свежим материалом и 24 – с замороженными образцами. Спектр патологии, при которой выполнялась ТФМ, а также ее эффективность представлены в таблице 4.
Как видно из приведенных данных, у всех пациентов с С. difficile-ассоциированным ПМК после однократной ТФМ было отмечено клиническое улучшение и наступление глубокой ремиссии, причем до настоящего времени рецидивов ПМК не отмечалось. Высокая эффективность ТФМ отмечена также при ААД (клиническое улучшение у 80% больных), постинфекционном СРК с диареей и ЯК (66,6%). У пациентов с болезнью Крона эффективность ТФМ была меньше (50%), причем у 1 пациента отмечались ближайшие побочные эффекты в виде повышения температуры и усиления абдоминальной боли в течение 3 дней после процедуры, которые в течение 1 недели разрешились. Каких-либо других существенных, клинически значимых побочных эффектов ТФМ в наших наблюдениях не отмечалось. Небольшое количество больных (4 пациента) и сравнительно малый срок наблюдения пока не позволяют нам сделать достоверные выводы об эффективности ТФМ при метаболических заболеваниях, таких как СД 2-го типа и ожирение.
Таким образом, на основании принятого Европейского консенсуса и собственного опыта мы можем сделать вывод о том, что фекальная трансплантация является важным и эффективным терапевтическим методом в лечении инфекции C. difficile и ассоциированного ПМК. Кроме того, последние данные показывают, что ТФМ является перспективным и эффективным методом лечения других расстройств, ассоциированных с изменением кишечной микрофлоры, в частности ВЗК, СРК, ААД. Эффективность ТФМ при внекишечных заболеваниях, продемонстрированная в эксперименте и отдельных клинических наблюдениях, нуждается в дальнейшем изучении. Для широкого внедрения ТФМ в клиническую практику в Украине необходимы создание специализированных центров ТФМ и соответствующая подготовка специалистов, использующих клинические рекомендации, основанные на достоверных данных.
Литература
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 3 (49), жовтень 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Щорічно у світі реєструється близько 1,5 млрд випадків гострої діареї, яка є причиною загибелі понад 2 млн людей, причому в структурі летальності від діареї переважають діти перших 5 років життя та особи віком понад 65 років. Пандемія коронавірусної хвороби (COVID‑19) накладає свій відбиток на перелік патологій, що включаються фахівцями загальної практики в диференційний діагноз за наявності діареї.
Застосування нестероїдних протизапальних препаратів (НПЗП) й індуковані ними гастропатії залишаються актуальною проблемою сьогодення. Як свідчать дані Американської колегії ревматологів, понад 5% населення планети щодня використовують НПЗП як знеболювальні, протизапальні, жарознижувальні й антиагрегантні засоби. На НПЗП припадає більш як 70 млн призначень і понад 30 млрд безрецептурних таблеток, які щороку продаються в США (Ткач С. М. і співавт., 2015).
Функціональні розлади шлунково-кишкового тракту (ШКТ) є однією з найактуальніших проблем сучасної гастроентерології. Глобальна поширеність функціональної диспепсії (ФД) у дорослих становить 20,8%, а в Україні цей показник зростає до 30-40%. Серед усіх гастроентерологічних скарг майже 40% припадає на симптоми диспепсії, що часто зумовлює велику кількість дискусійних питань щодо її діагностики та лікування. Пропонуємо до уваги читачів доповідь завідувачки кафедри сімейної медицини факультету післядипломної освіти ДЗ «Дніпровський державний медичний університет», доктора медичних наук, професора Ірини Леонідівни Височиної, яка була представлена під час нещодавньої науково-практичної конференції «ІХ наукова сесія Інституту гастроентерології НАМН України. Новітні технології в теоретичній та клінічній гастроентерології».
15-16 вересня відбувся регіональний конгрес з міжнародною участю «Людина та ліки» (м. Дніпро, Україна – Білорусь), під час якого було висвітлено основні питання та проблеми в лікуванні захворювань, зокрема, наведено паралелі щодо значення мікрофлори кишечнику, а також супутніх патологій. З унікальною доповіддю «Мікробіом та ожиріння» виступила проректор з науково-педагогічної роботи та післядипломної освіти ПЗВО «Міжнародний європейський університет» (м. Київ), доктор медичних наук, професор Світлана Іванівна Доан.