Что такое экзостоз?
Бывают солитарные наросты, то есть одиночные, располагающиеся лишь в каком-то одном месте
Как правило, экзостозы появляются у детей подросткового возраста, развиться они могут даже и у маленького ребёнка, но, в большинстве случаев, до 7-8 лет заболевание никак себя не проявляет. Однако, в период интенсивного роста организма (8-16 лет), происходит резкий скачок этой патологии.
Опасность такого костно-хрящевого нароста заключается в том, что он может совершенно никак себя не проявлять длительное время, постепенно разрастаясь до больших размеров.
Диагностика
Часто экзостоз обнаруживается совершенно случайно в результате простого осмотра. Для более детальной диагностики врач делает рентгеновский снимок. В некоторых случаях проводится биопсия с забором тканей.
Причины появления экзостоза
Безусловно, это заболевание не появляется просто так, у него есть свои причины. Как правило, это всевозможные травмы и микротравмы в детском и подростковом возрасте, когда идёт усиленный рост тканей, переломы, ущемление, перенесённые заболевания (в том числе инфекционные и вирусные), различные патологии надкостницы и хряща, ущемления, многообразные аномалии скелета.
Симптоматика
Выражается заболевание в появление шишечки, которая может располагаться по всему организму, находиться на любой кости, но почти 50% всех экзостозов образуются в области колена (нижний отдел бедренной кости и верхний отдел малой берцовой и большой берцовой костей). Такие наросты любят длинные трубчатые кости.
До поры до времени недуг может никак себя не проявлять, но постепенно он увеличивается и может вызывать сильную локальную боль и боль, отдающую в различные сегменты.
Располагаясь рядом с крупными сосудами и нервами, экзостозы затрагивают их, вызывая нарушения прохождения нервных импульсов и нарушение кровоснабжения конечностей. В таких случаях, помимо боли, возникающей при сдавливании определённых участков тела, человек может испытывать онемение, иногда головокружение.
Если нарост располагается рядом с суставом, он является причиной ограниченности движений. Появление таких симптомов очень важно и является абсолютным показанием к срочному лечению патологии. Ведь если заболевание протекает тяжело и быстро разрастается, существует риск его перерождения в злокачественную опухоль.
Виды экзостозов
Бывают солитарные наросты, то есть одиночные, располагающиеся лишь в каком-то одном месте. А может быть так называемая множественная экзостозная хондродисплазия, когда опухоли возникают в нескольких местах сразу (диагностируются в области колена, ключицы, на тазобедренных и плечевых суставах, рёбрах, лопатках, иногда даже в полости рта на зубах).
Одной из самых серьёзных форм данного заболевания является экзостоз позвоночника, ведь в этом случае опухоль может поразить спинной мозг и вызвать нарушения в его функционировании.
Лечение
Как правило, её назначают лицам, достигшим совершеннолетия, до тех пор наросты могут сами уменьшиться в размерах.
В ряде случаев, опухоль не причиняет человеку никакого дискомфорта, так что он может жить с нею всю жизнь, периодически наблюдаясь у врача.
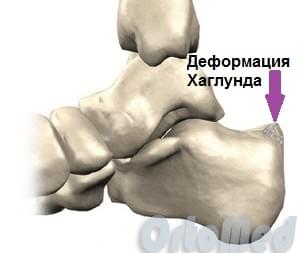
Деформация Хаглунда
Остеофит пяточной кости
Остеофит (костный нарост), который появляется на задней части пяточной кости немного выше места прикрепления ахиллова сухожилия, носит название деформация Хаглунда, по имени автора, впервые описавшего данное заболевание. Болезнь Хаглунда является достаточно распространенной причиной заднепяточной боли. Клинический диагноз синдрома чаще всего путают с бурситом ахиллова сухожилия и ревматоидным артритом, так как клиническая картина довольно схожа у этих патологий. Симптомы см. ниже.
Анатомия пяточной области
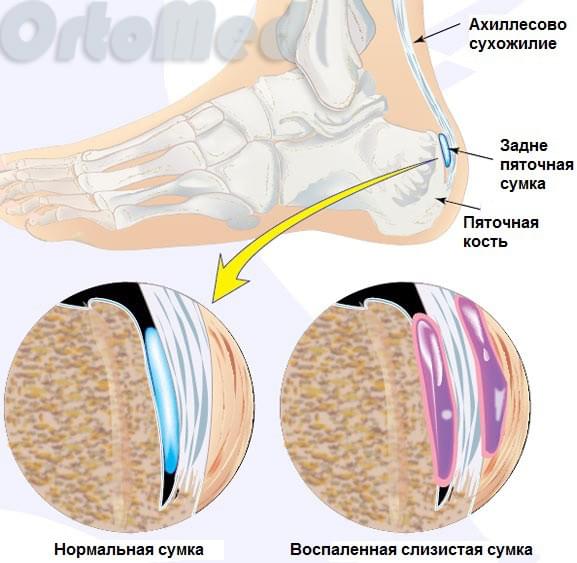
Пяточная кость является самой крупной в стопе. К ее бугристости прикрепляется ахиллово сухожилие – самое крупное и мощное сухожилие в теле человека. За счет сокращения задних мышц голени (икроножной и камбаловидной), ахиллово сухожилие тянет пяточную кость, обеспечивая подошвенное сгибание стопы. Эта функция позволяет нам ходить, бегать, вставать на «носочки», прыгать. Между бугром пяточной кости и ахилловым сухожилием находится заднепяточная слизистая сумка, которая помогает легко скользить сухожилию при движениях стопы. Такие сумки есть почти во всех суставах, например, в локтевом, плечевом и др.
Патогенез деформации Хаглунда
Во время постоянного трения ахиллова сухожилия начинается воспаление слизистой сумки. Это хроническое многомесячное воздействие передаётся заднепяточному бугру и медленно начинается образовываться патологический хрящ, изменённые, зачастую с острыми шипами. Это можно увидеть даже на рентгенограмме. Образование этого хряща происходит ввиду защитной реакции организма. Желании укрепить зону постоянного раздражения и улучшить скольжение сухожилия. Но, к сожалению, патологический хрящ на это не способен. Получается замкнутый круг.
Давление на сумку и ахиллово сухожилие ещё больше увеличивается, что усиливает воспаление, боль и отек. Воспаление слизистой сумки и ахиллова сухожилия без костной деформации называется ахиллобурсит (заднепяточный бурсит). Как правило бурсит предшествует деформации Хаглунда.
Пациенты не особо обращают внимание на «шишку», думая, что это мозоль, до того момента пока она не заболит. И как правило, это состояние довольно тяжело поддается консервативному лечению. Вот почему так важно обратиться к ортопеду на ранней стадит болезни Хаглунда.
Причины деформации Хаглунда
Симптомы деформации Хаглунда
Сама деформация Хаглунда может протекать без болевой и воспалительной симптоматики. Отмечается лишь патологический экзостоз (шишка на пятке) на задней поверхности пятки. Деформация обычно не вызывает никаких проблем с функцией стопы. Но в большинстве случаев деформация сопровождается воспалением слизистой сумки и оболочки сухожилия, отеком. Тогда пациенты испытывают боль при ходьбе, а иногда и в покое.
Синдром может проявиться как на одной, так и на обеих стопах.
Признаки и симптомы деформации Хаглунда включают в себя:
Именно боль заставляет пациента обратиться к врачу.
Диагностика деформации Хаглунда
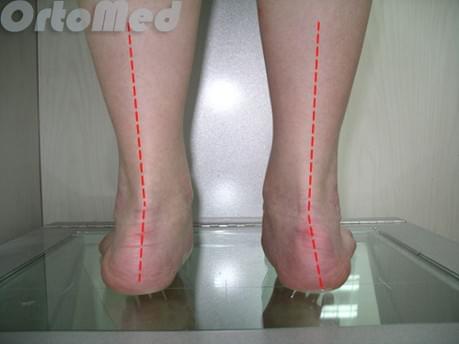
Диагностика начинается с опроса пациента и детального физикального обследования. Обязательно нужно посмотреть на пятки сзади, чтобы убедиться, что нет варусной деформаций пятки (пятка направлена внутрь).
В случае варусного отклонения пяточной кости применяют определенную методику операции – корригирующую остеотомию. Стандартные методы операции не исключат возможность рецидива (повтора заболевания). Обычно диагноз очевиден без дополнительных методов диагностики. Но обязательно выполняются рентгенограммы, для исключения других причин боли в пятке.
В спорных ситуациях прибегают к магнитно-резонансной томографии (МРТ), чтобы исключить похожее по симптомам заболевание ахиллотендинит. Например, после травм ахиллова сухожилия, появляется плотный рубец (в виде шишки) в месте повреждения и, как правило, он болезненный. Его можно спутать с деформацией Хаглунда, в случае, если пациент не помнит момент травмы.
Лечение деформации Хаглунда
Лечение деформации Хаглунда можно разделить на консервативное и хирургическое. В подавляющем большинстве случаев, лечение начинается с консервативных методик. Операция обычно выполняется, когда консервативное лечение безрезультатно и остается болевой синдром.
Консервативное лечение
Если болезнь Хаглунда сопровождается болевым синдромом, то первым делом необходимо снять воспаление с пораженной слизистой сумки и ахиллова сухожилия:
Эти простые и широкодоступные методы позволят Вам вернуться к нормальной ходьбе как можно скорее.
Не рекомендуем выполнять инъекции гормональныХ противовоспалительных препаратов, в частности Дипроспана в зону воспаления, так как это многократно увеличивает риск разрыва сухожилия.
Хирургическое лечение
При неэффективности консервативных методов лечения деформации Хаглунда, выполняют оперативное лечение различными методиками, которые зависят от формы и степени деформации. Целью большинства операций является удаление костного экзостоза задней части пятки, чтобы устранить давление на слизистую сумку и ахиллово сухожилие. Воспаленные, отекшие ткани примут нормальный объем, когда давление будет устранено.
Если в клинической картине преобладает боль, отек, воспаление щаднепяточных структур, то в дополнение к резекции (спиливанию) экзостоза, удаляют слизистую сумку. Так как она будет сохранять боль даже после операции.
Удаление экзостоза (шпоры) пяточной кости. Эта операция может проводится под проводниковой или местной анестезией открытым традиционным способом через небольшой (4-5 см) разрез кнаружи от ахиллова сухожилия, либо миниинвазивно через 2 разреза по 5 мм с помощью видео эндоскопической техники.
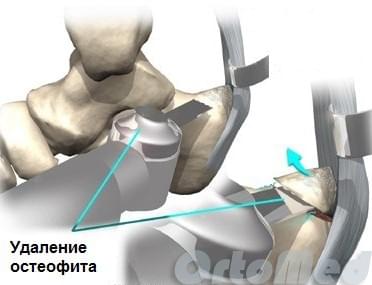
Как правило пациенты первую неделю передвигаются в ортезе, для уменьшения подвижности стопы а следовательно, отека, боли, гематомы.
Клиновидная остеотомия пяточной кости.
Данная методика оперативного лечения синдрома Хаглунда применяется, если у пациента высокий свод стопы и как следствие угол пяточной кости больше. Из это следует, что давление заднепяточного бугра на ахиллово сухожилие будет больше. Для этого хирург во время операции выпиливает клин в заднем отделе пяточной кости и фиксирует титановыми винтами, как показано на схеме. Тем самым происходит относительное уменьшение угла и бугор уже не оказывает сильного давления на сухожилие.
После операции
Профилактика деформации Хугланда
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Экзостоз кости ноги
Экзостоз кости ноги – достаточно часто встречающееся явление, особенно среди детей. Он представляет собой костно-хрящевой нарост на поверхности материнской кости, который относят к числу доброкачественных опухолей (остеохондром). Он может присутствовать на любой кости ноги: бедренной, большеберцовой, малоберцовой, костях стоп и даже фалангах пальцев. Тем не менее чаще всего поражаются длинные трубчатые кости – бедренная и большеберцовая. Это создает опасность деформации крупнейших суставов человеческого тела тазобедренного, сформированного проксимальным эпифизом бедренной кости, и коленного, образованного дистальным эпифизом бедренной кости и проксимальным большеберцовой. Кроме того, существует, хотя и невысокий, риск озлокачествления доброкачественных остеохондром. Поэтому они всегда требуют наблюдения, а при необходимости и консервативного или оперативного лечения.

Особенности экзостозов костей ног
По современным представлениям, остеохондромы, в том числе костей ног, являются следствием смещения эпифизарной пластинки в результате нарушений эмбриогенеза, получения травм, воздействия ионизирующего облучения и т. д. Поэтому в подавляющем большинстве случаев они образуются еще в детстве и изначально представляют собой хрящевое новообразование. Постепенно хрящевые клетки заменяются остеобластами, и нарост трансформируется в губчатую кость, имеющую кортикальный слой, общий с материнской костью. Он может соединяться с ней тонкой ножкой или широким основанием, но всегда снаружи покрыт слоем хрящевой ткани.
В основном заболевание диагностируется у детей, особенно в период активного роста – 8—16 лет, так как экзостоз на ноге так же начинает интенсивно расти. Но остеохондромы костей ног могут обнаруживаться и у взрослых людей, в том числе случайно при проведении обследования по другому поводу.
Экзостоз может быть единичным и присутствовать только на одной кости ноги, чаще бедренной, или же выступать только одним из многих аналогичных наростов. В последнем случае говорят о наличии множественной экзостозной болезни, представляющей большую опасность, чем солитарные или одиночные остеохондромы. Если последние переходят в злокачественную опухоль менее чем в 1% случаев, то при множественном поражении костей скелета риск малигнизации возрастает до 10%.
Симптомы
Остеохондромы часто растут бессимптомно. Проявления заболевания обычно возникают, когда опухоль кости достигает крупных размеров. При этом их характер зависит от локализации образования. Соответственно, если экзостоз сформировался в проксимальном отделе бедренной кости, будут присутствовать нарушения в области тазобедренного сустава. Если же он образовался в области дистального эпифиза бедренной кости или проксимальном отделе большеберцовой кости, нарушения возникнут в работе коленного сустава. При поражении костей стоп, соответственно, пострадает, прежде всего, опорная функция ноги.
В целом для экзостозов характерны следующие симптомы:
образование выпячивание, плотного и обычно безболезненного при пальпации в сочетании с отсутствиями изменений состояния кожи (легче всего обнаружить экзостозы коленного сустава и стоп);
дискомфорт и боль при ходьбе, длительном стоянии, физическом труде;
скованность движений в тазобедренном или коленном суставе.
Остеохондрома ноги может механически сдавливать проходящие вблизи материнской кости кровеносные сосуды и нервы. Это приводит к острым болям, а также возникновению проявлений тендинита, бурсита, невралгии. В результате клиническая картина может дополняться:
покраснением, отечностью мягких тканей в области поражения;
локальным повышением температуры (ощущением тепла при касании к области поражения);
онемением, ощущением бегания мурашек в участках ноги, иннервируемых сдавленным нервом;
При активном росте экзостоз ноги может деформировать как материнскую кость, так и соседние. Например, остеохондрома большеберцовой кости, растущая в сторону более тонкой и хрупкой малоберцовой, может давить и деформировать ее. Аналогично могут искривляться фаланги соседних пальцев, плюсневые кости стопы и т. д.
У детей экзостозы могут оказывать отрицательное влияние на состояние эпифизарных пластинок, что приводит к нарушению процесса естественного роста кости. В результате может наблюдаться укорочение голени, бедра, костей стопы. Это не только создает эстетический недостаток, но и провоцирует повышение риска перелома кости, а также способно приводить к инвалидизации.

Диагностика
Диагностика и лечение экзостозов ноги – задача ортопеда-травматолога. На первичной консультации врач проводит осмотр пациента, выясняет характер жалоб, пальпирует область локализации новообразования и назначает рентген в 2-х проекциях. Полученные снимки позволяют с высокой точностью установить наличие остеохондромы, ее размеры, форму, а также оценить состояние материнской кости.
На рентгене экзостоз обычно имеет форму «цветной капусты», контуры новообразования четкие. Также обнаруживается истончение кортикального слоя. Но у детей, особенно раннего возраста, рентген неэффективен, так как хрящевое образование на нем не визуализируется. Также метод не позволяет оценить размеры хрящевой шапочки остеохондромы у подростков в силу отсутствия кальцинатов. Поэтому в таких ситуациях иногда дополнительно назначается КТ, МРТ.
Лечение экзостоза ноги
Если костно-хрящевой экзостоз имеет небольшие размеры и не беспокоит больного, назначается только динамическое наблюдение. При незначительном дискомфорте, развитии воспалительного процесса может рекомендоваться медикаментозная терапия, включающая использование препаратов группы НПВС. В редких случаях назначаются лекарственные блокады с введением местных анестетиков и кортикостероидов. Иногда лечение дополняют методами физиотерапевтического воздействия и ЛФК. Но единственным результативным способом лечения, приводящим к полному выздоровлению, является хирургическое вмешательство. Его стараются не проводить детям из-за риска травмирования зон роста и обычно ограничиваются консервативным лечением до их закрытия при условии отсутствия признаков озлокачествления.
Операция при экзостозе ноги показана при:
признаках малигнизации (быстрый рост, размерах хрящевого колпачка более 1,5—2 см, размытость контуров);
крупных размерах новообразования, деформации кости;
частом развитии сосудистых, неврологических, воспалительных осложнений;
переломе ножки остеохондромы.

Удаление экзостоза ноги в большинстве случаев осуществляется методом краевой резекции. Операция заключается в спиливании новообразования в пределах здоровых тканей единым фрагментом. Обязательно полному удалению подлежит окружающая его капсула, так как в противном случае существует высокий риск рецидива. Если в ходе операции образуется значительный дефект кости, недостающий объем ткани заполняют специальным синтетическим материалом или собственной костью пациента, т. е. проводят костную пластику.
В отдельных случаях, в частности при выраженных деформациях костей ног показано проведение корригирующей остеотомии. В ходе нее кость распиливается по определенной схеме, костно-хрящевой экзостоз удаляют целиком, а затем сопоставляют и закрепляют фиксирующими элементами образовавшиеся фрагменты кости в таком положении, чтобы сформировать анатомически правильное ее положение.
Реабилитация после удаления экзостозов ноги обычно проходит легко. После краевой резекции выписка осуществляется уже на 3-й день, а к привычному для себя образу жизни пациент может вернуться в среднем через 7—10 дней. При проведении корригирующей остеотомии восстановительный период длится дольше и несколько сложнее.
Экзостоз стопы и его разновидность пяточный экзостоз
Экзостозы представляют собой костно-хрящевые наросты на поверхности кости. Их относят к числу доброкачественных опухолей, которые еще называют остеохондромами. Они редко поражают кости стопы, к числу которых принадлежат плюсневые кости, фаланги пальцев, пяточная, таранная и другие. В то же время о так называемой пяточной шпоре слышали и знают многие. Ее нередко также причисляют к экзостозам, хотя ее природа, как и причины возникновения, отличаются от остеохондромы.
Экзостозы стоп и их особенности
Истинные экзостозы или остеохондромы – доброкачественные опухоли, растущие на тонкой ножке или широком основании, но всегда покрытые снаружи хрящом разной толщины. Точные причины их образования неизвестны.
Поскольку чаще всего новообразования такого рода встречаются у детей и являются костно-хрящевыми наростами, считается, что они являются следствием смещения части эпифизарной пластинки. Она представляет собой гиалиновый хрящ, клетки которого у детей постоянно делятся, что и обеспечивает рост костей в длину. Постепенно старые хрящевые клетки отдаляются от эпифизарной пластинки за счет появления новых и заменяются остеобластами, т. е. клетками костной ткани. После окончания роста скелета зоны роста закрываются и превращаются в тонкие эпифизарные линии.
Экзостозы могут формироваться на любой кости стопы и иметь разную форму, как и размеры. Обычно они диагностируются в период между 8 и 15 годами, так как начинают активно расти вместе со скелетом ребенка. У взрослых подобные образования чаще обнаруживаются случайно.
Экзостозы стоп могут быть одиночными или солитарными, но подобное встречается редко. Чаще они выступают только одним из проявлений множественной экзостозной болезни. В таком случае аналогичные костно-хрящевые наросты будут обнаруживаться в других костях скелета (чаще бедренной, большеберцовой, плечевой). Это заболевание передается наследственным путем и считается более опасным, чем единичные остеохондромы, так как при нем склонность новообразований к малигнизации в 10 раз выше, чем при солитарных. Поэтому обнаружение экзостозов костей стоп всегда становится поводом для комплексного обследования организма.
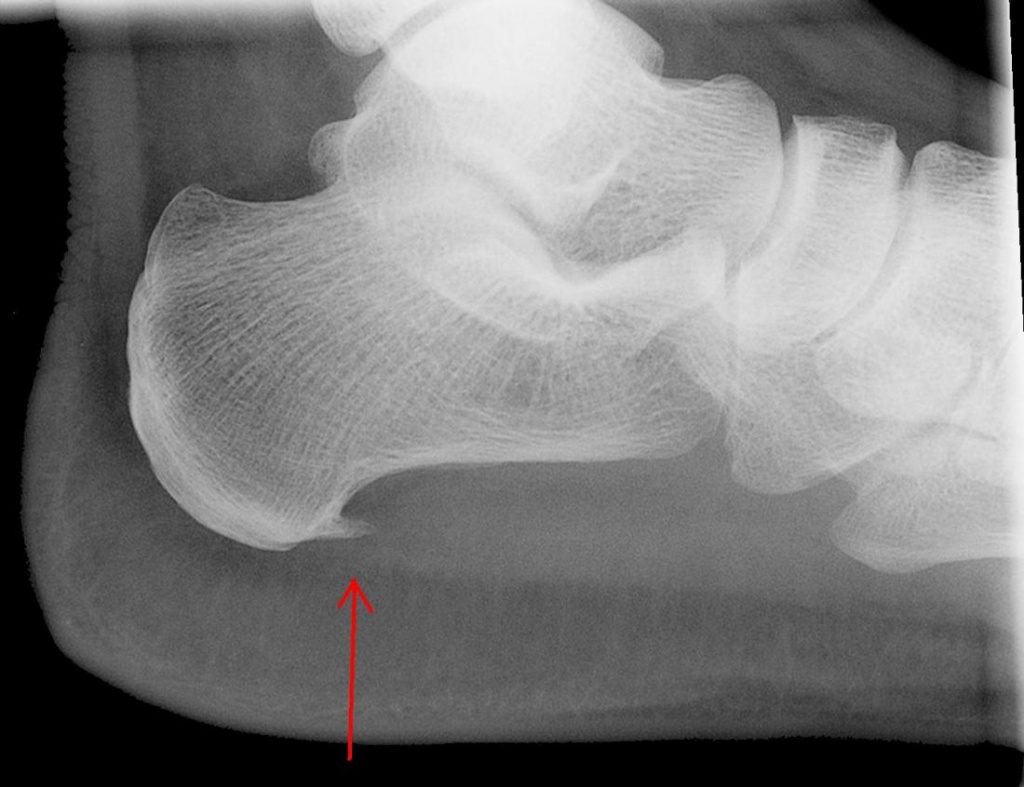
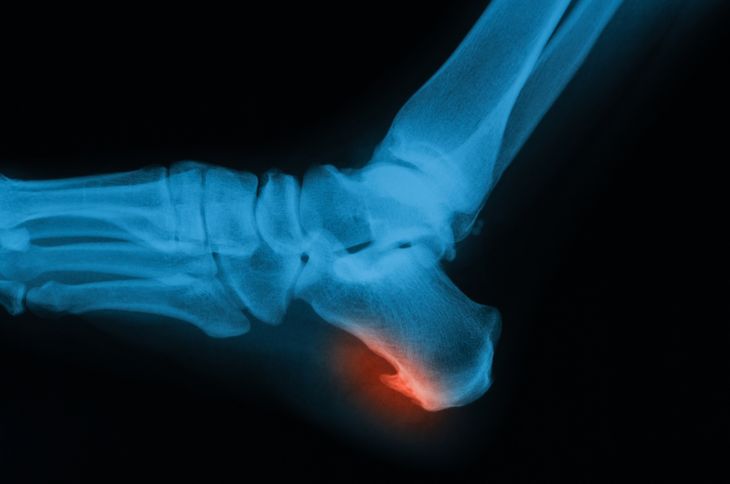
Экзостоз Хаглунда
Иногда пяточным экзостозом называют экзостоз Хаглунда или пяточную шпору. Это не совсем верно, так как подобные наросты на поверхности пяточной кости представляют собой остеофит, а не экзостоз. Разница между ними заключается в том, что экзостоз имеет единые с материнской костью (в данном случае пяточной) стенки и костномозговое пространство. Остеофит же формируется на поверхности кости и является следствием включения защитных механизмов организма. Для пациентов эти отличия не имеют особого значения, а потому название «экзостоз пяточной кости» прочно вошло в обиход.
Экзостоз Хаглунда получил свое название в честь шведского хирурга Хаглунда, впервые описавшего его еще в 1928 году.
Пяточная шпора является следствием постоянного ношения обуви, создающей нагрузку на пяточную кость. Поэтому чаще всего она встречается у женщин, предпочитающих туфли с загнутыми, упирающимися в заднюю часть пяточной кости задниками, а также у лыжников, фигуристов, хоккеистов, так как такие ботинки также оказывают сильное давление на костные структуры. В результате такие новообразования часто присутствуют на обеих стопах одновременно, что не характерно для остеохондром. Также повышает вероятность образования экзостоза Хаглунда варусная и вальгусная деформация стоп.
В результате длительного, постоянного трения и давления на ахиллово сухожилие и пяточную кость развивается воспаление. Защитный механизм инициирует формирование на заднепяточном бугре патологического нароста, призванного укрепить область постоянного раздражения. Он медленно увеличивается, но часто имеет острые края. Поэтому его образование не спасает ситуацию, а лишь усугубляет ее и замыкает порочный круг.
Новообразование травмирует сухожилия и мягкие ткани, что вызывает клинику ахиллобурсита и бурсита. Это существенно затрудняет диагностику, так как у больных наблюдаются симптомы, характерные для рядового воспаления ахиллова сухожилия. В результате им нередко назначается лечение, направленное на подавление воспалительного процесса. Но оно не учитывает причины его развития, поэтому регулярно наблюдаются рецидивы до тех пор, пока не будет проведено целенаправленное лечение пяточного экзостоза.
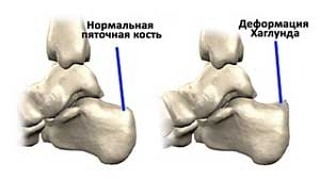
Симптомы
Остеохондромы могут годами не проявляться, пока не начнут активно увеличиваться в размерах. Обычно это совпадает с физиологическими периодами интенсивного роста ребенка. В результате в области пятки, плюсны, пальцев, в том числе под ногтями, могут формироваться плотные узлы или шишки. Изначально они безболезненны, а при прощупывании определяется характерная для кости плотность.
По мере роста могут возникать боли при ходьбе, физической активности, стоянии, особенно если экзостозы формируются на костях, нагружаемых во время ходьбы. В дальнейшем костно-хрящевой нарост может механически сдавливать проходящие вблизи него кровеносные сосуды и нервы, что и провоцирует появление характерных симптомов:
отечность мягких тканей;
онемение определенной зоны стопы, ощущение бегания мурашек;
нарушения подвижности стопы, неуверенность походки.
Экзостоз Хаглунда проявляется:
образованием заметной, плавно увеличивающейся шишки на задней поверхности пятки;
болями, склонными усиливаться после длительной ходьбы, стояния, физической активности;
отечностью мягких тканей;
Диагностика
Появление признаков образования остеохондромы костей стопы или пяточного экзостоза является поводом для обращения к ортопеду-травматологу. Изначально врач проводит осмотр стоп, определяет наличие деформаций, пальпирует новообразования и выясняет характер жалоб. Вторым этапом обследования является рентген стоп. Полученные снимки обычно позволяют сразу диагностировать пяточную шпору, экзостозы плюсневых костей, фаланг и т. д.
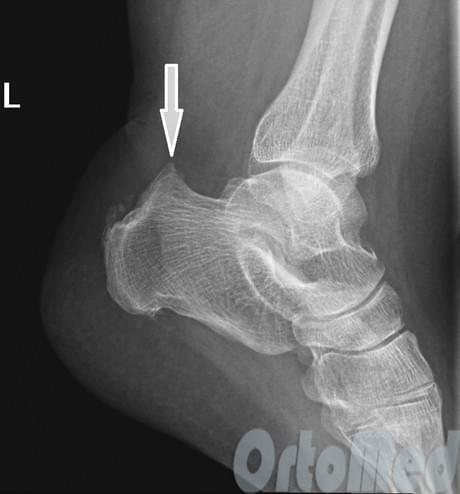
Экзостоз Хаглунда визуализируется на рентгеновском снимке в виде разрастания костной ткани у верхнего заднего выступа пяточной кости. Остеохондрома же обычно имеет вид «цветной капусты» с появлением признаков истончения кортикального слоя кости.
На основании полученных результатов ортопед определяет оптимальную тактику лечения. Иногда требуется провести КТ, МРТ или сделать рентген других костей скелета. Это особенно важно при диагностировании остеохондром. Дополнительные рентгеновские снимки позволяют обнаружить новообразования других костей скелета, а МРТ дает возможность оценить структуру и толщину хрящевой шапочки. Это важно, поскольку рентген не дает такой возможности, особенно у детей, а получаемые параметры позволяют объективно оценить риск озлокачествления.
Опасными с точки зрения малигнизации экзостоза стопы признаками является размытость границ образования и толщина хрящевой шапочки более 1,5—2 см.
Лечение
Экзостоз стопы не требует лечения до тех пор, пока он не станет причиной нарушения самочувствия. При появлении дискомфорта назначается консервативная терапия, подбираемая в индивидуальном порядке. Она, как правило, включает:
медикаментозную терапию, заключающуюся в использовании обезболивающих и противовоспалительных средств из группы НПВС, лекарственных блокад, показанных при сильных болях;
физиотерапию, подразумевающую проведение курсов магнитотерапии, УВЧ;
подбор удобной ортопедической обуви со смещенным краем, индивидуальных стелек.
Если диагностирован костный экзостоз пяточной кости, показано проведение ударно-волновой терапии. Метод подразумевает воздействие на костный нарост инфразвуковыми акустическими волнами, создающими эффект кавитации. Поскольку акустическое сопротивление мягких тканей меньше, чем костей, волны проходят через них и оказывают воздействием на костное образование. В результате иногда удается добиться уменьшения его размеров, а также активизировать кровообращение в области воздействия.
Операция при экзостозе стопы
Хирургическое вмешательство – единственный из существующих методов, позволяющих добиться полного выздоровления. Оно проводится по строгим показаниям, в числе которых:
крупные размеры новообразования;
регулярное развитие воспалительных процессов (тендиниты, бурситы);
перелом ножки остеохондромы;
Операцию стараются производить во взрослом возрасте после закрытия зон роста, чтобы избежать их травмирования. Если у пациента диагностирован экзостоз Хаглунда, а дополнительно обнаружена вальгусная или варусная деформация, одновременно может выполняться удаление нароста и хирургическое восстановление анатомии стопы путем применения корригирующей остеотомии.
Чаще всего удаление экзостозов стоп осуществляется методом краевой резекции. Его суть состоит в спиливании образования в переделах здоровых тканей специальными инструментами и тщательном шлифовании поверхности материнской кости. Экзостоз удаляется целиком вместе с капсулой во избежание рецидива. Если после этого формируется крупный дефект, для его закрытия используют синтетические материалы или фрагменты собственной кости пациента, т. е. проводят костную пластику.
Краевая резекция – малотравматичная операция, не требующая длительного и сложного восстановления. Реабилитация обычно протекает быстро и легко, но в первое время пациентам стоит избегать нагрузки на прооперированную ногу.