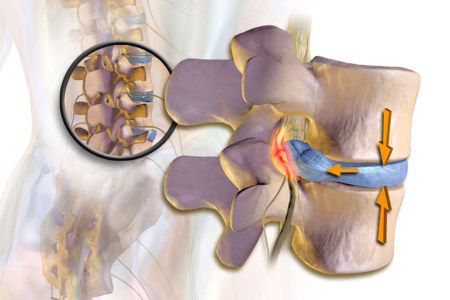
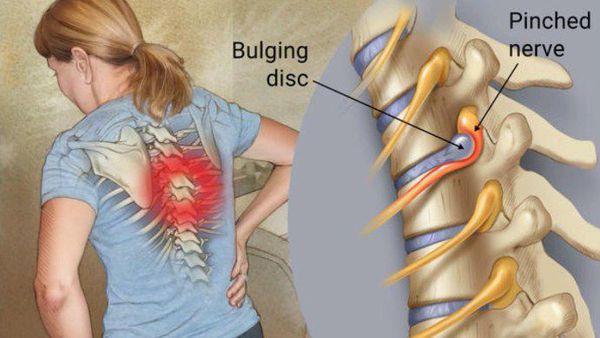
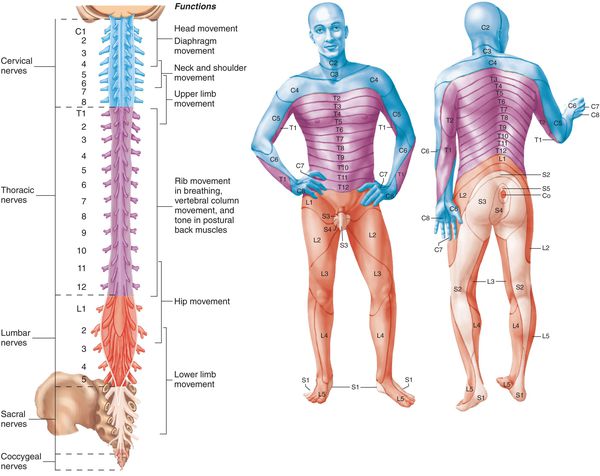
Пояснично крестцовый радикулит
Определение и причины заболевания
Причины
Симптомы, диагностика и лечение
При появлении симптомов пояснично-крестцовой радикулопатии необходимо приступить к лечению, назначенному врачом-вертебрологом. Лечение в домашних условиях не гарантирует 100% эффективность.
Симптомы
Главное место среди симптомов пояснично-крестцового радикулита занимает боль. Классификация по типу болевого синдрома:
Диагностика
Врач проведет тесты:
Поставить диагноз доктору помогают:
Лечение
Лечение пояснично-крестцового радикулита включает немедикаментозные и медикаментозные методы.
1. К немедикаментозной терапии относят:
2. Медикаментозное лечение.
Купировать приступ боли помогут:
Первая помощь
Корешковый синдром при беременности
В период беременности у женщины изменяется вес и осанка все это может приводить к боли в спине. Лечение радикулита при беременности щадящее:
Последствия и осложнения
Профилактика
Профилактические осмотры, гимнастические упражнения, контроль осанки, сон на жесткой постели, здоровый образ жизни( занятие спортом и правильное питание, режим труда и отдыха). Рекомендуется избегать неудобных поз.
Выздоровление зависит от своевременного обращения к специалисту, полноценности лечения, профилактики. Для предупреждения рецидивов необходимо устранить провоцирующие факторы и выполнять рекомендации врача.
Всё о поясничном радикулите: причины, симптомы, лечение
При поясничном радикулите или «болезни дачников» поражаются нервные волокна в области поясницы, что приводит к болевым ощущениям. Чтобы предотвратить серьёзные последствия, надо знать, почему возникает и как лечится заболевание.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Народное название поясничного радикулита – «болезнь дачников», официальное – радикулопатия. Чтобы понять сущность заболевания, нужно знать о том, как устроен позвоночник.
В области поясницы есть нервные волокна или спинномозговые корешки. Они поддерживают чувствительность, работоспособность нижней части тела. Если нервы поражаются, возникают симптомы, свидетельствующие о заболевании.
боль в спине – главный признак болезни. Человек, пораженный недугом, принимает позы (чаще всего согнутое положение), в которых болевые ощущения становятся слабее. Чтобы избавиться от симптоматики, необходимо долго и упорно лечиться.
При радикулопатии поражается не опорно-двигательный аппарат, а спинномозговые корешки. Вот почему заболевания относят к болезням нервной ткани. Медикаметозное лечение не похоже на то, что назначает врач, когда болит спина и это не связано с поражением нервных волокон.
Почему развивается поясничный радикулит?
2 основные причины развития заболевания – это воспаление или ущемление нервной ткани. Спинномозговые корешки деформируются в связи:
Ухудшает положение больного и ряд факторов:
При отсутствии этих факторов риск заболеть радикулопатией снижается.
Какие симптомы характерны для заболевания?
Болевые ощущения всех проявляются одинаково. Локализуются на участке с поврежденными нервами. Среди других симптомов, сопровождающих боль:
Лечащий врач диагностирует заболевание по следующим признакам (помимо боли):
Если болезнь развивается, эти признаки становятся всё более ярко выраженными. Боль становится сильнее, распространяется на нижние конечности, ввиду чего человек перестает выполнять привычную работу. Некоторых пациентов направляют в стационар.
Как вылечить радикулопатию?
Чтобы справиться с болезнью, доктора используют комплексный подход, которые предполагает:
Существуют домашние рецепты и способы, которые уменьшают болевые ощущения. Речь идет о спиртовых и травяных настойках и растирках. В качестве основы используют доступные растения, например, подорожник или зверобой.
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
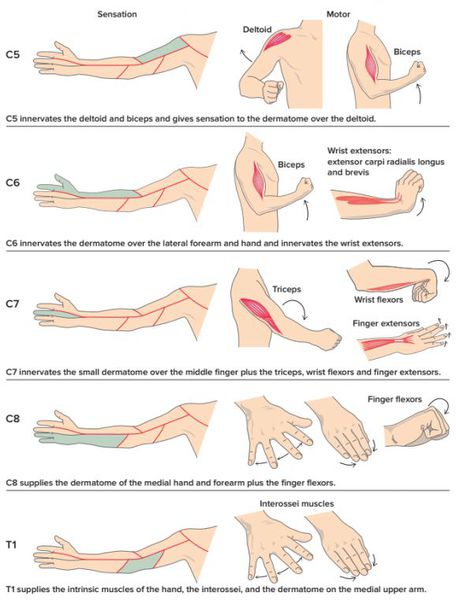
Симптомы корешкового синдрома шейного отдела
Симптомы корешкового синдрома грудного отдела
Симптомы корешкового синдрома поясничного отдела
Патогенез радикулита
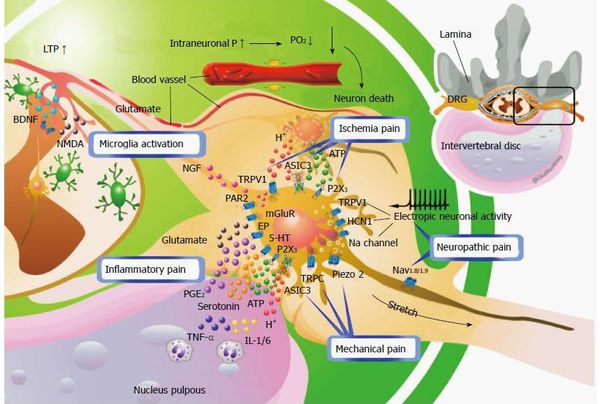
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
По причине возникновения радикулопатии бывают:
По механизму возникновения:
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
Подготовка к посещению врача
При посещении невролога следует:
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
Компьютерная томография
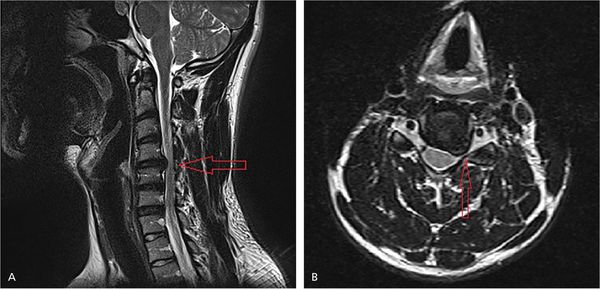
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
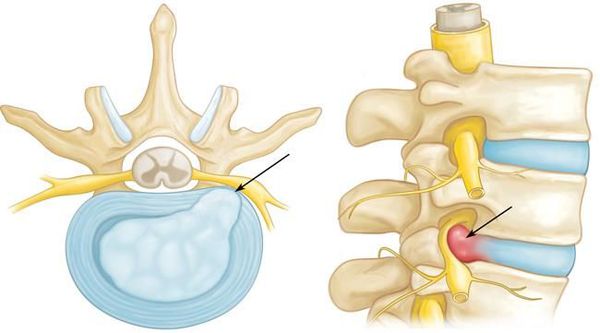
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
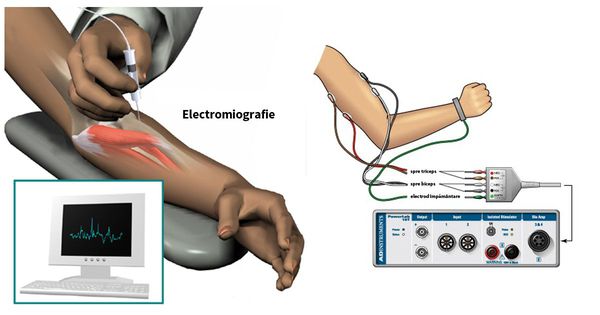
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактика радикулита:
Лечение радикулита
В результате снижения физической активности люди все чаще страдают от заболеваний опорно-двигательного аппарата. Неспособность мышц спины должным образом поддерживать позвоночник приводит к защемлению нервных окончаний между позвонками, что сопровождается сильной болью. Поэтому лечение радикулита – актуальный вопрос для медицины ХХI века.
Что такое радикулит, особенности и механизм развития
Радикулит проявляется вегетативными и моторными нарушениями с ярко-выраженными прострелами острой боли по вовлеченным в патологический процесс нервам.
Радикулопатией страдает более 15% населения земли в возрасте старше 45 лет. Заболевание характерно как для женщин, так и для мужчин, но у последних проявляется раньше. Радикулиту свойственно острое течение заболевания, но переход в хроническую форму также возможен и характеризуется периодическими обострениями.
Развитие радикулита происходит из-за сдавливания нервных корешков спинного мозга вследствие развития патологических процессов в позвоночном столбе и примыкающих к нему тканях. Спинномозговой нерв представляет собой объединение передних (двигательных) и задних (чувствительных) нервных корешков, которые выходят из позвонка. При ущемлении хотя бы одного корешка или же целого нерва человек ощущает острую простреливающую боль, что и является приступом радикулита.
Различают две стадии развития радикулита:
1. Неврологическая. Характеризуется внезапной острой болью и сопровождается повышенной чувствительностью в зоне воспаленного нерва и близлежащих тканей. Ощущается перенапряжение мышц в этой области.
2. Невротическая. Чувствительность пораженных тканей полностью пропадает, человек не ощущает прикосновений, кожа немеет, при этом боль и мышечное напряжение сохраняются.
Виды радикулопатии
Классификация радикулита в отечественной медицине производится по области локализации и подразделяется на:
1. Первичную форму (шейный, поясничный и грудной радикулит)
2. Вторичную форму (грудопоясничный, шейно-грудной, поясничный радикулит).
Заболеванию присвоен код по МКБ-10 – М54.1, который обозначает плечевой, грудной, поясничный и пояснично-крестцовый радикулит. Грудная радикулопатия считается самым редким видом, шейная встречается значительно чаще, а радикулит пояснично-крестцового отдела диагностируется в 80% случаев.
Причины
Радикулит не является самостоятельным заболеванием, развиваясь на фоне других, более серьезных патологий, из-за которых происходит воспаление или повреждение нервных окончаний. Радикулит может стать следствием:
2. Травм и ушибов позвоночника (даже тех, о которых вы могли забыть).
3. Межпозвоночных грыж.
4. Доброкачественных и злокачественных опухолей.
5. Повышенных физических нагрузок.
6. Постоянного ношения тяжестей.
7. Малоподвижного образа жизни.
8. Болезней внутренних органов, сердечно-сосудистой системы.
9. Сужения спинномозгового канала.
10. Резкого набора веса, ожирения, неправильного питания с чрезмерным употреблением соли.
11. Воспалительных процессов.
12. Нарушения обмена веществ.
13. Стрессов и депрессий.
14. Гормональных и аутоиммунных нарушений.
16. Искривления позвоночника.
17. Наследственных заболеваний.
18. Туберкулеза, гриппа, менингита и других перенесенных инфекций.
Лечение радикулита невозможно без нахождения первичного заболевания, поэтому важно обращаться к врачу при появлении первых симптомов. При отсутствии лечения радикулопатия приобретает хроническую форму, а сопутствующее ей заболевание прогрессирует.
Симптомы и признаки
Лечение радикулита подбирается исходя из симптомов, присутствующих у конкретного пациента. От месторасположения поврежденного нерва напрямую зависит распространение болевых ощущений. При поясничном радикулите наблюдается онемение и напряжение в органах таза и нижних конечностях, шейный радикулит проявляет себя головными болями и нарушением сознания. Приступ радикулита, как правило, возникает внезапно, и поражает только одну сторону человеческого тела. При этом можно уменьшить болевые ощущения, заняв определенное положение тела в пространстве, а кашель и чихание способны многократно усиливать боль.
Симптомы шейного радикулита
Перед началом лечения радикулита в шейном отделе позвоночника обращают внимания на следующие проявления:
1. Наличие боли в области затылка и шеи.
2. Присутствие жжения, онемения или покалывания в пораженной области.
3. Распространенность болевого синдрома (на пол руки или до кончиков пальцев).
5. Ограничение возможности совершать движения пораженными частями тела.
Анализ этих признаков дает врачу представление о силе патологических изменений и позволяет более точно подобрать терапию.
Симптомы грудного радикулита
Лечение радикулита грудной локализации начинается с диагностики работы внутренних органов, в первую очередь сердца, желудка и легких. Связано это с тем, что боль от сдавливания нервных окончаний позвоночника в этой области может маскироваться под различные заболевания. Основные симптомы:
2. Снижение тонуса мускулатуры.
3. Ослабление рефлексов.
Симптомы пояснично-крестцового радикулита
При выборе методов лечения радикулита пояснично-крестцового отдела врач обращает внимание на характер и распространение болевого синдрома. Радикулит может протекать по типу:
1. Люмбаго. Когда болит непосредственно поясница.
2. Люмбоишиалгии. Помимо поясницы страдает бедро, крестец и голень.
3. Ишиаса. Боль отдает в ягодицу и ногу по направлению седалищного нерва.
Развитие радикулита у мужчин
Пик развития заболевания среди мужской половины населения приходится на сорокалетний возраст. Зачастую диагностируется поясничный радикулит, что связано с более тяжелыми условиями труда и необходимостью носить тяжести в течение жизни. Нередки проблемы с мочеполовой сферой, вызванные развитием болезни.
Развитие радикулита у женщин
У женщин четко прослеживается связь между наступлением климактерического периода и появлением первых признаков радикулита. Средний возраст пациенток – 50-60 лет. Способность женщин лучше переносить боль приводит к более позднему в сравнении с мужчинами, обращению за медицинской помощью. Симптоматика ничем не отличается, но радикулит этой области может спровоцировать развитие гинекологических заболеваний.
Развитие радикулита в детском возрасте
Дети подвержены риску развития радикулита из-за постоянного нахождения за компьютерами и сокращения времени физической активности. Современный ритм жизни и нагрузки по учебе приводят к невозможности полноценно двигаться в течение дня, что приводит к ослаблению мышц спины. У детей диагностируется шейная и грудная формы радикулита вследствие развития сколиоза. Необходимо прививать ребенку любовь к спорту и следить за осанкой с ранних лет. При первых признаках искривления позвоночника следует обратиться к детскому ортопеду, который назначит необходимый комплекс терапевтических мер. В силу возраста детям удается навсегда победить недуг.
Радикулит при беременности
Во время беременности организм женщины подвергается двойным нагрузкам. Для нормального обеспечения развития и жизнедеятельности растущего эмбриона необходимо большое количество питательных веществ, увеличивается объем крови, циркулирующей в организме, растет вес. Неподготовленные мышцы спины не справляются с возрастающими нагрузками на позвоночник, ведь женщине необходимо сохранять равновесие. Это приводит к необходимости прогибаться вперед и влечет за собой искривление позвоночника. Сокращение пространства между позвоночными дисками может привести к ущемлению нервных окончаний и развитию радикулита. Важно вести активный образ жизни задолго до наступления беременности, чтобы обезопасить себя от возможных осложнений. Приступы радикулита во время беременности способны повышать тонус матки и привести к выкидышу или преждевременным родам. Недаром говорят, что беременных нельзя расстраивать. Мышечные спазмы на фоне стрессов могут также послужить сигналом к развитию радикулита.
Диагностика
Лечение радикулита начинается с посещения врача-невролога. Диагностика специалиста включает в себя анализ сопутствующих заболеваний, симптоматику и характер болевых ощущений. При необходимости назначаются дополнительные исследования:
1. Общий и биохимический анализ крови. Покажет наличие воспаления в организме.
2. Рентгенография. Поможет определить наличие переломов, трещин и опухолей.
3. Спинномозговая пункция. Определяет кислотность цереброспинальной жидкости.
4. Миелография. В ликвор вводится контрастное вещество, отслеживая движение которого можно обнаружить нарушения, происходящие внутри позвоночника.
5. УЗИ. Позволяет исключить болезни внутренних органов, исследовать состояние сосудов.
6. КТ. Способно точно сказать о степени сдавления нервных волокон.
7. МРТ. Считается самым эффективным методом в постановке диагноза радикулита.
Первая помощь
Острый приступ радикулита ограничивает способность пациента двигаться, поэтому человек нуждается в посторонней помощи. Алгоритм действий следующий:
1. Дайте больному обезболивающее в виде таблетки или сделайте укол анальгетика. Нейропатическую боль нельзя терпеть.
2. Дополнительно дайте выпить успокоительное. Предпочтение стоит отдать натуральным средствам (валериана, пион, пустырник). Это частично снимет болевой синдром.
3. Посадите больного на стул в удобном для него положении при невозможности обеспечения постельного режима, в противном случае – уложите.
4. Обездвижьте болезненную часть спины тугим поясом (можно использовать простынь, банное полотенце или корсет).
5. Намажьте больное место мазью или гелем из группы НПВС, чтобы снять воспаление.
6. Придерживайте больного при необходимости.
После приезда скорой помощи обеспечьте больному покой, впоследствии помогите посетить врача-невролога для дальнейшего лечения.
Лечение
Лечение радикулита заключается в необходимости ограничения двигательной активности пациента. Отказ от любых физических нагрузок и пастельный режим показан в период острого течения болезни в первые несколько дней. При этом нужно следить, чтобы поверхность, на которой лежит больной, не прогибалась под человеком. Идеальным решением станет ортопедический матрас, при его отсутствии под обычный матрас подстилают фанеру или любую другую твердую основу. Поврежденный отдел позвоночника фиксируется ортопедическим поясом или корсетом.
Для уменьшения болевого синдрома широко применяются нестероидные противовоспалительные препараты (ибупрофен, диклофенак). Внутримышечное введение обезболивающих применяется при сильных болях, в легких случаях достаточно ограничиться приемом таблеток и использованием мазей. Если боль невыносима, то лечение радикулита не обходится без уколов инъекции-блокады. После купирования болезненного синдрома назначается дальнейшее лечение и физиотерапия.
Длительное применение обезболивающих пагубно сказывается на состоянии внутренних органов. Сильно страдает слизистая оболочка желудка, печень и почки. Поэтому важно именно лечить заболевание, а не купировать симптомы.
Современные способы лечения радикулита:
1. Медикаментозное лечение.
3. Лекарства на основе змеиного яда.
4. Лечебные пластыри и мази.
Большую эффективность в устранении корешкового синдрома показала мануальная терапия. Массаж и растяжение позвоночника позволяют освободить зажатые корешки, что приводит к устранению причины заболевания. Следует помнить, что все действия с позвоночником необходимо производить осторожно, избегая чрезмерного давления на пораженные ткани. Растягивать позвоночник с помощью виса на турнике категорически запрещено. Это может привести к осложнениям.
Лечение в санатории Солнечный
Заболевания, связанные с опорно-двигательным аппаратом, напрямую влияют на качество жизни. Зачастую люди обращаются к врачам, когда болезнь уже находится в запущенном состоянии, долгое время игнорируя болевые симптомы. Как и любая другая болезнь, радикулит на начальной стадии лечится быстрее и легче. Важно поддерживать здоровье позвоночника в любом возрасте и вовремя реагировать на болевые сигналы, посылаемые организмом.
В санатории «Солнечный» работают высококвалифицированные специалисты с большим опытом в лечении радикулита. Использование современных методов и новейшего оборудования приводит к возвращению пациентам возможности двигаться легко и помогает забыть о боли. Оздоровительный отдых в Полесье также включает в себя мануальную терапию, водолечение, диетотерапию и климатотерапию. В санатории помимо лечения радикулита предоставляются услуги по восстановлению позвоночника после травм.
Диета
При лечении радикулита необходимо в первую очередь ограничить потребление соли. Делайте упор на свежие салаты и овощи, снабжайте организм клетчаткой. Полезно включить в рацион бананы и чеснок. От крепкого кофе и чая лучше отказаться. Предпочтительней готовить блюда на пару, избегая жареной и чрезмерно жирной пищи. Полезно пропивать витаминные комплексы с содержанием витамина В12.
Последствия
При отсутствии лечения радикулит переходит в хроническую форму и может беспокоить человека на протяжении всей жизни, ухудшая ее качество и снижая работоспособность. Из возможных осложнений:
1. Ищемический инфаркт спинного мозга.
2. Закупорка вен и сосудов, находящихся в патологической зоне.
3. Развитие паралича верхних и нижних конечностей.
4. Нарушения в работе органов ЖКТ, сердца, почек и других.
7. Психологические расстройства личности.
Чтобы избежать негативных последствий, вовремя обращайтесь к врачу-неврологу.
Прогноз
Болевой симптом радикулита успешно лечится физиотерапией и медикаментами, но этого недостаточно. Важно вылечить заболевание, которое привело к развитию корешкового синдрома. Это даст гарантию, что приступ не повторится.
При переходе заболевания в хроническую форму важно поддерживать период покоя как можно дольше, соблюдая рекомендации лечащего врача и придерживаясь профилактических мер. Для хронической формы характерны менее острые, скорее ноющие боли, которые не сильно ограничивают движения и влияют на выполнение повседневных задач. При этом возникновение «прострелов» также возможно, если воспаление ущемленных корешков усилится под влиянием патологических процессов.
Профилактика
Отличной профилактикой радикулита служит лечебная гимнастика, которую рекомендуется выполнять ежедневно, за исключением периодов обострения. Избегайте переохлаждений и стрессов, следите за весом, занимайтесь плаванием или другими видами спорта, старайтесь не стоять долго в согнутом положении и следите за осанкой. В течение всей жизни придерживайтесь принципов здорового питания, откажитесь от употребления алкогольных напитков и табакокурения. Эти простые меры смогут уберечь вас от развития опасных заболеваний и корешкового синдрома.