Что делать когда попал бензин в глаз
В ОКБ им. Н.А. Семашко в 2017 году в пункт неотложной помощи обратились с острыми состояниями, в том числе с травмами, 1867 детей, 224 ребенка госпитализированы, 48 потребовалось хирургическое вмешательство.
Травмы глаза – повреждения, при которых нарушается целостность и функции органа зрения. Как правило, причиной травмы органов зрения может стать любое агрессивное внешнее воздействие, например: едкое химическое вещество, твердый или острый предметы или термическое воздействие (пар, горячая вода). В последнее время участились случаи травмирования органа зрения пиротехникой.
В разном возрасте механизм получения травмы специфичен. Дети с 3 до 8 лет гиперактивны – часто травмируются, падая и ударяясь, играя с палками и на прогулке. Дети после 8 лет интересуются более опасными игрушками: рогатками, луками и петардами.
Первая помощь при травмах глаз
При ударе кулаком в глаз, чаще всего происходят контузии глазного яблока. Сразу после травмы необходимо приложить холод на область повреждения закапать дезинфицирующие капли и обратиться в офтальмологический травмпункт больницы им. Семашко.
При ранении век, попадании инородного тела на роговицу и проникающем ранении необходимо закапать дезинфицирующие капли (например, 20% сульфацил-натрия), наложить повязку, обратиться в пункт неотложной офтальмологической помощи.
Ни в коем случае НЕЛЬЗЯ САМОСТОЯТЕЛЬНО ПЫТАТЬСЯ УДАЛИТЬ ИНОРОДНОЕ ТЕЛО И ПРОМЫВАТЬ ГЛАЗА ПРОТОЧНОЙ ВОДОЙ.
8% от всех детских травм приходится на ожоги
При ожоге симптомы могут быть разнообразными: сильная боль, слезотечение, светобоязнь, невозможность открыть глаза, снижение остроты зрения.
Ожоги глаз бывают термические и химические (щелочи и кислоты). Самые опасные из них – щелочные ожоги, так как при попадании в глаз они с каждой минутой проникают все глубже, разъедая ткани.
Внимание! Первая помощь при ожоге глаз:
РОДИТЕЛИ, ПОМНИТЕ!! Чем быстрее вы обратитесь за помощью к врачу-офтальмологу, тем лучше будет исход заболевания и больше вероятность сохранить ребенку зрение.
Офтальмологический травмпункт больницы им. Семашко работает КРУГЛОСУТОЧНО в 5 корпусе по адресу: ул. Семашко 3
С 7.00 до 18.30 вход в корпус через поликлинику;
С 18.30 до 7.00 вход в корпус через приемный покой
Синдром в глаз попал
Поделиться:
На прямой трансляции, которую мы проводили на Youtube-канале Apteka.ru, врач-офтальмолог медицинского центра «Азбука здоровья» Татьяна Викторовна Кожевникова рассказала о том, что такое синдром сухого глаза и как с ним жить. Мы записали ее выступление для тех наших читателей, у кого нет времени на просмотр видео.
Синдром сухого глаза (сухой кератоконъюнктивит) — это многофакторное заболевание слезных органов и глазной поверхности, которое характеризуется сухостью, жжением, воспалением глаз и дискомфортом. ССГ может поражать только один глаз, а также возможны случаи, при которых на одном глазу он более выражен, чем на другом. Этот синдром возникает тогда, когда в силу каких-либо причин меняется количество и состав слезной жидкости.
Почему возникает этот синдром?
Как диагностировать ССГ?
Люди обращаются к офтальмологу с разными жалобами, в первую очередь — на слезотечение, жжение, резь и боль в глазах, а также на раздражение и ощущение «песка» по утрам или вечерам. Все это совершенно не обязательно означает наличие именно ССГ: все эти симптомы могут быть вызваны другими болезнями, а ССГ может маскироваться под что-то еще. Поэтому, чтобы поставить точный диагноз и определить причину проблемы, врач должен взять пробы.
Что приводит к ССГ?
К синдрому сухого глаза может приводить целый ряд других болезней:
— заболевания соединительной ткани (первичный и вторичный синдром Съегрена, ревматоидный артрит, системная красная волчанка, узелковый периартрериит, склеродермия),
— заболевания гемопоэтической и ретикулоэндотелиальной систем (ревматоидный артрит, сочетанный со спленомегалией и нейтропенией, аутоиммунный процесс отторжения трансплантата костного мозга, гемолитическая анемия, хронический гепатит, первичный билиарный цирроз),
— эндокринные дисфункции (перименопауза, эндокринная и тиреотоксическая офтальмопатия, сахарный диабет),
— заболевания кожи и слизистых оболочек (пемфигус и рубцующий пемфигоид, токсический эпидермальный некролиз, эксфолиативный и герпетический дерматит).
Есть ли другие причины?
К синдрому сухого глаза могут приводить и другие причины. Вот самые распространенные из них:
— возраст: с возрастом уменьшается количество слезной жидкости, меняется ее состав, и поэтому она хуже увлажняет глаз;
— использование электронных устройств: концентрируясь на чем-либо, человек в три раза меньше моргает (4-5 раза вместо 15-17), из-за слезная пленка на его глазах высыхает;
— краска и лакокрасочные покрытия на мебели;
— отопление и кондиционеры: из-за них воздух в помещении может стать сухим;
— загазованность воздуха, курение;
— применение медикаментов, способных нарушить слезообмен: антидепрессантов, холинолитиков, оральных контрацептивов, некоторых антигистаминных глазных капель, препаратов для снижения глазного давления и др.
— операции, сопровождающиеся нанесением разрезов на роговицу и конъюнктиву, кеторефрационные операции;
— контактные линзы: они разделяют слезную жидкость на две части, и в результате меньше слез попадает на сам глаз (также они могут повредить роговицу);
— заболевания век, повреждения век и роговицы.
У кого он может возникнуть?
По разным источникам, синдром сухого глаза возникает у 17%-25% жителей. Больше к возникновению ССГ склонны пожилые люди, женщины после 40 лет, а также дети, поскольку они много времени проводят за телефонами или планшетами. Самый ранний случай возникновения ССГ зафиксирован у ребенка пяти лет. У большинства пациентов наблюдается легкая и умеренная формы этого синдрома.
Как его вылечить?
Существует множество препаратов для лечения синдрома сухого глаза. В первую очередь, это препараты «искусственной слезы». Они имеют множество форм: препараты низкой вязкости, средней вязкости, с трансформационным эффектом, гели и особо вязкие препараты.
Также есть метаболические препараты, направленные на восстановление роговицы. Как правило, подходящий препарат пациенту подбирает врач после консультации, учитывая симптомы и сопутствующие инфекции. Нередко на первом приеме врач назначает препарат против бактериальной инфекции, а на втором — уточняет схему лечения ССГ.
Также вместе с каплями можно использовать витаминные комплексы с ω−3 жирными кислотами, сбалансированно питаться, есть жирную рыбу, злаковые и бобовые.
Как правило, синдром сухого глаза остается навсегда, но можно купировать симптомы препаратами и гигиеной работы с компьютером. Однако, если синдром был вызван приемом других препаратов, то после их смены он может исчезнуть.
Если лекарства не помогают, то можно использовать другие способы: стимулирование слезопродукции, обтурацию (закупорку) слезоотводящих путей и даже пересадку слюнных желез в конъюнктивальную полость.
Как избежать ССГ?
К сожалению, способов предотвратить ССГ нет. Тем не менее, можно использовать увлажнители воздуха в течение дня, регулировать время нахождения за компьютером, давать отдых глазам, не тереть их руками. Также необходимо соблюдать правила ношения контактных линз, использовать слезозаместительную терапию после рефракционных операций и болезней глаз, например, конъюнктивитов.
Мы рекомендуем вам внимательно относиться к своему здоровью и при появлении признаков болезней глаз сразу же обращаться к врачу.
Записала Валерия Гришко
Чем опасна вакцинация от коронавируса
Что известно о COVID-19?
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
Эти неприятные симптомы исчезают в течение нескольких дней.
Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.
Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Восстановление обоняния после коронавирусной инфекции (Лебедева Л.В.)
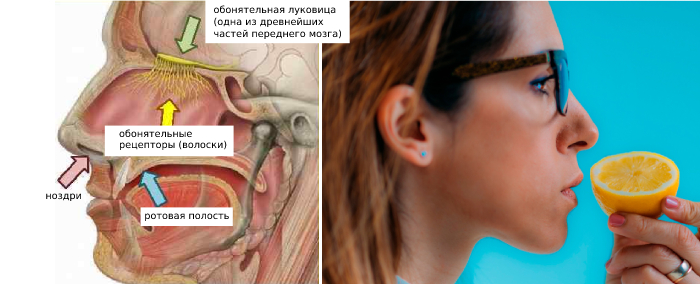
Почему происходит изменение обоняния и вкуса после ковида?
Врачи часто сталкиваются с заболеваниями, при которых пациент не различает запахи. Вот некоторые примеры.
Возможно ли вернуть обоняние и вкус?
Параллельно снижению обоняния происходит нарушение вкусового восприятия. Это логичный процесс. Улавливаемый человеком аромат блюд усиливает вкус, делает его более насыщенным. Когда человек не воспринимает запаха еды, он не может полноценно оценить её вкуса. При восстановлении обонятельной чувствительности возвращается вкусовое восприятие.
Способность различать запахи и вкус можно вернуть. Сделать это тем проще, чем раньше начать лечение. Похоже на ситуацию с инсультом. После сосудистой катастрофы в головном мозге нужно как можно быстрее оказать человеку помощь, приступить к восстановлению двигательной активности в самые ранние сроки.
При коронавирусной инфекции так же – чем быстрее начата реабилитация, тем лучше прогноз. Обонятельные нейроны обладают способностью к восстановлению, обновляясь примерно раз в 40 дней. Для того, чтобы они быстрее заработали, ими нужно активно заниматься.
Почему не все переболевшие коронавирусной инфекцией теряют обоняние?
Аносмия обычно развивается на 4–6 день заболевания. На 10–14 день большинство людей выздоравливают и способность различать ароматы возвращается. Но у некоторых дефект остаётся. Нужно понимать, любое заболевание не может протекать одинаково у разных людей. Нет двух идентичных организмов, соответственно, и болезни будут протекать по-разному.
Что необходимо делать, чтобы вернуть обоняние?
Раздражать рецепторы и восстанавливать цепочку проводящего пути. Заставлять нервные клетки работать, вспоминать свои функции. Для этого хорошо подходят кофе, мелисса, мята, чеснок. Применяется ароматерапия с помощью эфирных масел: гвоздики, цитрусовых, эвкалипта. Вдыхать ароматы надо 5–6 раз в день. При отёке слизистой оболочки помогут орошения полости носа солевыми растворами. Разрешается использовать специальные спреи, даже гормональные. Их должен назначить врач оториноларинголог, потому что есть противопоказания.
Невролог может прописать препараты, улучшающие трофику нервной ткани, в том числе и обонятельных рецепторов, а также порекомендовать рефлексотерапию.
Рефлексотерапия. Что это? Как можно с её помощью вернуть обоняние?
Рефлексотерапию медики относят к физиотерапии. Она улучшает кровоснабжение, иннервацию, лимфоотток, способствует улучшению самочувствия. При помощи рефлексотерапии можно вернуть обоняние. Это не новый метод лечения, он использовался и раньше. Рефлексотерапия хорошо помогает в лечении аллергических ринитов и даже инфекционных.
Иглорефлексотерапия – постановка игл, может сочетаться с прижиганием. Внутренние органы на поверхности кожи имеют свои проекции, которые называются чудесными меридианами. Врач воздействует на биологически активные точки определённой зоны, вследствие чего происходит улучшение микроциркуляции, лимфотока, устранение отёка, улучшение обоняния. Восстанавливая циркуляцию энергии по древнему китайскому учению, мы восстанавливаем здоровье.
ВИДЕО с участием врача-невролога Лебедевой Л.В.
Сюжет с участием нашего врача-невролога, рефлексотерапевта Лебедевой Людмилы Васильевны на телеканале НТВ в программе Новости, рубрике «Специальный репортаж» от 27.09.21
Жизнь без вкуса и запаха: как справиться с последствиями COVID-19 (Видео)
Для пациентов, столкнувшихся с такой проблемой, как коронавирусная инфекция (covid-19) специально разработаны программы постковидной диагностики и реабилитации: ПОСТКОВИДНЫЙ СИНДРОМ и ПОСТКОВИДНЫЙ СКРИНИНГ.
Что делать, если бензин попал в глаза? Первая помощь пострадавшему

Попадание бензина или керосина в глаза происходит довольно редко, однако, это может произойти как с взрослым человеком, так и с маленьким ребенком.
Проблема требует незамедлительного решения, поэтому стоит изучить правила оказания первой медицинской помощи в домашних условиях.
Симптомы при попадании
Их наличие предупреждает пострадавшего о необходимости как можно скорее промыть глаза и обратиться к врачу.
Первыми признаками поражения глаз бензином становятся:
Интенсивность симптоматики напрямую зависит от продолжительности контакта с бензином.
Что делать: как оказать первую помощь в домашних условиях?
При попадании бензина или керосина в глаз действовать нужно максимально быстро, чтобы не допустить развития осложнений.
Во избежание серьезных последствий необходимо тщательно промывать пораженный глаз теплой проточной водой не менее 15 минут.
Сделать это можно несколькими способами:
Также нужно снять контактные линзы и отказаться от их использования, так как на них может остаться бензин или керосин, удалить который будет непросто.
Вода не способна обезвредить все вещества, попавшие в глаза, но она разбавляет химические смеси, снижая их концентрацию и степень негативного воздействия на уязвимые ткани глазного яблока.
До момента посещения офтальмолога пострадавшему запрещено проводить такие дополнительные манипуляции, как:
В каком случае нужно обращаться в больницу за помощью?
Оказание первой помощи не отменяет вызова скорой или самостоятельного посещения врача.
Даже если после оказания первой помощи все симптоматические проявления исчезли, пройти медицинский осмотр следует в профилактических целях.
Это нужно сделать, чтобы убедиться в отсутствии воспалительного процесса и не беспокоиться о возможности снижения зрительной функции.
Возможные последствия
Последствия попадания бензина в орган зрения могут быть следующими:
Лечение после оказания первой помощи
После промывания глаза пациента нуждаются в лечении и уходе.
Поэтому после проведения осмотра врач-офтальмолог должен назначить пострадавшему действенные лекарственные препараты.
Для этой цели чаще всего применяются противовоспалительные и обезболивающие средства, антибиотики и препараты, ускоряющие регенерацию поврежденных тканей.
Врач может выписать:
Дозировка и длительность курса лечения также устанавливаются лечащим врачом.
Для лечения глаз и профилактики офтальмологических заболеваний могут использоваться проверенные рецепты народной медицины.
Они не менее эффективны, однако, могут вызвать аллергию и при неправильном применении способны усугубить ситуацию.
При отсутствии индивидуальной непереносимости компонентов больной может воспользоваться такими средствами, как:
Выводы
Первая помощь при попадании бензина в глаз зачастую является решающей при дальнейшем лечении, поэтому важно запомнить, что:
Полезное видео
Из данного видео вы узнаете, как правильно промывать глаза: